Пиелонефрит при беременности: специальная диета для будущих мам
Содержание:
Лечение пиелонефрита у беременных
Если будущая мать заподозрила у себя проблемы с почками, ей нужно сразу же записаться на прием к урологу. Самостоятельно вылечить пиелонефрит практически невозможно, это грозит тяжелыми последствиями для плода и самой женщины. Не стоит опасаться, что терапия повредит малышу, ведь ее отсутствие гораздо хуже скажется на развитии ребенка.
Терапия зависит от срока беременности. Врачи назначают разные лекарственные препараты в зависимости от срока, это обусловлено их возможным воздействием на плод.
Совместно с медикаментозным лечением пациентке важно соблюдать диету. Пить нужно не меньше 2 литров в день
Необязательно выпивать именно воду, можно заменить ее морсами, отварами трав, компотами.
Если в мочевыделительных органах образовались гнойные очаги – абсцессы, то потребуется оперативное вмешательство. Удаляется или пораженная часть органа, или весь орган целиком. Перед операцией доктор решает, можно сохранить беременность или лучше ее прервать. Менее радикальным способом терапии является катетеризация мочеточников. Она позволяет улучшить отток мочи и уменьшить воспаление.
Врачи рекомендуют выполнять специальные упражнения, которые помогают снизить нагрузку на почки. Например, пациентке предписывается вставать на четвереньки на 10 минут 5–6 раз. Лежать разрешается только на здоровом боку, подложив под ноги подушечку.
Хронический пиелонефрит допускает терапию в домашних условиях. Острая форма и обострение хронической предполагают немедленную госпитализацию и лечебные мероприятия в условиях стационара.
В первом триместре

Урологическое воспаление лечится только антибиотиками. Невозможно избавиться от патогенных микроорганизмов без применения таких препаратов. Многие мамы пугаются, когда врач назначает столь мощные средства, и их страхи оправданы, ведь в первом триместре еще не успел сформироваться плацентарный барьер, а значит, любые вещества, попадающие в материнский организм, проникнут и в тело эмбриона. Страшиться не стоит, ведь существуют препараты, которые не причиняют вреда ребенку.
В таблице представлена информация о разрешенных в первом триместре лекарствах:
| № п/п | Название | Действующее вещество | Принцип действия |
| 1 | Ампициллин | Ампициллин – антибиотик из группы полусинтетических пенициллинов | Подавляет синтез клеточной стенки бактерий. Эффективен против стафиллококков, стрептококков, энтерококков. |
| 2 | Амоксиклав | Амоксициллин, клавулановая килота | Обладает широким антибактериалтным действием по отношению к грамположительным и грамотрицательным микроорганизмам. |
| 3 | Но-Шпа (см. также: разрешен ли препарат «Но-шпа» в первом триместре беременности?) | Дротаверин | Обезболивающее, оказывает спазмолитическое воздействие на гладкую мускулатуру. |
| 4 | Парацетамол | Парацетамол | Анальгетик, антипиретик, обладает слабым противовоспалительным и жаропонижающим воздействием. |
Ни в коем случае нельзя назначать препараты группы фторхинолонов, например Нолицин. Также запрещено лечить беременную женщину тетрациклинами (Окситетрациклин, Хлортетрациклин), Бисептолом, Левометицином.
Во втором триместре

Во втором триместре список препаратов, разрешенных для лечения гестационного пиелонефрита, значительно расширяется. Это объясняется несколькими причинами. Во-первых, уже сформировалась плацента, которая способна защитить плод. Во-вторых, активная закладка органов закончена, плод сформирован и продолжает расти и развиваться.
В таблице представлен список разрешенных на втором триместре препаратов:
| № п/п | Название | Действующее вещество | Принцип действия |
| 1 | Цефазолин | Цефалоспориновый антибиотик | Активен по отношению к грамположительным аэробным микроорганизмам, но бесполезен по отношению к анаэробам. |
| 2 | Супракс | Цефиксим | Угнетает синтез клеточной мембраны микробов. |
| 3 | Нитроксолин | Производное 8-оксихинолина | Ингибирует синтез бактериальной ДНК. |
| 4 | Сумамед | Азитромицин | Антибиотик группы макролидов-азолидов, подавляет синтез белка микроба. |
| 5 | Эритромицин | Антибиотик группы макролидов | Аналогичен Сумамеду. |
| 6 | Спазмалгон | Метамизол натрия, Питафенон, Фенпивериния бромид | Болеутоляющее, жаропонижающее, противовоспалительное, спазмолитическое действие. |
| 7 | Баралгин | Метамизол натрия | Анальгетик, антипиретик. |
В третьем триместре

В третьем триместре разрешено принимать практически все те препараты, которые допустимы на более ранних сроках, однако есть исключения. Антибиотики из группы цефалоспоринов можно пить только до 36 недели. Позже они могут негативно повлиять на родовую деятельность матери и спровоцировать возникновение опасной ситуации для плода перед и во время родов. К цефалоспоринам относятся Цефазолин и Супракс.
Лечение и родоразрешение
Лечением гестационного пиелонефрита занимается врач акушер-гинеколог совместно с урологом (нефрологом). Все будущие мамы с острым процессом или обострением хронического подлежат обязательной госпитализации.
Немедикаментозная терапия Первым этапом в лечении является восстановление пассажа мочи с помощью следующих мер:
- Постельный режим Горизонтальное положение и тепло улучшают кровоток в почках и препятствуют застою мочи в почечных лоханках и мочеточниках. Постельный режим назначается на период в 5 – 7 дней (до исчезновения симптомов интоксикации и снижения температуры). При одностороннем процессе женщину укладывают на здоровый бок с согнутыми коленями и несколько поднимают ножной конец кровати. В таком положении матка отклоняется от воспаленной почки и уменьшается давление на мочеточник. В случае двухстороннего пиелонефрита будущей маме рекомендуется принимать (от 3 до 5 раз в день) коленно-локтевое положение, при котором также матка отклоняется и перестает давить на почки и мочеточники.
- Диета При воспалении почек показано обильное кислое питье, до 3 литров в сутки. Целебными свойствами обладают клюквенный и брусничный морсы, отвар (настой) из листьев толокнянки, брусники, хвоща полевого, овса, шиповника, ромашки аптечной. Следует исключить чай, кофе, сладкие газированные напитки, шоколад, жирные, жареные и острые блюда, копчености и соленья, фаст-фуд. Пища должна быть запеченной, тушенной или отварной.
Медикаментозное лечение
- Антибиотикотерапия Основой терапии заболевания является назначение антибактериальных препаратов. В первые 12 недель назначается ампициллин, оксациллин или пенициллин. Во втором триместре допускается введение антибиотиков цефалоспоринового ряда (кефзол, клафоран) и макролидов (джозамицин, ровамицин) продолжительность до 7 – 10 дней.
- Нитрофураны Начиная со второго триместра к антибиотиками добавляются уроантисептики или нитрофураны (5-НОК, нитроксолин, фурадонин, невиграмон).
- Спазмолитики и десенсибилизирующие препараты Из десенсибилизирующих средств назначаются супрастин, кларитин, в качестве спазмолитиков – но-шпа, папаверин, баралгин. Кроме того, показан прием седативных препаратов (экстракт валерианы или пустырника).
- Мочегонные препараты Для усиления действия антибиотиков назначаются диуретики в малой дозировке (дихлотиазид, фуросемид).
- Инфузионная терапия С целью дезинтоксикации внутривенно капаются реополиглюкин, гемодез, солевые растворы.
- Витамины и препараты железа
Оперативное лечение В случае безуспешности консервативного лечения выполняется хирургическое вмешательство:
- катетеризация мочеточников;
- нефростомия, декапсуляция или резекция почки, а в тяжелых случаях и удаление почки при возникновении гнойно-деструктивного воспаления (апостематозный нефрит, карбункул или абсцесс почки).
Показания к оперативному вмешательству:
- эффект отсутствует после проведения антибиотикотерапии (1 – 2 суток), плюс нарастают признаки интоксикации и воспаления (увеличение лейкоцитоза, СОЭ, креатинина);
- обструкция (закупорка) мочевыводящих путей камнями.
Родоразрешение
Родоразрешение при гестационном пиелонефрите рекомендуется через естественные родовые пути. В план ведения родов входит назначение спазмолитиков, обезболивающих препаратов и профилактика гипоксии плода. Кесарево сечение проводится только по строгим акушерским показаниям.
Симптомы пиелонефрита у беременных
Признаки хронического пиелонефрита необструктивного вида выявить сложно. Они чаще маскируются общими жалобами беременных женщин на:
- повышенную утомляемость;
- слабость;
- чувство тяжести в пояснице;
- отечность на лице по утрам.
Интенсивных болей и высокой температуры не бывает. Возможно, выявление признаков почечной патологии при УЗИ.
Наличие обструкции значительно утяжеляет клинику хронического воспаления. Женщина отмечает:
- боли довольно интенсивного характера с одной стороны или с обеих в спине и пояснице, возможна иррадиация в пах;
- повышение температуры до 38 градусов и выше;
- учащенное мочеиспускание с резями, жжением.
Подобное состояние провоцируется любыми вариантами снижения иммунной защиты:
- перенесенным гриппом или ОРВИ;
- стрессом и волнениями;
- неправильным питанием.

Боли принуждают женщину сохранять вынужденное положение (прижимая колени к животу)
Проявление болевого синдрома зависит от сроков беременности:
- в первом триместре — боли очень интенсивные, напоминают затянувшийся приступ почечной колики;
- после 20 недель — становятся умеренными и постепенно исчезают.
Если хронический пиелонефрит имеет давнее течение, то у беременной могут обнаружить повышенное артериальное давление. При этом диастолическое давление значительно больше превышает нормальный уровень. Гипертензия почечного происхождения отличается тяжелым течением, плохой реакцией на лекарственные препараты. У женщины наблюдается клиника гипертонических кризов:
- головные боли;
- тошнота и рвота;
- головокружение;
- сердцебиение;
- боли в области сердца.
Профилактические меры
 Чтобы острый пиелонефрит не перешел в хронический, его необходимо вовремя и качественно пролечить. Применяется лечение антибактериальными препаратами, которое продолжается от 5 до 14 дней.
Чтобы острый пиелонефрит не перешел в хронический, его необходимо вовремя и качественно пролечить. Применяется лечение антибактериальными препаратами, которое продолжается от 5 до 14 дней.
Также используются противовоспалительные таблетки, средства растительного происхождения, мочегонные чаи.
Во время лечения пиелонефрита врачи советуют пить как можно больше жидкости и соблюдать определенную диету: в организм должно поступать повышенное количество витаминов, употребляемая жидкость должна быть негазированной, рекомендуется уменьшить использование поваренной соли, противопоказаны жареные, жирные продукты питания, алкоголь, кофе.
В течение трех месяцев после выздоровления необходимо продолжать принимать растительные препараты и травы (такие как ромашка, календула, листья березы и т. д.). Период реабилитации позволяет организму восстановиться после перенесенной инфекции и предупредить рецидив.
Какие нарушения могут возникнуть у плода?
Для ребенка хронический пиелонефрит матери не менее опасен.
Заболевание нарушает условия развития плода, начиная с эмбриональной стадии
Наиболее тяжелыми последствиями считаются:
- образование врожденных пороков и аномалий развития, которые вызывают кислородная недостаточность (гипоксия) и анемия матери;
- увеличивается риск внутриутробного инфицирования при поступлении бактерий с кровью;
- гибель на разных стадиях и сроках беременности.
К менее тяжелым, но весьма значимым относят резко сниженный иммунитет малыша. Это мешает ему после рождения приспособиться к самостоятельной жизни, постоянно угрожает встречными инфекциями, затрудняет рост и развитие.
Причины и механизм развития заболевания
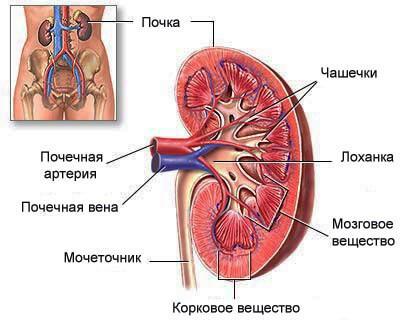
Механизм развития
Отчего пиелонефрит так часто возникает во время беременности? Основным предрасполагающим фактором является механический. Растущая матка сдавливает соседние органы, особенно мочеточники, что нарушает отток мочи из чашечно-лоханочной системы почек, она задерживается там и служит благоприятной питательной средой для роста и размножения инфекционных агентов. В связи с этим пиелонефрит чаще развивается во втором и третьем триместрах беременности.
Второй момент, который предрасполагает развитию заболевания, являются гормональные и гуморальные изменения в организме, связанные с беременностью. Вследствие этих факторов верхние мочевые пути претерпевают анатомические изменения (гипотония, гипокинезия, дискинезия чашечно-лоханочной системы). В частности под влиянием гормона беременности – прогестерона, который призван расслаблять не только мускулатуру матки, но и все остальные гладкие мышцы внутренних органов, мочеточники расширяются, удлиняются и искривляются с перегибами, петлеобразованием. Кроме того, ослабляется связочный аппарат почек, что увеличивает нефроптоз.
В-третьих, возросший уровень эстрогенов у беременных дает толчок к росту патогенной флоры, в первую очередь кишечной палочки. Также не стоит забывать и о несколько сниженном иммунитете в гестационный период – что предупреждает отторжение плода материнским организмом как чужеродного объекта.
Гораздо чаще пиелонефритом болеют первобеременные женщины. В 93% случаев в воспалительный процесс вовлекается правая почка из-за декстраротации беременной матки и анатомических особенностей правой яичниковой вены.
Факторы риска
Спровоцировать возникновение заболевания у беременных могут определенные факторы:
- предшествующая инфекция мочевыводящих путей (цистит, уретрит, бессимптомная бактериурия либо бессимптомная бактериоспермия партнера);
- аномалии развития мочевыделительной системы;
- мочекаменная болезнь (почечные конкременты усугубляют застой мочи в лоханках почки, что приводит к активизации условно-патогенной флоры и развитию воспалительного процесса);
- воспаления женских половых органов (чаще всего это кольпит и вульвовагинит);
- бактериальный вагиноз;
- низкий уровень жизни (плохое питание и условия проживания, тяжелое и вредное производство);
- сахарный диабет;
- хроническая экстрагенитальная патология (болезни щитовидной железы, сердечно-сосудистые заболевания, эндокринные расстройства).
В послеродовом периоде
В первые дни после родов риск возникновения заболевания значительно возрастает, чему способствуют появление новых факторов:
- сокращение (инволюция) матки происходит медленно, что в первые 5 – 6 суток послеродового периода создает компрессию (сдавление) мочеточников;
- сохранение в материнском организме прогестерона (до трех месяцев), что поддерживает дилатацию (расширение) мочеточников и уретры;
- осложнения послеродового периода (поздние кровотечения вследствие гипотонии матки или остатков последа);
- воспаление половых органов;
- урологические расстройства, обусловленные острой задержкой мочи или длительной катетеризацией мочевого пузыря (в первые 2 часа после родов).
Степени риска
гестозовпреэклампсии и эклампсии
- 1 степень (низкий риск) Данная степень риска присваивается беременным с неосложненным пиелонефритом, который впервые появился в гестационный период. При оказании своевременного и адекватного лечения серьезная угроза здоровью матери и плода минимальна. Течение беременности и родоразрешение без осложнений.
- 2 степень (умеренный риск) В анамнезе женщины имеется хронический пиелонефрит, который до 30% случаев становится причиной осложненного течения беременности. Если осложнения не развиваются, то течение беременности и роды завершаются благоприятно, в противном случае возможны преждевременные роды или выкидыши.
- 3 степень (высокий риск) Высокий риск пиелонефрита присваивается женщинам, у которых течение болезни осложнилось почечной недостаточностью и артериальной гипертензией, либо возникло воспаление единственной почки. Дальнейшее пролонгирование беременности противопоказано.
Профилактика острого пиелонефрита и обострений хронической формы воспаления
Как избежать острого воспаления мочевыделительных органов? Если зачатие только планируется, необходимо заблаговременно вылечить почечные заболевания, чтобы не возникло обострения при ожидании ребенка.
Несколько рекомендаций по здоровому образу жизни:
- Пить много воды. В сутки будущей мамочке следует выпивать от 1,5 литра. На предродовом этапе для предотвращения отечности можно снизить потребление жидкости.
- Нельзя терпеть и откладывать посещение туалета. Матка и без того сдавливает мочевой пузырь и препятствует оттоку мочи.
- Двигательная активность способствует хорошему кровообращению и оттоку мочи. Беременной следует гулять каждый день в течение 40 минут – 1 часа.
- Избегать переохлаждений. Иммунитет матери и без того ослаблен. Любое переохлаждение вызовет воспалительные процессы.
Как только мамочка заметила первые тревожные симптомы, связанные с дискомфортом в области почек и болезненным мочеиспусканием, ей нужно немедленно записаться на прием к доктору. Своевременная терапия поможет сохранить здоровье и, главное, жизнь малышу.
Что предлагает народная медицина?
Одновременно с медикаментозными препаратами можно лечиться народными средствами, основанными на лекарственных свойствах трав. В аптеках продаются специальные почечные сборы, помогающие снять воспаление и улучшить отток мочи. Однако можно заваривать и самостоятельно собранные травы. Главное, перед употреблением фитосредств проконсультироваться с доктором, чтобы не навредить своему здоровью.
Рецепты приготовления целебных отваров:
| № п/п | Название | Ингредиенты | Способ приготовления |
| 1 | Отвар шиповника | 100 г сушеных ягод, 1 л кипятка | В кастрюльку с кипящей водой засыпать ягоды шиповника и держать на плите в течение 5 минут. Настоять отвар 3 часа и употреблять в течение дня. |
| 2 | Настой чабреца | 5 г чабреца, стакан кипятка | Залить чабрец кипятком и поставить настаиваться 20 минут. Процедить настой и выпивать по 2 столовые ложки четырежды в сутки. |
| 3 | Овсяный отвар | Стакан крупы, 1 литр воды | Залить овес водой, довести до кипения и держать на плите 2–3 часа до вываривания в клейкую массу. Выпивать перед приемом пищи по полстакана 2–3 раза в день. |
Лечение
Лечение пиелонефрита беременных требует комплексного подхода. Осложняется все тем, что для лечения необходимы антибиотики, многие из которых запрещены при вынашивании ребенка.
В первом триместре разрешается лечиться только природными пенициллинами (полусинтетическими), на более поздних сроках возможно назначение других препаратов. Принимать какие-либо препараты самостоятельно запрещено. Это может нанести непоправимый вред будущему ребенку, нужно следовать рекомендациям врача.
Пиелонефрит беременных не исчезает сам по себе после родов, это серьезное воспалительное заболевание, поэтому после появления ребенка обязательно нужно наблюдаться у уролога до полного выздоровления.
Лечение острой формы обычно проводят в стационаре, хроническую форму можно лечить народными средствами и обычно врачи назначают Канефрон, но не стоит забывать, что даже такая терапия должна контролироваться врачом и дополнять, а не заменять назначенное им лечение.
- Морс из клюквы и брусники оказывает противомикробное действие. Благодаря мочегонному эффекту возбудители инфекции быстро «вымываются» из организма, а кислоты создают в почках и мочевом пузыре кислую реакцию, неблагоприятную для размножения и развития микроорганизмов. Лично меня эти морсы спасли на 25 неделе от антибиотиков.
- Раствор спорыша (растение, известное также под названием «горец птичий», «гусиная трава»). Тщательно промыть и размять или натереть листья растения, разбавить водой (консистенция пюре), несколько минут настоять, отжать сок. Принимать по 0,5 стакана до еды.
- Овес (200 гр.) варить в литре молока до уменьшения объема (вдвое), пить жидкость по ¼ стакана 3 раза в день.
Лечение пиелонефрита требует некоторых изменений образа жизни. Будущей маме для успешного лечения необходима диета:
- ограничить употребление приправ, мясных, рыбных блюд и бульонов из них;
- пить больше жидкости (более 2 литров воды ежедневно);
- максимально снизить употребление соли (до 8 гр. в сутки).
Профилактика
Лечение пиелонефрита при беременности – сложный и длительный процесс, проще всего предупредить его появление. В этом помогут:
- здоровый образ жизни;
- регулярное опорожнение мочевого пузыря;
- отсутствие переохлаждений;
- регулярное наблюдение у врача во время беременности и выполнение его рекомендаций.
Последствия для ребенка
Пиелонефрит может провоцировать поздний токсикоз, становиться причиной выкидыша и преждевременных родов. Слабая родовая деятельность, отслойка плаценты, преждевременное излитие околоплодных вод – тоже его «работа».
Пиелонефрит представляет опасность не только для беременности, но и для рожденного ребенка.
- Передача инфекции. Это один из самых страшных прогнозов. Малыш приходит в мир незащищенным, поэтому он легко может «перенять» болезни мамы. Это заболевание в дальнейшем может стать причиной низкого иммунитета.
- Гипоксия. Нехватка кислорода младенцу при пиелонефрите мамы наблюдается очень часто (50% случаев). Это чревато низким весом малыша при рождении, проблемами со здоровьем в будущем.
- Поражение нервной системы.
- Длительная желтушка.
Особенности пиелонефрита у беременных
Чаще всего заболевание развивается у молодых (19–26 лет) женщин, впервые забеременевших вскоре после начала половой жизни. Оно встречается примерно у 3% будущих матерей, причём у каждой второй протекает в тяжёлой гнойной форме.
Пиелонефрит осложняет вынашивание ребёнка применно у 3–11% впервые забеременевших женщин
Болезнь особенно активно проявляет себя во втором триместре (на четвёртом-шестом месяце беременности), когда организм женщины ещё недостаточно приспособился к своему новому положению.
Основные причины пиелонефрита у будущих мам — нарушение оттока мочи вследствие сдавливания мочеточников растущей маткой и активизация проникших в почки бактерий. Это усугубляется гормональными изменениями. Для того чтобы беременная женщина заболела пиелонефритом, нужны два необходимых условия — нарушение уродинамики, вызывающее расстройство кровоснабжения почки, и инфекционный агент, попадающий в верхние мочевыводящие органы с током лимфы или крови либо восходящим путём.
Источниками болезнетворных микроорганизмов могут быть:
- флегмоны или абсцессы в любых органах тела;
- больные зубы;
- очаги воспаления в органах пищеварения (в кишечнике, жёлчном пузыре);
- хронические ангины;
- гинекологические патологии инфекционного характера.
В большинстве случаев пиелонефрит при беременности всё же бывает продолжением болезни, начавшейся на первом году жизни девочки. Есть основания считать, что провоцирующим фактором его активизации является цистит, развившийся после дефлорации.
У будущих мам чаще страдает от пиелонефрита правая почка. Причиной этой особенности выступает сдавливание одноимённого мочеточника, возникающее из-за двух обстоятельств:
- вена правого яичника, как правило, у беременных варикозно расширена и находится от мочеточника в непосредственной близости;
- увеличенная и тяжёлая матка в большинстве случаев бывает повёрнута дном вправо.
Роль физиологических процессов
Беременность — это период, когда женщины наиболее уязвимы и предрасположены к появлению нарушений, связанных с работой почек, что может привести к инфицированию ткани почки и ее воспалению. При развитии болезни большую роль играют натуральные физиологические процессы, которые типичны для организма беременной и родившей женщины. Меняется гормональный фон, количество и состав гормонов. Также изменения касаются анатомии, так как плод растет и оказывает давление на органы малого таза. Все это влияет на функционирование мочевых путей и приводит к уязвимости органов. Матка растет и сдавливает мочеточники, при этом правая яичниковая вена имеет особенные анатомические характеристики, что в конечном итоге влияет на развитие воспаления в правой почке. Поэтому правосторонний пиелонефрит бывает чаще, чем левосторонний либо двусторонний.
Риск болезни выше, если в организме присутствует какой-либо источник инфекции. Это может быть воспаление дыхательных путей, желчного пузыря и даже кариозные зубы. Велика вероятность развития опасного патологического процесса на фоне гломерулонефрита
В развитии хронического течения процесса немаловажное место занимают перенесенные когда-то болезни: цистит и другие острые инфекционные состояния мочеполовой системы
Лечение гестационного пиелонефрита
Особенности лечения пиелонефрита у беременных обусловлены перманентными нарушениями уродинамики и возможностью токсического поражения плода. Невозможность рентгенологического обследования при беременности предполагает широкое применение ультразвуковой диагностики.
При беременности лечение пиелонефрита должно включать в себя:
- восстановление частоты мочеиспусканий с исследованием мочи на микрофлору и чувствительность обнаруженных бактерий к антибиотикам;
- интенсивное лечение противомикробными препаратами, инфузионную и дезинтоксикационную терапии с учетом возможных негативных последствий для плода;
- при необходимости — срочное стационарное восстановление пассажа мочи с использованием мочеточникового катетера;
- установку стента (по показаниям, не ранее 38-39 недели беременности);
- динамическое наблюдение у специалиста;
- замену стента через 1,5-2 месяца.
При лечении пиелонефрита у беременных применение иммуномодуляторов, физиотерапия, обильное питье и прием витамина Е противопоказаны! Лечить пиелонефрит самостоятельно недопустимо!
 Watch this video on YouTube
Watch this video on YouTube
Беременность – состояние, требующее максимальной внимательности к самочувствию и здоровью будущей матери. Первые признаки почечного воспаления – повод немедленно обратиться к врачу. Каждая беременная женщина должна информироваться, чем опасен пиелонефрит при беременности и стараться исключать факторы риска в период вынашивания ребенка.
Ранее перенесшим почечное воспаление женщинам необходимо помнить, что пиелонефрит имеет особенность периодически обостряться, поэтому такие признаки, как болезненное мочеиспускание, повышение температуры, озноб не должны оставаться без внимания.
Пиелонефрит беременных: осложнения, влияние на плод
Заболевание не только таит угрозу в отношении здоровья будущей мамы и течения беременности, но негативно сказывается на росте и развитии плода.
Сроки беременности, в которые возрастает вероятность развития болезни, называют критическими сроками:
- 24 – 26 недель (возникновение угрозы прерывания, обусловленной не только повышенной возбудимостью матки, но и лихорадочным состоянием женщины, болевым синдромом и действием экзотоксинов бактерий кишечной группы);
- 32 – 34 недели – размеры матки максимальны, что существенно влияет на топографию почек и вызывает сдавление мочеточников;
- 39 – 40 недель – накануне родов предлежащая часть плода опускается в малый таз и прижимается к его входу, вызывая компрессию мочевого пузыря, застой мочи в мочевыводящих путях и почечных лоханках;
- 4 – 12 сутки после родов.
Осложнения течения беременности
Заболевание (особенно при обострении хронического процесса) повышает риск возникновения следующих акушерских осложнений:
- поздний гестоз (до 89% и выше у женщин с хроническим пиелонефритом);
- угроза прерывания и выкидыш в первом триместре;
- преждевременные роды;
- вторичная плацентарная недостаточность;
- анемия;
- аномалии родовых сил;
- кровотечение во время и после родов;
- септицемия (инфицирование крови) и септикопиемия (заражение крови и образование гнойных очагов в организме);
- инфекционно-токсический шок;
- гнойно-септические заболевания после родов;
- острая почечная недостаточность.
Осложнения для плода
В свою очередь, то или иное акушерское осложнение неблагоприятно сказывается на внутриутробном развитии ребенка и приводит к следующим последствиям:
- гипоксия и задержка роста плода (результат гестоза, анемии и плацентарной недостаточности);
- антенатальная гибель плода, в процессе родов или в первые 7 дней жизни (перинатальная смертность достигает 30%);
- внутриутробное инфицирование (в ранние сроки приводит к порокам развития плода);
- длительная желтуха;
- развитие гнойно-септических заболевании после рождения;
- сниженный иммунитет.