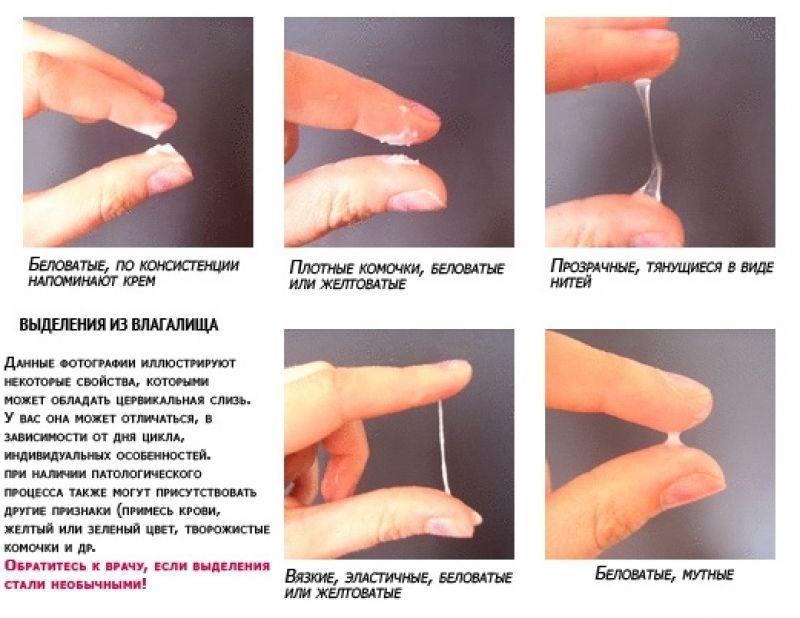
Анализы на генетику при беременности
Содержание:
Зачем это делать
Цель у генетического обследования во время беременности одна – еще до рождения выявить или исключить у ребенка тяжелые болезни.
Сделав определенные анализы, можно еще на ранних сроках беременности выявить степень риска у будущего ребенка некоторых тяжелых наследственных болезней (болезни Дауна, Эдвардса и др.) и решить, что
делать дальше.
Сейчас генетическое обследование может сделать каждая женщина, причем совершенно бесплатно в женской консультации (оно входит в перечень бесплатных
исследований во время беременности). И конечно его можно сделать платно в любом медицинском центре, где наблюдают беременных. Единственное – бесплатно делают самые простые исследования, но
есть и более развернутые анализы, и вот их уже делают за деньги.
Делать или не делать генетическое исследование – решает сама женщина, и заставить ее никто не может. И сразу возникает вопрос: а кому такая диагностика
точно нужна? Есть группы риска, которым генетическое исследование особенно рекомендуется. Кто сюда входит:
- Женщины старше 35 лет (так как после этого возраста повышается риск генетических мутаций). А будущим мамам после 40 его стоит делать всегда.
- Семьи, в которых раньше рождались дети с патологиями развития или врожденными заболеваниями. Причем необязательно в данной семье, если у близких родственников (бабушек-дедушек, дядей-теть и пр.) в семье
были какие-то наследственные патологии, то анализ тоже стоит делать. - Если у женщины раньше была замершая беременность или были выкидыши. Причем если это не разовый случай, то исследование точно лучше сделать.
Но значит ли это, что если тебе меньше 35 лет, в семье и у близких родственников все здоровы и это твоя первая беременность, то ребенок точно родится
здоровы? Нет, 100%-ной гарантии никто дать не может, детей с наследственной патологией рожают не только женщины старше 35 лет, но и совсем молодые мамы. В чем здесь причина, никто не знает: дело ли в
экологии или в том, что такие болезни стали лучше диагностировать, но вероятность генетической патологии есть всегда. Поэтому многие врачи советуют делать генетическое исследование всем беременным. Ну а
мама уже сама решает, нужно ей это или нет. Кто-то не хочет проводить генетический анализ, потому что при любом результате родит и будет воспитывать ребенка
Поэтому здоров он или
болен – семье не важно, он есть – и это главное. Есть семьи, которые, наоборот, хотят знать заранее, нет ли генетической патологии, потому что больной ребенок им не нужен
Кому-то,
информация нужна: даже если какая-то патология и будет обнаружена, семья хочет знать о ней заранее и подготовиться к рождению и воспитанию ребенка с особенностями. Как видим, отношение к
генетическому исследованию зависит от того, на что готовы или не готовы конкретные мужчина и женщина.
Инвазивные генетические исследования
В зависимости от срока беременности доктор может порекомендовать провести инвазивное исследование, для осуществления которого используют околоплодные воды, ворсины хориона или пуповинную кровь.
Неинвазивные тесты обычно назначают всем беременным женщинам, чтобы убедиться в отсутствии нарушений. Для проведения инвазивных тестов существуют серьезные основания, позволяющие предполагать, что ребенок имеет хромосомные отклонения.
Многие женщины не соглашаются на инвазивные тесты, переживая насчет возможности выкидыша. Согласно статистическим данным, после тестирования выкидыш может произойти только в 0,3% случаев. При этом вероятность самопроизвольного выкидыша без причины составляет 1%.
Инвазивные тесты обязательно проводят в том случае, если на этапе неинвазивного исследования были обнаружены аномалии. Исследование позволяет точно определить кариотип эмбриона, исключив такие серьезные наследственные патологии, как синдром Дауна, Эдварда.
В список инвазивных входят следующие тесты:
- Биопсия хориона, во время которой осуществляется забор клеток формирующейся плаценты через прокол в полости передней брюшной стенки.
- Для проведения амниоцентеза используют амниотическую жидкость, определяя ее цвет, оценивая прозрачность, клеточный и биохимический состав, гормональный фон. Процедура считается самой безопасной по сравнению с другими инвазивными исследованиями, но для получения результата требуется много времени в силу трудоемкости метода.
- Кордоцентез – тест, для проведения которого берут пункцию пуповины, осуществляя забор крови плода. Метод считается одним из самых точных, а результат можно получить уже через несколько дней.
- Плацентоцентез – для выявления хромосомных отклонений используют клетки плаценты.
На основании проведенных генетических тестов удается с высокой вероятностью определить риск рождения ребенка с отклонениями, что позволяет доктору разработать соответствующие рекомендации для родителей. Если женщина уже пребывает в состоянии беременности, доктор порекомендует, стоит ли ее сохранять.
Каждая женщина вправе решать, сделать генетический тест или отказаться. Анализы имеют достаточно высокую цену, поэтому некоторые родители не имеют возможности оплачивать дорогие тесты. Другие просто не желают знать о возможных проблемах с долгожданным будущим ребенком, чтобы избежать принятия сложных решений.
Независимо от отношения к исследованиям, их польза очевидна. Рекомендации доктора позволят избежать невынашивания плода. Если же после проведения тестов будет получен положительный результат о наличии хромосомных отклонений у ребенка, родители смогут принять взвешенное решение о рождении малыша с патологиями или о прерывании беременности.
Для кого процедура необходима
Анализ рекомендуют делать людям, у которых повышены риски появления проблем. В частности, исследование может очень помочь в различных ситуациях.
Кому назначают
Если пара в возрасте после 35 лет хочет родить ребенка. Рекомендация действует даже если возрастной порог перешагнул только один из супругов. После 35 лет и дальше здоровье людей претерпевает изменения, оно может существенно ухудшиться. Те генетические аномалии, которые ранее спали в организме, часто активизируются, соответственно могут повлиять на беременность, вынашивание плода. Анализ крови на кариотип показывает, что эта ситуация вероятна в конкретном случае или нет.
При бесплодии, причины которого не получается установить. Бывает, что пара много лет работает над зачатием, но результата не получает. Если с гормонами и функциональностью половых органов все нормально, причина может быть в генетической несовместимости. Если это так, то пара никогда не сможет иметь общих детей. Это не значит, что супруги бесплодны. Иногда смена партнера может решить проблему. Иногда генетически бесплодным является только один из супругов. Тогда паре предлагают использовать для зачатия донорский репродуктивный материал.
После многократного ЭКО, прошедшего неуспешно. Экстракорпоральное оплодотворение никогда не гарантирует 100-процентной успешности, но если оно не помогает несколько, значит, у супругов серьезные проблемы со здоровьем. Вероятность того, что «виновата» плохая генетика, высока.
При наличии у мужа, жены или их родственников наследственного заболевания. Мутация, которая к нему привела, вполне могла передаться потомкам, но необязательно.
Если есть гормональные проблемы невыясненной природы у женщины.
Нарушение образования сперматозоидов, происходящее по неизвестным причинам.
Если пара проживает в регионе с неблагоприятной экологической обстановкой.
Если муж или жена работает с опасными химическими препаратами.
После радиационного, лучевого облучения и прохождения химиотерапии.
При наличии в прошлом замерших беременностей, выкидышей, родов, произошедших раньше времени. К этому приводит тромбизация в сосудах пуповины, что является следствием генной реверсии. В таком случае сохранить малыша помогут специальные медицинские препараты.
Если брак был заключен между близкими кровными родственниками. Очень вероятно совпадение хромосомной поломки, что приведет к тяжелым нарушениям у потомства.
Рождение в семье детей с врожденными патологиями
Если такое было, важно выяснить причины случившегося. Если они связаны с ДНК, то необходимо просчитать риски для следующего ребенка.
Как правило, анализ крови на кариотип проводят до наступления беременности, еще на стадии ее планирования. Это позволяет заранее просчитать все риски и определиться с дальнейшими действиями.
Если же зачатие уже произошло, исследование провести не поздно. Для него возьмут биологические образцы не только отца и матери, но и эмбриона. Это позволит выяснить вероятность успешного вынашивания, а также состояние здоровья плода.
Что делать при отклонениях
Если подготовка к анализу кариотипирования была совершена правильно, результат будет информативный. Если он оказался хорошим, можно расслабиться и приступить к планированию крошки. К сожалению, бывает так, что патологии все же обнаруживают. В такой ситуации родители резонно задают себе вопрос: «А что же делать?». Все зависит от конкретной ситуации. Генетические поломки не лечатся, не устраняются полностью, но их проявления корректируются. В некоторых случаях можно победить даже бесплодие. Как женщине, так и мужчине назначают терапию, которая сможет помочь. (Представителям сильного пола предлагают попить препараты, нормализующие половую сферу. Среди них хорошо себя отметил Простатилен АЦ).
Если же попытки зачать ребенка оказались тщетными, супругам предлагают воспользоваться донорским генетическим материалом. При таком раскладе биологическим родителем станет кто-то один. Многие пары на это согласны. Если патология была выявлена у плода беременной, врачи консультируют, чем это чревато. Дальнейшее решение за родителями. Только они решают, рожать или нет неполноценного ребенка. Никто не имеет права склонять людей к определенному решению.
Кому нужен хромосомный анализ?
По идее, каждой паре, желающей завести ребёнка, показан данный анализ, так как никто из нас не может ручаться за свои гены.
С возрастом человека увеличивается вероятность хромосомных изменений, так что, если мужу и жене больше 35 лет, им показан хромосомный анализ. В случае часто повторяющихся самопроизвольных абортов, остановок развития плода, неспособности к зачатию также делают такой анализ крови, обоим партнёрам. Когда уже есть ребёнок с проблемами в развитии, и планируется вторая беременность, мужу и жене обязательно нужно проверить кариотип. Ну и понятно, что если имеются родственники с генетическими изменениями набора хромосом, или человек постоянно подпадает под влияние вредных факторов (химические, физические, радиационные), сдать этот анализ нужно без вопросов.
Этот тип анализа помогает выявить:
- ануеплоидии – то есть, изменение количества хромосом в сторону увеличения/уменьшения от нормы. Правда, их может быть сложно определить в случае низкоуровневого мозаицизма (когда в организме имеются клетки с изменённым набором хромосом в небольшом количестве наряду с нормальными клетками). Хотя, анеуплоидии занимают маленькую часть как в структуре генетической патологии в целом, так и среди причин врождённых пороков развития;
- структурные аномалии хромосом – соединение в аномальной комбинации после разрыва. Исследования кариотипа могут в данном случае определить лишь большие аномалии, но такие изменения доступны методу флуоресцентной гибридизации и специальному микроматричному хромосомному анализу.
А есть ли риски при обследовании?

Если УЗИ и биохимия крови абсолютно безопасны для здоровья будущей мамы и плода, то инвазивные процедуры (биопсия хориона, амниоцентез и др.) несут в себе долю риска. Поскольку для проведения обследования приходится вторгаться в деликатную зону плода и плаценты, существует риск прерывания беременности. Кроме того, наличие инфекций, обострения воспалительных процессов в организме женщины являются противопоказаниями для проведения процедуры. Также инвазивные процедуры не проводятся при угрозе прерывания беременности. К тому же не стоит упускать из внимания, что пациентка во время обследования испытывает стресс, что нежелательно при вынашивании плода. Поэтому то, какие анализы делать при беременности, а от каких отказаться, каждая женщина решает самостоятельно. Настойчивость со стороны медработников недопустима.
Расшифровку полученных результатов лучше доверить специалистам. При некоторых анализах, например, при тройном тесте, для адекватной интерпретации результата следует учитывать возраст женщины и срок беременности, многоплодность, вес беременной и даже наличие каких-либо заболеваний на момент обследования (простуда, диабет и др.). Как видите, на результат анализов оказывают влияние множество составляющих, поэтому правильно расшифровать полученные данные под силу только специалисту.
Здоровая беременность – счастье, если будущий ребенок является желанным. Чтобы ожидание рождения малыша не было омрачено, лучше пройти пренатальное обследование, позволяющее своевременно обнаружить неблагополучие. Если же генетический анализ будет проведен во время уже существующей беременности, а результат покажет аномалию развития плода, от будущих родителей потребуется максимум сил и решимости. Ведь и решение о рождении ребенка, который никогда не будет здоровым, и решение об аборте – одинаково трагические для женщины. Не оставляйте Случаю шанс перечеркнуть ваши планы на жизнь. Проконсультируйтесь с генетиком на этапе планирования зачатия!
Оксана Матиаш, врач общей практики
Иллюстрации: Юлия Прососова
Виды диагностики
Кариотипирование проводится несколькими способами, которые отличаются между собой подходом к исследованию и источниками биологического материала:
- Классический – для исследования берется венозная кровь (10-20 мл). У беременных женщин для проведения диагностики может потребоваться забор околоплодных вод. В некоторых случаях клетки берут из костного мозга. Хромосомы окрашивают и исследуют посредством светового микроскопирования.
- SKY (спектральный) – новая методика, которая считается максимально эффективной, т. к. позволяет наглядно и быстро проводить идентификацию нарушений. В данном случае части хромосом обнаруживаются с помощью флуоресцентных меток без культивирования клеток. Используется в том случае, когда стандартное кариотипирование не дало результата.
- FISH-анализ (флуоресцентная гибридизация) – исследование проводится особым образом и подразумевает специфическое связывание определенных участков хромосом и флуоресцентных меток. Для лабораторной диагностики осуществляется забор эмбриональных клеток или эякулята.
Для получения максимально точного результата анализ крови проводится вкупе с другими, не менее информативными, генетическими тестами.
Зачем необходим скрининг новорожденного
Существует целый ряд довольно серьезных, как правило наследственных, заболеваний, наличие которых невозможно определить до рождения малыша, но которые крайне важно выявить, едва только младенец появился на свет. Потому что шансы на выздоровление ребенка резко повышаются в том случае, когда терапия начинает осуществляться еще до того, как проявились первые клинические симптомы
Именно для этого и проводится скрининг новорожденных. Обязательную часть которого составляет анализ крови из пятки младенца.
Не пугайтесь! Буквально пару капель крови, взятых у малыша из пятки, наносят на специальный бланк-фильтр – на этом вся процедура и заканчивается. Анализ проводится путем исследования сухого пятна крови – в медицине он известен как метод тандемной масс-спектрометрии. Пара минут относительного неудобства для новорожденного малыша, а также пара капель его крови для анализа могут раз и навсегда успокоить врачей и родителей новорожденного относительно того, какие тяжелые заболевания малышу уж точно не грозят. А именно…
Что делать, если был получен плохой результат анализа
Чтобы получить действительно профессиональные советы, необходимо обратиться к врачу-генетику для толкования анализа. Не стоит искать ответы на женских форумах или в интернете, т. к. каждый случай индивидуален. Только грамотный специалист поможет принять решение о целесообразности сохранения беременности. Также врач подробно расскажет о том, чем грозит каждое отклонение для жизни будущего ребенка.
К сожалению, врожденные генетические дефекты нельзя вылечить. Но большинство генетиков советуют провести еще несколько ДНК-тестов, чтобы удостовериться в том, что плод действительно имеет патологические отклонения. На поздних сроках возможно проведение УЗИ или МРТ для выявления реальных физических уродств: заячьей губы, расщелин неба или позвоночника.
Наследственные генетические заболевания и врожденные дефекты проявляются крайне редко. Стоит пройти анализ на генетику для того, чтобы удостовериться в здоровье будущего малыша. Даже если обследование выявит отклонения, возможно отказаться от прерывания беременности.
https://youtube.com/watch?v=K-EKxkMiR7A
Сдача крови на анализ
Особая подготовка не требуется, главное найти опытного генетика, который поможет всё понять, рассказать, взвесить риски, и принять правильное решение.

Также есть SKY (спектральное кариотипирование) – это совершенно новый, высокоэффективный метод исследования хромосом, который быстро и наглядно идентифицирует хромосомные нарушения, в случае, если установить происхождение хромосомного материала методами стандартного кариотипирования невозможно. Метод базирован на флуоресцентном 24-хцветном окрашивании целых хромосом.
SKY – отличный инструмент для маркерных хромосом, клинического хромосомного анализа транслокаций, сложных межхромосомных перестроек, и находит множественные хромосомные нарушения.
Иногда для получения более точной информации анализ крови на хромосомные заболевания делают в сочетании с другими генетическими тестами. Если анализ крови будет ненормальным, других членов семьи также могут попросить сдать этот анализ. Бывает, что вместо крови берут соскоб со щеки, но здесь уже может быть менее точный результат.
Что показывает анализ на кариотип: для чего сдают
В ДНК человека присутствует 46 пар хромосом. К этому количеству добавляется половые — ХУ у женщин и ХХ у мужчин. В случае если в геноме произошла мутация, возможны различные вариации. Ученые изучили многие из них, что и позволило им диагностировать генетические заболевания.
Декодирование данных
Исследование кариотипа (что это, смотрите в предыдущих разделах) способно выявить следующие патологии:
- Мозаицизм. Это явление, при котором клетки человеческого организма являются носителями разного генома.
- Транслокацию. При ней обмениваются фрагментами.
- Делецию. Это утеря частички генома. Чаще всего именно при такой мутации возникают серьезные нарушения.
- Моносомия. Потеря одной целой пары.
- Трисомия. Добавление лишней единицы. При такой мутации происходит, например, развитие синдрома Дауна.
- Инверсия. При ней молекулы разворачиваются на 180 градусов. В такой ситуации они работают не так, как надо.
При составлении индивидуальной карты во внимание берут то, в какой паре произошла мутация. В частности, изменения в 21 по счету указывает на синдром Дауна, в 18 – Эдвардса
Если повреждены половые пары, это, как правило, означает бесплодие (женское или мужское). Каждое из перечисленных отклонений бывает разных видов. Детальную расшифровку анализа кариотипирования может сделать специалист-генетик. Укороченная пятая хромосома провоцирует синдром кошачьего крика.
Помимо тяжелых нарушений, показывает предрасположенность к таким заболеваниям, как гипертония, суставные повреждения, сахарный диабет и другие. Такая информация будет не лишней. Зная, какие проблемы могут подстерегать малыша во взрослой жизни, можно подкорректировать его образ жизни, соответственно снизить риски. Иногда анализ показывает, что патологии нет, но есть риск ее появления у потомства, особенно если у мужа и жены совпадает склонность к какой-либо мутации
В таком случае к планированию рождения детей важно отнестись со всей ответственностью
Генетические анализы крови
В последнее время все чаще в диагностике наследственных заболеваний будущего ребенка применяется так называемый тройной тест. С его помощью исследуют маркеры генетических патологий плода и пороков развития – альфа-фетопротеин (АФП), хорионический гонадотропин человека (ХГЧ) и эстриол (Е3).
Альфа-фетопротеин (АФП)
Альфа-фетопротеин является основным компонентом сыворотки крови формирующегося плода. Это белок, который продуцируется печенью и пищеварительной системой малыша. С мочой ребенка АФП выходит в околоплодные воды и через плаценту попадает в кровь мамы. Исследуя венозную кровь матери, можно определить количество данного вещества, вырабатываемое плодом. Обнаружить альфа-фетопротеин в крови мамы можно после 5–6 недели беременности.
Повышение уровня АФП в крови бывает при следующих патологиях плода:
- дефекты заращения нервной трубки (грыжи головного или спинного мозга);
- дефекты заращения передней брюшной стенки, при которых кожа и мышцы брюшной стенки не закрывают внутренние органы, а другие органы, в том числе кишечник, закрыты пленкой растянутой пуповины;
- заращение двенадцатиперстной кишки;
- аномалии развития почек.
Значимым для диагностики результатом генетического анализа при беременности на АФП является повышение уровня АФП в 2,5 и больше раз.
Пониженное содержание данного белка в крови часто встречается при появлении у плода дополнительной хромосомы, что может указывать на развитие таких патологий, как синдромы Эдвардса, Дауна, Шерешевского-Тернера. В некоторых случаях изменение содержания АФП бывает при многоплодной беременности, фетоплацентарной недостаточности, угрозе прерывания беременности.
Хорионический гонадотропин человека (ХГЧ)
ХГЧ – это белок, который вырабатывается клетками хориона плода. Хорион представляет собой часть зародыша, из которой в будущем образуется плацента. После зачатия хорион очень быстрыми темпами начинает выделять ХГЧ. Уровень данного белка увеличивается в два раза каждый день в течение первого триместра беременности. Пик этого показателя наступает на 7–10 недели срока вынашивания. Затем он постепенной снижается, существенно не меняясь во второй половине беременности. Количественное определение хорионического гонадотропина человека дает возможность контролировать протекание беременности. При замершей или внематочной беременности темпы нарастания этого белка не соответствуют норме.
Если при беременности генетический анализ на ХГЧ выявил повышение содержания гонадотропина, это может указывать на развитие у ребенка синдрома Дауна, токсикоз у матери, перенашивание беременности. Пониженное количество ХНЧ бывает при таком генетическом заболевании плода, как синдром Эдвардса (множественные пороки развития внутренних органов и умственная отсталость).
Свободный эстриол (Е3)
Свободный эстриол (Е3) относится к эстрогенам – женским половым гормонам. С момента формирования плаценты его содержание в крови матери значительно возрастает. Сначала большая часть эстриола вырабатывается плацентой, позже его продуцирует печень ребенка. Определение количества этого гормона в крови позволяет выявить риск развития патологий плода.
Опасным считается результат генетического анализа на свободный эстриол, в котором указывается его снижение на 40% и более. Такой уровень данного показателя может быть при пороках развития, врожденных пороках сердца, внутриутробной инфекции плода. Кроме того, он может указывать на развитие у ребенка синдрома Дауна, риск преждевременных родов. Понижение содержания Е3 в крови бывает при почечной недостаточности и болезни печени.
Как расшифровать

Постановкой диагноза на фоне полученного результата кариотипирования, занимается генетик. Специалист проводит тщательный анализ и делает заключение, в котором указывает причины нарушений со стороны репродуктивных функций или рождения нездорового ребенка.
Расшифровка анализа позволяет определить следующие генетические нарушения:
- наличие генетически различных клеток;
- перемещение участков генетического кода;
- разворот или удвоение хромосомы;
- отсутствие одного фрагмента или присутствие лишнего.
С помощью кариотипирования удается установить предрасположенность к развитию гипертонии, артрита, инфаркта миокарда, инсульта и сахарного диабета. Благодаря данному анализу тысячи супружеских пар установили причину бесплодия и успешно излечились от имеющихся нарушений в организме.
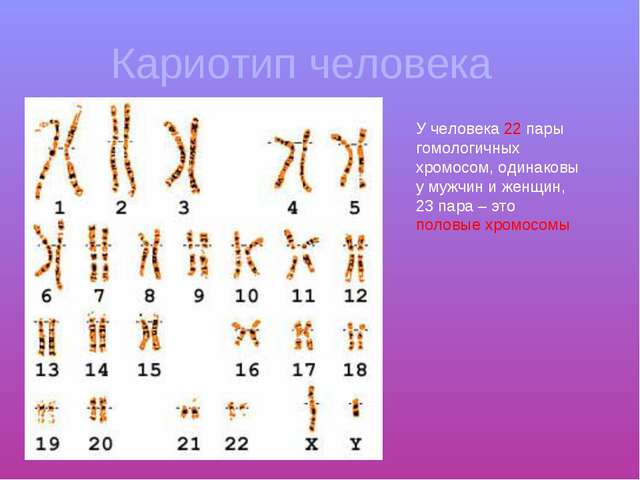
Отклонения возможны как со стороны мужского, так и со стороны женского организма. Нормальные показатели:
- у мужчин — 46XY;
- у женщин — 46XX.
У детей наблюдаются следующие нарушения со стороны генетического кода:
- 47XX+21 или 47XY+21 – синдром Дауна (наличие лишней хромосомы).
- 47XX+13 или 47XY+13 – синдром Патау.
Есть и иные отклонения от нормы, которые являются менее опасными. Только генетик может риски появления нездорового ребенка на счет для каждого индивидуального случая. Если при кариотипировании были обнаружены опасные нарушения или мутации, то врач рекомендует прерывание беременности.
Кариотипирование дает оценку не только количеству, но и состоянию генов:
- Мутации, вызывающие тромбообразование, нарушающее питание мелких сосудов в момент формирования плаценты, что является причиной выкидышей.
- Патологии со стороны гена муковисцидоза, с целью исключения вероятности развития определенного заболевания у ребенка.
- Генные нарушения со стороны Y-хромосомы.
- Отклонения со стороны генов, которые отвечают за способности обеззараживания токсических факторов.
При обнаружении делеции (потери участка) в Y-хромосоме речь идет о мужском бесплодии из-за нарушенного сперматогенеза. Это является причиной возникновения наследственных болезней.
Подготовка к сдаче анализа на кариотип
Для исследования нужны кровяные клетки
Важно, чтобы на момент забора они были в своем нормальном состоянии. Это обеспечит информативность результата
Чтобы показатели крови были максимально приближены к реальным, важно за две недели до сдачи не принимать никаких препаратов. Следует исключить не только лекарства, но и витамины, БАДы, пищевые добавки. Неинформативным будет тест, сделанный во время прохождения химиотерапии, ведь тяжелые препараты, использующиеся при этом, имеют свойство повреждать ДНК.
Также нежелательно на протяжении этого периода болеть. Если же кто-то из супругов подхватил инфекцию, то процедуру следует отложить. В этом нет ничего страшного. Лучше узнать точные результаты позже, чем поспешить и получить сомнительный ответ. Забор биологической жидкости проводится на сытый желудок. Эту особенность следует запомнить. Специалисты рекомендуют за час или два до манипуляции что-нибудь съесть.
Показания к проведению генетического анализа
Генетический анализ обязателен к проведению в случаях, когда беременная женщина находится в группе риска. Скрининг 1 триместра рекомендуется женщине в период между 10 и 14 неделями беременности. Причинами попадания беременной женщины в группу риска являются следующие моменты:
- Рождение детей с врожденными уродствами или отклонениями.
- Возраст будущей роженицы 35 лет и более, при котором существует большая вероятность развития генетических мутаций плода.
- Длительная алкогольная или наркотическая зависимость женщины перед беременностью.
- Наличие опасных инфекций, перенесенных в течение предыдущей беременности.
- Случаи выкидышей или рождения неживых детей.
Генетический анализ состоит из таких этапов, как:
- Ультразвуковое обследование плода в конце 1 триместра.
- Определение АФП и ХГ плода. Этот генетический анализ проводят между 16 и 20 неделями беременности.
- Повторное ультразвуковое исследование между 20 и 24 неделями.
- Инвазивные методы диагностики (биопсия хориона, кордоцентез и амниоцентез) в случае возникновения подозрения на присутствие патологических процессов в развитии ребенка.
Генетический анализ может дать определение предрасположенности ребенка к появлению у него таких потенциальных заболеваний, как:
- гипертония;
- тромбоз;
- остеопороз;
- болезни ЖКТ;
- патологии легких;
- диабет;
- патологии щитовидной железы.
Какие анализы делают при беременности


Во время вынашивания определить вероятность генетической патологии можно с помощью пренатального скрининга, который выполняется дважды. Первый, так называемый двойной тест, назначается на 11-13 неделе. С его помощью можно обнаружить синдром Дауна и Эдвардса, проявляющиеся аномалиями в физическом развитии, умственной отсталостью, пороками нервной системы. Повторно он сдается на 16-20 неделе. Вероятность хромосомных нарушений определяется по маркерам: ХГЧ – белок, вырабатываемый оболочкой эмбриона, и РАРР-А – представляющий белок плазмы. Здоровая беременность сопровождается на раннем сроке увеличением уровня гормона ХГЧ. При повышенных значениях существует риск развития синдрома Дауна, при пониженных – Эдвардса. Также о неблагополучии свидетельствуют заниженные показатели РАРР-А. Для анализа используется кровь беременной, взятая натощак из вены.
Также на сроке 10-14 и 20-24 недель беременности проводится УЗИ, во время которого можно обнаружить дефекты развития плода. Индикаторами аномалий являются утолщение воротниковой зоны, отсутствие носовой косточки и другие грубые нарушения.
С 15 до 18 неделю проводится второй скрининг, в ходе которого определяются имеющиеся мутации маркерами: ХГЧ, АПФ и эстриол. Эти показатели позволяют выявить вероятность формирования пороков развития головного мозга или спинномозгового канала.
Важно понимать, что окончательный результат определяется с учетом УЗИ и анализов крови. Если же возникают какие-либо подозрения, беременной будет предложено дополнительное обследование, целью которого и будет либо подтверждение, либо опровержение предварительного диагноза
Что может показать исследование

- Анализ на генетическую совместимость – это исследование больше известно в качестве теста на ДНК или на отцовство. Процедура позволяет установить кровное родство между людьми. Обследование можно сделать и во время вынашивания плода, и после появления малыша на свет.
- Есть инфекции, обнаружить которые с использованием привычных диагностических методик затруднительно. Однако генетический анализ дает возможность быстро и максимально точно определить ДНК возбудителя болезни, на основании результатов подобрать, если это возможно, метод лечения. Кроме того, такие тяжелые заболевания, как синдром Дауна, Эдвардса и др., тоже можно обнаружить на раннем этапе вынашивания.
- Создание генетического паспорта по заключению эксперта, в котором представлена полная картина комбинированного анализа ДНК. Здесь содержится информация о человеке, которые будут иметь огромное значение при возникновении заболеваний.