Акушерские кровотечения. Клинические рекомендации
Содержание:
Отслойка плаценты на ранних сроках беременности
Чаще встречающаяся отслойка плаценты именно на ранних сроках (первая половина второго триместра) имеет наиболее благоприятный прогноз. В этом периоде отслойка плаценты чаще вызывается угрозой прерывания беременности, когда находящиеся в тонусе маточные мышцы провоцируют отторжение тканей детского места, которое еще не совсем хорошо «держится» за маточную стенку. Как правило, отторгается незначительный участок плаценты, который впоследствии может восстановиться, потому что плацента продолжает формироваться и расти.
Клинически отмечаются:
— Неприятное чувство типа «ноет» или «тянет» в нижнем сегменте живота и пояснице, оно вызвано гипертонусом матки.
— Вагинальные кровянистые выделения, отличающиеся умеренным или незначительным количеством. Иногда гематома в месте отторжения детского места имеет небольшие размеры, кровотечение останавливается самопроизвольно, поэтому кровянистых выделений либо нет вовсе, либо они совсем скудные. По виду вытекающей из маточной полости крови можно косвенно определить время начала отслойки. Алый цвет крови указывает на «свежее» кровотечение, а темный цвет кровянистых выделений говорит о том, что кровь какое-то время находилась в маточной полости и начала сворачиваться.
Своевременная диагностика позволяет не только установить причину негативных симптомов, но и полностью ликвидировать угрозу для беременности. Как правило, для определения факта отслойки плаценты достаточно ультразвукового сканирования, при котором хорошо визуализируется гематома в зоне между плацентой и маткой (ретроплацентарная). Сканирование следует проводить как можно раньше. Частичная отслойка плаценты, особенно при краевом расположении отслоившегося участка, в процессе ультразвукового исследования видна не всегда, но ее наличие можно предположить по имеющемуся кровотечению.
Незначительная по площади отслойка плаценты в первом триместре может стать для беременной лишь неприятным эпизодом, если адекватная терапия начата вовремя.
С 12-ой по 27-ю неделю (второй триместр) беременности клиника отслойки плаценты меняется, становится более выраженной. К имеющимся симптомам присоединяется выраженный маточный тонус. Угроза гипоксии плода возрастает по мере увеличения срока беременности, так как плод растет и нуждается в большем количестве кислорода. Испытывая кислородный дефицит, плод начинает активно двигаться, чтобы ускорить кровоток и, соответственно, увеличить приток кислорода, поэтому шевеления плода становятся более интенсивными. В этот период общая ситуация зависит от срока гестации, так как плацента растет до середины 2-го триместра и может скомпенсировать потерю своей площади.
Что такое плацента и ее функции
Плацента – это орган, связывающий внутреннюю оболочку матки и плод. Формируется она на второй неделе (4 акушерской неделе) беременности, когда оплодотворенная яйцеклетка закрепляется в матке. Зрелости плацента достигает только к 12 неделе, а до этого момента она растет и формируется.
Плацент имеет сложное строение, представляющее собой сплетение кровеносных систем матери и плода, между которыми существует защитный барьер. Эта своеобразная мембрана защищает ребенка от вредных веществ, которые могут попасть из организма матери, и обеспечивает вывод продуктов жизнедеятельности плода.
Функции плаценты:
- Питательная, выделительная. Через плаценту к ребенку поступают все необходимые для развития вещества и удаляются отходы жизнедеятельности.
- Дыхательная. Плацента обеспечивает попадание кислорода в кровь ребенка, а затем выводит из нее полученный углекислый газ.
- Иммунная. Плацента пропускает антитела материнского организма к плоду, что обеспечивает его иммунологической защитой.
- Гормональная. В плаценте вырабатываются гормоны, отвечающие за развитие молочных желез женщины и подготовку их к выработке молока, рост слизистых оболочек матки, предотвращение выхода новых яйцеклеток и ряда других функций.
Лечение отслойки плаценты
Лечение преждевременной отслойки нормально расположенной плаценты основано на выборе метода бережного и быстрого родоразрешения с одновременно проводимыми мероприятиями по борьбе с кровопотерей, шоком, восполнением факторов, повышающих свертываемость крови.
Акушерская тактика в выборе метода родоразрешения определяется временем отслойки (в зависимости от того, произошла она во время беременности или в родах), выраженностью кровотечения, состоянием матери и плода.
При частичной небольшой по площади непрогрессирующей преждевременной отслойке нормально расположенной плаценты во время беременности до 36 недель, если состояние беременной и плода не страдает, кровотечение незначительное, то беременность может продлеваться в условиях лечения в стационаре. Женщине назначаются постельный режим, токолитическая терапия (использование медикаментов, расслабляющих матку), спазмолитики (НО-ШПА. ПАПАВЕРИН, МЕТАЦИН, СЕРНОКИСЛАЯ МАГНЕЗИЯ), кровоостанавливающая терапия (ВИКАСОЛ, ДЕЦИНОН, АСКОРБИНОВАЯ КИСЛОТА), антианемическая терапия препаратами железа. В обязательном порядке проводится лабораторный контроль за свертывающей системой крови. При появлении повторных эпизодов кровянистых выделений, указывающих на прогрессирование отслойки, ставится вопрос о родоразрешении. При зрелых родовых путях (размягчение, укорочение шейки матки, проходимость цервикального канала) проводится искусственное вскрытие плодного пузыря с возможным ведением родов через естественные родовые пути. Чаще же ставится вопрос о родоразрешении путем операции кесарева сечения.
При доношенном сроке беременности и небольшой по площади отслойке плаценты сразу ставится вопрос о родоразрешении. При наличии зрелых родовых путей и в первом периоде родов проводится ранняя амниотомия (вскрытие плодного пузыря), что способствует снижению внутриматочного давления. Тем самым предотвращается дальнейшая отслойка плаценты.
Роды при отслойке плаценты ведутся под тщательным кардиомониторным наблюдением за состоянием плода и сократительной деятельностью матки. В случаях ухудшения состояния плода, усиления кровянистых выделений, появления повышенного тонуса матки между схватками, ухудшения состояния матери прибегают к операции кесарева сечения. При естественных родах и патологическом кровотечении сразу после рождения ребенка обязательно проводится ручное обследование полости матки, а в последовом и раннем послеродовом периоде — профилактика кровотечения препаратами, усиливающими сокращение матки (ОКСИТОЦИН, МЕТИЛЭРГОМЕТРИН, простагландины).
Появление маточного кровотечения после родоразрешения связано с нарушением свертывающей системы крови и нарушением сократительной способности матки. Поэтому проводится тщательное наблюдение за характером кровянистых выделений из половых путей — есть ли сгусток, как скоро он образуется.
Одновременно с родоразрешением (кесарево сечение или естественные роды) проводятся мероприятия по восстановлению кровопотери, борьба с шоком (поддержание функции сердечно-сосудистой, дыхательной систем, обезболивание и др.), анемией, восстановление нарушенной свертываемости крови: проводится переливание свежей донорской крови и ее препаратов (свежезамороженной плазмы, фибриногена, тромбоцитарной массы и др.), вливание растворов.
При преждевременной отслойке нормально расположенной плаценты чаще всего используют кесарево сечение. При выраженных клинических проявлениях преждевременной отслойки плаценты во время беременности и в первом периоде родов проводят срочное родоразрешение путем операция кесарева сечения независимо от срока беременности и состояния плода. При операции кесарева сечения после извлечения плода и плаценты полость матки освобождается от крови и сгустков, после чего тщательно осматриваются все ее стенки с целью уточнения состояния мышц матки. Если они пропитаны кровью, производится удаление матки, так как она является источником кровотечения. Если отслойка плаценты произошла во втором периоде родов и есть условия к быстрому окончанию родов через естественные родовые пути, роды заканчивают наложением акушерских щипцов или вакуум-экстракцией плода.
При появлении любых болей в животе, кровянистых выделений из половых путей во время беременности необходимо срочное обращение к врачу.
Лечение отслойки плаценты
По вполне понятным причинам, «вылечить» отслойку детского места невозможно. Тактика решения данной проблемы у беременных и рожениц отличается, но всегда опирается на такие важные диагностические критерии, как:
— Срок гестации. В ранние сроки, когда плацента все еще формируется, ее отслойка менее опасна, так как плацентарная площадка имеет сравнительно небольшой размер, и кровотечение, соответственно, незначительно.
— Степень отслойки и тяжесть процесса. Частичная, небольшая по площади отслойка без признаков прогрессирования позволяет выбрать более щадящую тактику.
— Тип маточного кровотечения (наружное, внутреннее либо смешанное). Наружное кровотечение в прогностическом отношении более благоприятно, так как кровь эвакуируется наружу, а не пропитывает плаценту и маточную стенку. При внутреннем кровотечении кровь организуется в ретроплацентарную гематому, которая по мере увеличения продолжает отслаивать детское место и усугублять клиническую картину.
— Показатели состояния плода (степень выраженности гипоксии). Иногда состояние плода не согласуется с клинической ситуацией, когда при, казалось бы, умеренном кровотечении он начинает страдать от нехватки кислорода. Чаще такая ситуация наблюдается при беременностях на фоне гестозов или заболеваний матери, когда компенсаторные возможности плода недостаточно развиты.
— Насколько подготовлены родовые пути, если отслойка плаценты случилась уже в родах. Зрелые, готовые «провести» ребенка, родовые пути (размягченная и кукророченная шейка, проходимый цервикальный канал) позволяют индуцировать самостоятельные роды посредством вскрытия плодного пузыря.
— Лабораторные показатели гемостаза матери (свертывающаяся система). При первых признаках нарушения свертывания крови ситуацию классифицируют как опасную.
В выборе лечебной методики решающая роль чаще принадлежит сочетанию перечисленных факторов, а не какой-то один из них.
Следует отметить, что в «лечении» отслойки принимает участие и сама беременная, то есть ее организм, который пытается скомпенсировать отслойку за счет внутренних возможностей. Помимо этого, здоровая маточная стенка способна «удержать» плаценту даже при начавшейся отслойке, остановив процесс в самом начале. Именно поэтому у здоровых женщин с нормально протекающей беременностью редко диагностируются случаи тяжелого течения отслойки плаценты.
Все проводимые в этой ситуации мероприятия у беременных имеют только два варианта:
1. Беременность сохраняют, а процесс отслоения плаценты останавливают.
2. Беременность прерывают согласно экстренной ситуации, угрожающей всем участникам патологического процесса.
Так, при удовлетворительных показателях состояния беременной на сроках, не превышающих 34 – 36 недель, в отсутствии признаков любого продолжающегося кровотечения на фоне отслойки нормально расположенной плаценты легкой степени, беременность пытаются сохранить. Беременная находится под динамичным наблюдением в стационаре с обязательным контролем состояния плода и ее самой с помощью ультразвукового контроля, допплерометрии и КТГ. Медикаментозная терапия состоит из препаратов, снимающий чрезмерный маточный тонус, улучшающих микроциркуляцию, витаминов, противоанемических и успокаивающих средств. При первых признаках продолжающейся отслойки тактику меняют на более агрессивную – беременность прерывают.
Если у беременной или роженицы диагностируется выраженная симптоматика преждевременной отслойки второй/третьей степени, вне зависимости от состояния плода и срока гестации, беременность необходимо прервать.
Если кровотечение не прекращается даже после кесарева сечения, приходиться удалять матку или лигировать подвздошную артерию.
Прогноз при отслойке плаценты зависит не только от степени тяжести клинической картины, важно также, насколько вовремя была оказана квалифицированная помощь. Достоверно спрогнозировать исход при отслойке плаценты невозможно, так как в любой момент может начаться прогрессирование процесса, и легкая степень заболевания за считанные минуты перейдет в тяжелое состояние
Нередко пережившие эпизод отслойки нормально расположенной плаценты спрашивают, какова вероятность повторения данной ситуации в последующих родах. К сожалению, рецидивы отслойки детского места возникают нередко, и их вероятность возрастает с каждой последующей беременностью.
Чем опасна?
Отслойка плаценты — крайне опасная акушерская патология. Выжидательная тактика при этом состоянии применяться не должна. Будущей маме, которая заподозрила у себя развитие неблагоприятных симптомов, следует немедленно обратиться за медицинской помощью. Промедление в этой ситуации (особенно при полной отслойке плаценты) может быть смертельно опасным.
Тотальная отслойка плаценты может привести к развитию сильной, а некоторых случаях даже массивной кровопотере. Данное состояние опасно для будущей мамы и ее малыша. У женщины при этом сильно снижается артериальное давление крови, что способствует снижению кровенаполнения жизненно важных органов. При этом беременная может отметить появление «тумана» перед глазами, «мелькание мушек», а также даже потерять сознание.

В этой ситуации резко снижается кровоток у плода. Ребенок внезапно ощущает резкий дискомфорт. Сначала это проявляется тем, что его частота сердечных сокращений и двигательная активность резко возрастают. По мере прогрессирования опасного состояния состояние плода существенно ухудшается.
В этой ситуации у плода возникает внутриутробная гипоксия (выраженный кислородный дефицит). Насыщение крови кислородом падает, а уровень углекислого газа стремительно нарастает.

Отслойка плаценты, развивающаяся на поздних сроках беременности, может быть опасна еще и развитием преждевременных родов. Отслаивание плацентарной ткани от маточной стенки сопровождается изменением внутриматочного давления. Это состояние способствует тому, что плацента начинает смещаться вниз, оказывая сильное давление на плодный пузырь, в котором находится плод. В такой ситуации возможность преждевременного появления ребенка на свет существенно увеличивается.

Причины
Точные причины, которые приводят к отхождению «детского места» от стенки матки, науке пока неизвестны. Врачи склонны считать, что в каждом конкретном случае играет роль даже не один, а сочетание сразу нескольких факторов риска.
- Давление. Спровоцировать отхождение плаценты может высокое кровяное давление. У половины женщин, переживших отслойку, была гипертония. Примерно у 10% отслойка произошла на фоне спонтанного скачка артериального давления в большую или меньшую сторону. Нередко кровяное давление начинает «скакать» при сильном стрессе, в угрожающей и неблагополучной психологической ситуации. Долгое лежание на спине приводит к нарушению давления в нижней полой вене, что также может привести к отсоединению плаценты от стенки матки.
- Повторная патология. Если у женщины раньше уже наблюдалась отслойка, вероятность, что она повторится, выше 70%.
- Многоплодная беременность и многодетность. Женщины, которые вынашивают двух или трех малышей, более подвержены патологии, чем женщины, которые вынашивают одного ребенка. Нередко отслойка фиксируется у женщин, которые рожали много и часто — стенки матки у них более дряблые и растянутые.

- Возраст беременной. У будущих мам старше 30 лет риски преждевременной в несколько раз выше, чем у женщин 18-28 лет. Если же будущей маме больше 35 лет, то довольно часто плацента у нее «обзаводится» дополнительной долькой, и именно эта долька отрывается в процессе родов, вызывая автоматическое отсоединение всего «детского места».
- Беременность после бесплодия, ЭКО. Если беременность наступает после длительного периода бесплодия, естественным путем или в результате вспомогательных репродуктивных методов, например, ЭКО, то вероятность отслойки плаценты повышается, риск оценивается примерно в 25%.
- Гестоз и токсикоз. На ранних сроках фактором риска считается выраженный, мучительный токсикоз. Рвота, тошнота, нарушения обмена веществ, перепады давления нередко приводят к отслоению в той или иной степени. На поздних сроках опасен гестоз.


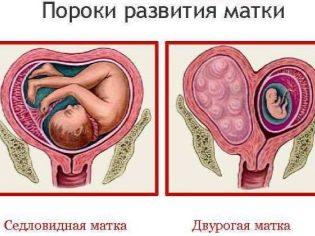
- Особенности матки и сосудов. Некоторые аномалии строения главного женского репродуктивного органа, например, двурогая или седловидная матка, а также аномалии строения сосудов матки могут привести к привычному невынашиванию беременности из-за постоянных отслоек.
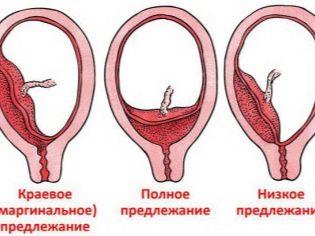
- Предлежание плаценты или низкая плацентация. Если по каким-то причинам плодное яйцо закрепилось в нижнем сегменте матки, и впоследствии хорион, а за ним и плацента не мигрировали выше, то отслойка становится основной угрозой такого состояния. Особенно опасно , когда детское место закрывает вход в цервикальный канал полностью или почти полностью.
- Нарушения гемостаза. У женщин с нарушениями свертываемости крови отслойка «детского места» при беременности и в родах возникает нередко. Обычно нарушения гемостаза сопровождаются и другими патологиями беременности.
- Проблемы родовой деятельности. Нередко опасное состояние возникает непосредственно в родах — из-за перепада давления, при быстрых, стремительных родах, после рождения первенца из двойни, при несвоевременном разрыве амниотических оболочек, а также при .
- Травма. К сожалению, это тоже нередкая причина тяжелого осложнения. Женщина может получить тупую травму живота, упасть на живот, попасть в ДТП и удариться животом. При такой травме отслоение «детского места» наступает примерно в 60% случаев.
- Вредные привычки. Если будущая мама не может расстаться с привычкой курить или принимать алкоголь и наркотики даже во время вынашивания своего малыша, то вероятность спонтанной внезапной отслойки повышается в десятки раз.


- Аутоиммунные процессы. Иммунитет беременной может начать вырабатывать специфические антитела к собственным тканям. Такое происходит при сильной аллергии, например, на лекарства или при неправильно проведенном переливании крови, а также при тяжелых системных недугах — красной волчанке, ревматизме.
- Заболевания мамы. С точки зрения вероятности отслойки опасны все хронические заболевания беременной, но наибольшие риски создают сахарный диабет, пиелонефрит, проблемы со щитовидной железой, а также ожирение женщины.


Если при постановке на учет, изучив анамнез женщины, доктор решит, что данная беременная относится к группе риска по возможному развитию отслойки, он будет более внимательно вести такую беременность. Женщине придется чаще посещать врача, сдавать анализы, делать УЗИ, также ей может быть рекомендовано профилактическое пребывание в дневном стационаре несколько раз за беременность.

Что такое отслойка плаценты
Состояние, основным симптомом которого является несвоевременное отторжение детского места от оболочки матки, называют преждевременным отслоением плаценты. Патология может развиться как во время беременности, так и в процессе родовой деятельности. В норме плацента отделяется лишь после рождения ребенка. Преждевременные отслойки сопровождаются повреждением кровеносных сосудов, что вызывает маточные кровотечения разной степени выраженности. Опасное осложнение встречается в 0,5-1,5% случаях беременности и по статистике развивается чаще у первородящих женщин.
Патология, как правило, развивается при преждевременных родах и всегда требует неотложного врачебного вмешательства. Состояние детского места определяет нормально развитие плода или его гибель. В норме орган находится на маточной стенке в верхней части тела матки (у передней и задней стенок или у дна), иначе диагностируют предлежание плаценты – неправильное ее расположение. С одной стороны на послед давят маточные мышцы, с другой плод и околоплодная жидкость. В норме баланс давления препятствует преждевременной отслойке органа.
Как лечить отслойку
При обнаружении преждевременного отторжения последа перед доктором стоит задача выбрать подходящий метод лечения, направленные на повышение свертываемости крови, борьбу кровопотерей, с шоком. Терапия плацентарной отслойки на ранних и более поздних стадиях беременности зависит от таких факторов:
- время развития патологии;
- объем кровопотери, интенсивность кровотечения;
- общее состояние здоровья малыша и мамы.
Врач может отказаться от варианта оперативного родоразрешения, если:
- отслоился маленький участок плаценты и это состояние на прогрессирует;
- срок составляет не больше 36 недель;
- нет признаков гипоксии у ребенка;
- прекратились выделения, объем кровопотери незначительный;
- женщина чувствует себя хорошо и находится под наблюдением врачей в условиях стационара.
Пациентка с отслоением последа должна соблюдать постельный режим, при этом состояние ее здоровья подлежит постоянному врачебному контролю. Следует регулярно проходить УЗИ, доплерометрию, кардиотокографию, следить за свертываемостью крови, которая определяется посредством лабораторных анализов. При плацентарной отслойке могут назначаться такие препараты:
- кровоостанавливающие средства;
- спазмолитики;
- лекарства, расслабляющие матку;
- гормоны;
- средства для лечения анемии.
Симптомы
Признаки, которыми проявляется отслойка плаценты, могут отличаться в зависимости от степени кровопотери и площади повреждения. В некоторых случаях заболевание может протекать без каких-либо симптомов и быть обнаружено только при проведении инструментального обследования.
Выделяют следующие признаки состояния:
- кровотечение (кровянистые выделения из половых путей, присутствует не всегда);
- болевой синдром (сильно варьируется от незначительной до резкой боли);
- повышение тонуса матки;
- учащение сердцебиения;
- общая слабость;
- у плода отмечается изменение сердечного ритма.
Интенсивность проявлений сильно изменяется в зависимости от степени тяжести заболевания.
- Легкая степень. В этом случае патология протекает бессимптомно. Частичное отслоение можно обнаружить только при проведении ультразвукового обследования.
- Средняя степень. Появляются основные симптомы, изменяется сердечный ритм плода. Болевой синдром присутствует не всегда.
- Тяжелая степень. Выраженные боли внизу живота, сильное кровотечение.
Поскольку при легкой степени заболевание может никак не проявляться, очень важно не пропускать профилактические осмотры во время беременности.
https://youtube.com/watch?v=OAHZdFrgOOE
Симптомы и ощущения женщины на начальных этапах
Будущая мама отлично себя чувствует, не догадывается о проблемах со здоровьем. Изредка появляется тянущая боль внизу живота и спине, которой она не придает особого значения. На тревожные мысли наталкивают коричневые выделения – «мазня».
Как определить на поздних сроках
Во второй половине беременности симптомы отслойки плаценты четко выражены, представлены такими переменами в самочувствии матери и ребенка:
- повышенная активность плода;
- маточный тонус;
- снижение базальной температуры;
- гематома, коричневые выделения из влагалища;
- боли внизу живота;
- нарушенный сердечный ритм плода;
- анемия и сопровождающая ее симптоматика;
- приступы гипотонии.
Если отслоение произошло в период родов
Такое патологическое состояние сопровождается обильной кровопотерей, изменением цвета околоплодных вод и острыми, приступообразными болями. Отслойка в родах особенно опасна, поскольку высока вероятность удушья плода, обильной кровопотери и гибели матери. Проводится экстренное кесарево сечение.
Проведение диагностики состояния плаценты
При характерной симптоматике помимо сбора данных анамнеза врач назначает УЗИ, ряд лабораторных исследований. Обследование начинается при наличии триады симптомов – боль в животе, кровотечение, нарушение сердечного ритма у плода.
Основная задача комплексной диагностики: определить реальное состояние плода и характер (размер, расположение) отслойки, назначить адекватную терапию по показаниям.

Пройдите всё, что нужно
Какие анализы сдают
Обязательными считаются общие анализы мочи и крови. Таким способом можно определить наличие анемии, нарушений со стороны эмбрионального органа. Чтобы установить отклонения в развитии плода, дополнительно берется и исследуется кровь из пуповины.
Видна ли патология на УЗИ
Да, визуализируется обширная гематома. Таким способом можно определить ее размеры, расположение, наличие сгустков крови за плацентой.
Лечение
Перед началом терапевтических мероприятий, необходимо провести полное диагностическое обследование матери и плода.
Больной назначаются следующие обследования:
- общий анализ крови;
- коагулограмма;
- УЗИ;
- контроль сердечной деятельности плода.
При подтверждении диагноза, а также определении степени тяжести состояния, подбирается тактика лечения.
Консервативное лечение включает в себя:
- постельный режим;
- средства, снижающие тонус матки (фенотерол, тербуталин);
- спазмолитики;
- ингибиторы фибринолиза (Транексам, Аминокапроновая кислота, Апротекс).
Консервативная терапия не излечивает данное состояние. Она необходима для снижения риска развития осложнений и поддержания организма беременной женщины в порядке.
В том случае, если отмечается большая площадь отслойки, единственное что могут делать врачи — экстренное родоразрешение.
Важно понимать, что лечить небольшую отслойку без выделений также необходимо под контролем врача. Любое промедление повышает риск развития осложнений и может привести к гибели плода.
Медикаментозная терапия
Помимо постельного режима будущей маме рекомендуют комплексную терапию, которая включает медикаменты следующих фармакологических групп.
- Спазмолитики (Папаверин, Но-Шпа). Купируют спазмы, облегчают болевой синдром при отслойке плаценты.
- Токолитики (Магнезия, Партусистен, Гинипрал, Нифедипин). Снижают маточный тонус, нормализуют активность матки.
- Кровоостанавливающие средства (Викасол, Децинон). Купируют неприятную симптоматику, улучшают текучесть крови, обладают сосудорасширяющим эффектом.
- Антиагреганты (Аспирин, Курантил). Препятствуют тромбообразованию и формированию гематом, сгустков крови.
- Гепатопротекторы (Эссенци-але, Гепатил). Улучшают функции печени на фоне медикаментозной терапии.
Применение Транексама
Назначается в случаях, когда у роженицы имеются кровотечения или есть риск их формирования. Препарат обладает антифибринолитическим и гемостатическим действием.
В гинекологической практике показан для применения при следующих состояниях:
- конизация шейки матки;
- меноррагия;
- кровотечения во время беременности.
Мнение экспертаБоровикова Ольга
Согласно проведенным доклиническим исследованиям, Транексам не оказывает тератогенного действия на плод. Но, поскольку исследования на беременных женщинах не проводились, точную реакцию беременной на препарат предсказать нельзя
Поэтому важно принимать Транексам строго по показаниям и после консультации лечащего специалиста
Рекомендации беременной
Что делать женщине, если у нее началось отслоение плаценты? Если срок уже большой, и до родов осталось недолго, лучше согласиться на быстрое родоразрешение. Дело в том, что отслоение может начать прогрессировать, а это будет грозить ребенку гибелью.
Если же до окончания срока еще далеко, состояние матери и ребенка не вызывает серьезных опасений, а процесс отслойки находится в статике, то лучше отложить родоразрешение. Здесь нужно исходить из соотношения степеней риска преждевременных родов и возможной прогрессии отслойки. В этом случаем, можно обратиться к врачу, чтобы он определил степень опасности для ребенка и матери при выборе того или другого решения.
Диагностика преждевременной отслойки плаценты
Диагностика отслойки детского места затруднения вызывает крайне редко. Следует подчеркнуть, что диагностический поиск при отслойке плаценты имеет очень узкие временные рамки, так как данное состояние классифицируется как угрожающее. Успех любого лечения в данной ситуации имеет более высокую вероятность, если оно начато как можно раньше. В связи со сказанным, диагностика отслойки плаценты состоит из небольшого перечня обследований.
Заподозрить патологию позволяют характерные жалобы беременной:
— кровянистые выделения в любом объеме;
— боли в животе, нередко в какой-то одной его области;
— гипертонус (матка «как камень») маточной стенки.
Иногда беременные отмечают изменения двигательной активности (шевелений) плода.
Как правило, при подробном опросе беременной чаще выясняется, что у нее имеются хронические патологи, в том числе негинекологические, токсикоз, неблагоприятный акушерский анамнез.
Общий осмотр беременной также может помочь предположить отслойку плаценты. Помимо измерения артериального давления и частоты сокращений сердца (пульса), проводится пальпация матки, чтобы определить наличие гипертонуса.
«Последнюю точку» в диагностическом поиске ставит аппаратная диагностика – ультразвуковое сканирование и изучение состояния плода. Основным ультразвуковым критерием отслойки детского места является наличие гематомы. Специалист может увидеть, где расположена зона отслойки, какова ее площадь, косвенно оценить, в каком состоянии находится плод в матке. Однако если происходит незначительная отслойка по краю детского места, кровь сразу же выливается из матки без формирования гематомы, ультразвуковое сканирование может оказаться безрезультатным.
У беременных и рожениц с любой отслойкой всегда меняются показатели гемостаза, поэтому лабораторное определение показателей свертывания крови является важным диагностическим этапом.
Кардиотокография (КТГ) – аппаратная методика достоверной регистрации основных показателей работы сердца и сосудов плода. Процедура совершенно безболезненная и безопасная для всех участников. Позволяет определить не только наличие гипоксии плода, но и степень ее выраженности. С помощью прибора регистрируются два важных показателя – маточная активность и сердечный ритм плода, они записываются в виде диаграмм, которые расшифровываются специалистом.
Все полученные при обследовании беременной данные не рассматриваются изолированно друг от друга. Так, например, при КТГ данные за гипоксию плода всегда сопоставляются с заключением специалиста УЗИ, потом что у истоков дефицита кислорода для плода может находиться несколько причин.
В родах на отслойку плаценты указывают кровотечение, неадекватные сокращения матки, когда она сохраняет повышенный тонус между схватками, признаки острой гипоксии у плода и симптомы геморрагического шока. Также характерно присутствие крови и/или мекония в околоплодных водах.
На основании чего ставится диагноз
Диагностируют патологию, опираясь на жалобы пациентки, объективный осмотр, данные специальных методов исследования.
Аппаратное наблюдение
УЗ-исследование – старая, но проверенная методика. Позволяет не просто обнаружить гематому, но дает полные сведения о площади поражения, локализации, стадии процесса.
КГТ – оценка сердечной деятельности ребенка в сочетании с частотой маточных сокращений. Дает полное представление о состоянии плода, наличие гипоксии.
Клиническое наблюдение и анализы
Помимо стандартного клинического исследования крови, способного показать наличие анемии, проводится кордоцентез – забор крови из пуповины. Процедура проводится под местной анестезией и достоверно определяет отклонения в развитии ребенка.
Объективный осмотр
Первичный диагноз устанавливается на основании акушерского осмотра: повышенная напряженность матки, влагалищные выделения, болезненность при пальпации, изменение сердечного ритма у плода. Важную роль играет клиника и жалобы женщины.
Когда оказывается неотложная помощь
На сроке до 35 недель используется любая возможность для сохранения беременности и поддержания вынашиваемости. На поздних сроках при преждевременной отслойке нормально расположенной плаценты неотложная помощь заключается в кесаревом иссечении и оперативных родах.
Плановая операция показана при короткой пуповине, или же, когда плацента не прирастает к стенке матки. Такие состояния всегда приводят к преждевременному отхождению последа.
Таблица риска для разных вариантов патологии
Благоприятный исход зависит от срока, на котором произошло отслоение и от площади отхождения последа. В таблице видно, чем грозит патология в разный период развития.
| До 6 недель | Восстановление после отслойки проходит легко, может пройти без лечения | |
| Требуется консервативное лечение на дому | ||
| 6–12 недель | Небольшая площадь, нуждается в медикаментозном лечении, роды проходят естественным путем | |
| До 36 недель | Лечение в стационаре | |
| 37 неделя и более поздние сроки | Чтобы предотвратить гибель младенца, проводят оперативные роды |
Тотальная отслойка плаценты практически всегда, на любом сроке приводит к внутриутробной смерти малыша.