Почему в моче ребенка осадок и она мутная, что делать?
Содержание:
Что нужно знать?
Следует учитывать, что, моча, попадая на открытый воздух, становится мутной. Если через некоторое время после мочеиспускания отмечается помутнение мочи в горшке, то это не признак заболевания. Моча в окисленной среде теряет прозрачность.
Правила сбора мочи на анализ
При сборе мочи на анализ требуется соблюдать правила, которые обеспечат достоверность результатов анализа и избавят от лишних волнений:

- подготовку к сбору мочи начинают за 1-2 дня. Из рациона исключают продукты, имеющие в составе красители как искусственные, так и натуральные (черника, морковь, апельсин, свекла, шпинат), иначе моча изменит свой цвет;
- урина собирается в стерильную посуду, лучше всего взять специальный контейнер для сбора биологических жидкостей. Для грудных детей используют специально разработанные мочеприемники, они имеют разную форму для мальчиков и девочек;
- собирается утренняя моча, после последнего мочеиспускания должно пройти 5 часов;
- первую порцию мочи сливают, вторую порцию помещают в контейнер;
- емкость нужно плотно закрыть и доставить в течение 2 часов в лабораторию, иначе результат может быть искажен.
Профилактические меры
Существует целый ряд предупредительных действий, которые помогут избавить ребенка от проблем с помутнением мочи, а родителей от волнений:
разумное питание, согласно возрасту. Лучше отказаться от продуктов с содержанием химических красителей, добавок. Пища по возможности должна быть натуральной. Обязательно сбалансированное употребление мясных, молочных, растительных продуктов. Не стоит увлекаться употреблением молочных продуктов с высоким содержанием жира. Родителям лучше избавить детей от «взрослой» еды: жареной картошки, сала, майонеза и подобного;
гигиена половых органов
Особенное внимание нужно уделять гигиене девочек. Прием лекарственных средств только по назначению врача
Выбирать витаминные комплексы необходимо после консультации с педиатром. Следовать запрету, не купаться в грязных водоемах. Избегать переохлаждений;
своевременно лечить воспалительные заболевания, в том числе кариес. Хронический очаг воспаления в организме, где бы он не находился, становится источником инфекции. Через кровь и лимфу инфекция может распространяться по всему организму, поражая здоровые ткани;
правильный питьевой режим. Ребенок должен получать достаточное количество чистой питьевой воды в сутки. Детей до 6 месяцев, если они находятся на грудном вскармливании, не рекомендуется допаивать. После введения прикорма количество воды рассчитывают по 50 мл на 1 кг веса, учитывая объем жидкой пищи. Дети от года до трех нуждаются в 500-800 мл воды в сутки, при этом объем жидкой пищи, напитки, чай, соки не учитываются. Далее от 3 лет и старше объемы рекомендуемого количества воды постепенно увеличиваются до 2 литров к 14 годам. Поить здорового ребенка насильно не стоит, нужно чаще предлагать попить. Организовать быт так, чтобы он имел возможность самостоятельно напиться, когда захочет;
своевременное посещение педиатра при изменении в состоянии ребенка: повышении температуры, изменение цвета мочи, слабость, сонливость. При ухудшении самочувствия заниматься самолечением, тянуть с визитом к врачу опасно.
Симптомы и лечение
Основные признаки, сопровождающие инфекционные заболевания мочевыводящих путей:

- мутная моча;
- дискомфорт в нижней части живота, области поясницы;
- болезненность во время мочеиспускания;
- повышение температуры;
- лихорадка, озноб;
- в моче появляются посторонние примеси: кровь, осадок, «хлопья», гной;
- белки глаз и оттенок кожи изменяются с привычного на жёлтый;
- моча приобретает неприятный запах;
- ребёнок беспокойный, плаксивый;
- снижается аппетит, ухудшается сон;
- развивается рвота;
- нарушение стула (диарея);
- появляется слабость, ребёнок вялый.
Рекомендации для восстановления качества мочи при отсутствии бактериальной инфекции:
достаточно нормализовать питьевой режим;
придётся изменить рацион (отказаться от полуфабрикатов, сладкой газировки, наименований с консервантами и красителями);
важный момент – употребление витаминно-минеральных комплексов согласно нормам для определённого возраста;
если помутнение мочи возникло на фоне приёма антибиотиков, то по окончании курса терапии важно принимать пробиотики, пить достаточно жидкости для выведения избытка накопленных лекарств из организма.
Терапия патологических процессов зависит от диагноза, поставленного нефрологом или урологом. Во время лечения важны советы опытного педиатра и гастроэнтеролога, если инфекция мочевыводящих путей развилась на фоне проникновения кишечной палочки, условно-патогенных бактерий, населяющих желудочно-кишечный тракт.
Основные группы препаратов для купирования воспалительного процесса:
- антибиотики. Детям подходит Ампиокс, Карбенициллин, Ампициллин, препараты группы цефалоспоринов. В раннем возрасте сильнодействующие составы – аминогликозиды не назначают;
- диуретики (мочегонные лекарства). Фуросемид, Диакарб, Гипотиазид, Верошпирон. Природные диуретики: арбуз, клюквенный морс, чай из листьев брусники, укропная вода;
- общеукрепляющие составы, витаминно-минеральные комплексы;
- препараты, растворяющие соли. Канефрон (драже с 6 лет), Блемарен (с 12 лет), Уролесан (сироп – с 1 года, капсулы и капли – с 7 лет);
- спазмолитики. Масло из плодов фенхеля, укропная вода, М-холиноблокатор прифиния бромид, мятный чай, Платифиллин;
- анальгетики. Парацетамол, Панадол, Ибупрофен, Нурофен.
Лечение и профилактика
При появлении мутной урины у ребенка родителям не стоит заниматься самодиагностикой и лечением без консультации у опытного специалиста. Рациональная терапия в случае помутнения урины должна быть назначена лечащим врачом.
Составленная на основе результатов исследования организма, она может быть направлена как на лечение патологических процессов, так и иметь симптоматический характер.
В качестве профилактических мер необходимо следить за постоянным опорожнением мочевого пузыря у малышей, соблюдении ребенком стандартных правил личной гигиены.
Ребенок должен носить качественное хлопчатобумажное белье. Кроме этого, профилактическими мерами являются:
- Уменьшение употребления соли в рационе.
- Ограничение в чрезмерном употреблении продуктов, которые богаты на кальций.
- Предупреждение переохлаждения и появления простудных недугов.
- Употребление необходимого объема жидкости, в котором нуждается организм за сутки.
Фосфаты
Фосфаты могут быть обнаружены в моче даже полностью здорового человека, так как их наличие может быть обусловлено совсем безобидными причинами – перееданием, пониженной кислотностью, долгим стоянием мочи. Но если фосфаты находятся и при повторных анализах, возможно причины их образования более серьёзные. Причины появления:
- Употребление продуктов, содержащих фосфор (кисломолочные и молочные продукты, рыбная икра, перловая крупа, а также овсянка и гречка);
- Цистит;
- Нефролитиаз;
- Частая рвота;
- Промывание желудка;
- Гиперпаратиреоз;
- Синдром Фанкони;
- Лихорадка.
Стоит заметить, что фосфатные соли в моче ребенка встречаются редко и вызваны, в основном, перееданием вышеперечисленных продуктов.
Виды солей в моче
Существует три основных типа солей, которые обнаруживаются в
моче у детей:
- оксалаты,
производные щавелевой кислоты — наиболее распространенный вид; - ураты,
или производные мочевой кислоты; - фосфатные
соли, производные фосфорной кислоты.
Реже обнаруживают кальциевые и гиппуровые соли.
Оксалаты
Накопление солей оксалатов в моче у ребенка связано с
нарушением обмена щавелевой кислоты. Физиологическая причина — избыточное
содержание в рационе щавеля, ревеня, шпината, свеклы. Оксалаты накапливаются
при заболеваниях: пиелонефрит, диабет, мочекаменная болезнь, отравление.
Фосфаты
Появление солей фосфатов в моче у ребенка связано с
изменением реакции урины в щелочную сторону. Физиологическая причина — чрезмерное
употребление морской рыбы, а также долгое стояние биоматериала перед
исследованием. Заболевания с накоплением фосфатов: цистит, лихорадочные
состояния, усиленная функция паращитовидных желез.
Ураты
Накопление солей уратов в моче у ребенка придает ей красноватый
цвет. Образуются ураты при избытке мочевой кислоты в моче. Физиологическая
причина — чрезмерное употребление в пищу мяса, субпродуктов, рыбы.
Патологические причины скопления уратов — обезвоживание, лихорадочные
состояния.
На какие показатели в анализе мочи стоит обратить внимание
Если в моче ребенка есть слизь, это всегда требует проведения дополнительных исследований. Часто повторные анализы проводят для устранения ошибок сбора и транспортировки.
Стандартная диагностика мочи включает оценку таких элементов:
- Лейкоциты, или белые кровяные клетки. Основная их функция – поддержание гомеостаза организма. Их наличие в моче говорит о возможном воспалительном процессе либо о развитии раковых опухолей. В норме содержание таких клеток в моче не должно превышать 3-х в поле зрения микроскопа.
- Эритроциты, или красные кровяные тельца. Они обеспечивают доставку кислорода к тканям и обратный транспорт углерода. Такие клетки, обнаруженные в моче ребенка, указывают на развитие пиелонефрита либо инфаркта почки. Следует помнить, что концентрация эритроцитов может быть увеличена после физической нагрузки. В поле зрения таких клеток должно быть не более 3-х.
- Кристаллы соли. В основном они представлены уратами и фосфатами. Встречающиеся оксалаты могут быть признаком сахарного диабета. Высокий уровень уратов – это сигнал о возможной подагре или мочекислом диатезе. Высокие фосфаты указывают на превышение уровня кальция.
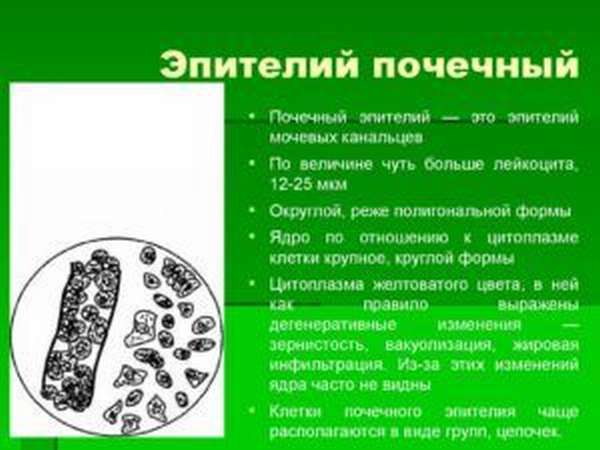
- Эпителий плоский. Нормой считаются 1-3 единицы в поле зрения. Эпителий, который выстилает стенки мочеполовых каналов, попадает в мочу при обратном ходе мочи. Повышение вызывают и воспалительные заболевания. Такая ситуация возникает при патологии почек, интоксикации или спазмах мочевыделительной системы.
Для уточнения состояния организма ребенка проводят клинический анализ крови. Одним из основных показателей при этом является СОЭ в крови.

В анализе мочи норма определятся подсчетом количества эритроцитов и лейкоцитов в поле зрения
Аббревиатура СОЭ обозначает скорость оседания эритроцитов. Ее повышение напрямую зависит от наличия в организме воспалительных либо инфекционных заболеваний. Повышенная она бывает и при онкологических заболеваниях. Если у ребенка обнаружена высокая СОЭ, это может свидетельствовать о нефротическом синдроме мочеполовой системы.
Разобраться в каждом конкретном случае поможет грамотный педиатр совместно с узким специалистом: урологом, нефрологом либо гинекологом.
Как правило, ребенку назначают серию дополнительных исследований:
- анализ крови;
- бактериологический посев;
- проба по Нечипоренко;
- ультразвуковое исследование;
- осмотр внутренней поверхности мочевого пузыря.
Такая серия вполне способна выявить заболевание мочеполовой системы у ребенка.
При каких заболеваниях изменяется цвет и прозрачность мочи у детей?
Острые респираторные инфекции, при которых у ребенка поднимается высокая температура, провоцируют появление мутной мочи с осадком. После проведения симптоматического лечения цвет и прозрачность урины приходит в норму.
При воспалительных процессах в органах мочеполовой системы (почках, мочевом пузыре, мочеточниках, мочевыводящем канале, влагалище у девочек) в урине увеличивается численность эритроцитов, лейкоцитов, слизи, которые изменяют ее цвет и плотность.
При болезнях печени и желчевыводящих путей (гепатите, паренхиматозной желтухе) урина мутная и темная (цвета пива) вследствие содержания очень большого количества продуктов распада гемоглобина (желчных пигментов), которые в моче содержаться не должны – этот случай требует срочной консультации квалифицированного специалиста. Появление у ребенка мутной мочи белого цвета может указывать на жировой гепатоз – процесс перерождения гепатоцитов (клеток печени) в жировые клетки.
Дети с сахарным диабетом, очень часто страдают ацетонемией, которая является признаком глюкозного «голодания» клеток. В крови ребенка появляются кетоновые тела (ацетон, оксимасляная и ацетоуксусная кислоты), которые изменяют оттенок и запах мочи. Контролировать уровень ацетона можно в домашних условиях – родители могут приобрести в аптечной сети специальные тесты.
Острый инфекционно-воспалительный процесс в канальцевой системе почек – пиелонефрит, характеризуется поражением паренхиматозной ткани почечных лоханок и чашечек. При этом патологическом состоянии моча мутнеет, становится желто-зеленого цвета и содержит белые хлопья. У ребенка повышается температура тела, он испытывает дискомфорт при мочеиспускании и болевые ощущения в поясничной области.
Мутность мочи может быть обусловлена заболеваниями крови, чаще всего – гемолитической анемией, вызывающей разрушение красных кровяных клеток.
Любая интоксикация детского организма при отравлении или инфекционном процессе приводит к изменению прозрачности мочи вследствие гематурии (поступления в урину большого количества эритроцитов). Это явление объясняется нарушением функциональной деятельности печени, для ее нормализации необходима консультация врача, который для поддержания детского организма разработает специальную диету и назначит необходимые лекарственные препараты.
Белые хлопья и белый осадок в моче у ребенка, почему в моче появились белые шарики и крупинки

Анализ мочи может в нужный момент указать на наличие патологий, развивающихся в организме. Каждый понимает, что урина, образуемая в теле, в нормальных условиях должна быть прозрачной жидкостью жёлтого оттенка без примесей.
Признаки нормальной мочи:
- желтый цвет;
- отсутствует мутность;
- прозрачность;
- отсутствует белок, глюкоза, кетоновые тела, цилиндры, билирубин, гемоглобин, соли, бактерии;
- присутствуют единичные эритроциты, лейкоциты и эпителиальные клетки;
- белые хлопья отсутствуют.
Возможные болезни
Список заболеваний, которые могут стать виновниками образования нежелательных выделений в моче у ребёнка, достаточно обширен. Одним из самых распространённых является пиелонефрит в своей острой или хронической форме. У детей (особенно в возрасте от 3 до 7 лет) развитие подобного заболевания чаще всего связано со свойствами анатомического развития организма.
Так как появление мутных выделений в моче зачастую является практически единственным симптомом заболевания (также иногда повышается температура тела, увеличивается количество выделяемого пота, слабеет аппетит), многие люди попросту игнорируют его, что является грубейшей ошибкой.
Из-за этого в подавляющем большинстве случаев наличие такой патологии диагностируют уже после того, как нарушается функциональность почек.
Это заболевание характеризуется поражением гломерул и иных элементов почки (паренхимы и канальцев). Статистика гласит, что такое заболевание наиболее часто диагностируется у детей в возрасте до 12 лет и имеет статус приобретённого.
Для необходимого лечения врачам нужно точно определить, какая разновидность заболевания развивается у конкретного пациента.
Для такой патологии, как амилоидоз, характерны проблемы с белково-углеводным обменом в организме, из-за чего в почках накапливается нерастворимый белок. При отсутствии адекватного лечения постепенно это приводит к их полной дисфункции, что и вызывает появление белых хлопьев в моче.
Заболевание считается очень серьёзным, что связано именно со скапливанием амилоида в организме (в первую очередь в тканях мочеполовой системы). Назначение своевременного лечения необходимо для того, чтобы избежать хронических заболеваний почек.
В худших случаях эта патология предшествует развитию сердечной, лёгочной или почечной недостаточности, что приводит к сокращению срока жизни пациента до одного года. Заболевания, признаком которых могут выступать белые хлопья:
- Гломерулонефрит;
- Пиелонефрит;
- Амилоидоз почек;
- Цистит;
- Острый уретрит;
- Баланопостит;
- Мочекаменная болезнь;
- Травмы малого таза;
- Аномалии почек и мочеточников.
Питание
Всякое отклонение в режиме питания или в составе рациона незамедлительно влияет на состав мочи. Организм привыкает к еде, которую мы употребляем, и выделяет вещества, необходимые для усвоения определённых продуктов.
Если резко переключиться на незнакомую (или редко употребляемую) пищу, тело отреагирует незамедлительно: в составе урины образуются нежелательные выделения белого цвета. Подобными явлениями может сопровождаться каждая такая ситуация, являющаяся стрессовой для организма.
Впрочем, довольно быстро пищеварительная система адаптируется к новым продуктам, после чего любые выделения пропадают.
https://youtube.com/watch?v=sR_tOVf00pk
Особенно это типично для детей. У них, при отсутствии иных намёков на развитие воспалительных процессов, появляющиеся белые шарики и прочие примеси в составе урины могут стать причиной исключительно изменений в ежедневном рационе.
Врачи, после проведения необходимых процедур обследования, рекомендуют родителям несколько изменить состав меню их ребёнка. В число подобных рекомендаций входит замена натуральных фруктовых или овощных соков обычной питьевой водой.
В наше время молодые родители частенько следуют модным веяниям и стараются придерживаться вегетарианского образа жизни. Очень большой ошибкой будет перевод детей на подобный тип питания, так как с уриной станут выделяться внушительные объёмы солей фосфорных кислот. В таких случаях ответ на вопрос, почему у ребёнка появились подобные элементы в моче, является крайне очевидным.
Заключение
В подавляющем числе случаев белые выделения, появляющиеся в моче, ничем не грозят организму. Но это не значит, что нет нужды обращать на них внимания. Игнорирование появления таких примесей в моче в будущем обернётся серьезными последствиями, проявляющимися дисфункцией различных систем организма.
Диагностика
Чтобы установить, какие изменения организма спровоцировали помутнение мочи у ребенка, следует показать малыша врачу-педиатру, на учете у которого он находится, а также потребуется сдать следующие виды анализов:
- сбор урины по Зимницкому — количество употребляемой ребенком жидкости составляет не более 1,5 литра в день, собирается суточная моча, оценивается ее количество, плотность, объем разовой порции, выделяемой за одно мочеиспускание;
- общее исследование мочи — анализируются ее базовые показатели, а также их концентрация;
- анализ по Нечипоренко — данный метод диагностики предусматривает определение количества биохимических элементов, находящихся в 1 миллилитре урины;
- ультразвуковое исследование почек, печени, мочевого пузыря, желчных протоков, чтобы установить состояние здоровья их тканей, определить патологические процессы, которые могут указывать на наличие заболевания;
- биохимический анализ крови — забор биологического материала осуществляется с локтевой вены (определяется присутствие опасных инфекционных микроорганизмов, раковых клеток, изменение клеточного состава).

В случае необходимости лечащий врач может принять решение о назначении МРТ диагностики, если вышеперечисленных методов обследования будет недостаточно, и они не смогут ответить на вопрос, почему у ребенка мутная моча. По результатам исследования состояния здоровья малыша, лечащий врач принимает решение о формировании терапевтического курса. Выполняется подбор лекарственных препаратов, корректируется образ жизни, рацион питания.
Помутнение в зависимости от возраста
Ребенок 2 лет. Помутнение урины у малыша, которому всего 2 года, не всегда говорит о текущем недуге. В первую очередь необходимо пересмотреть меню ребенка, убрать из него ягоды, фрукты и овощи, содержащие в своем составе натуральный пигмент, способный окрашивать мочу
Если моча все также мутнеет, причем собранная не только утром, но и на протяжении текущего дня, то это может свидетельствовать о попадании инфекционных микроорганизмов в ткани и на слизистую оболочку органов выделительной системы. Данные медицинской статистики говорят о том, что именно у детей двух лет чаще всего встречаются бактериальные заболевания мочевыводящих путей, почек
В этом возрасте мочеполовая система ребенка является наиболее уязвимой, поэтому очень важно уделять особое внимание гигиене интимной зоны малыша, своевременно менять подгузники, трусики, следить, чтобы вещи всегда были сухими, а на коже паховой зоны не появлялись опрелости и признаки воспалительного процесса.
Дети 3 лет. Достигнув возраста трёх лет, ребенок употребляет пищу, находящуюся находится на общем столе взрослых. Ограничения касаются небольшого перечня продуктов
Поэтому с формированием нового рациона происходит естественное изменение биохимического состава урины
На первых порах у ребенка 3 лет может возникнуть помутнение урины, а в некоторых случаях даже расстройство стула. Если это не признаки сопутствующей патологии, то спустя 1-2 дня моча снова станет светлой и приобретет соломенный оттенок. Появление мутной мочи у ребенка 3 лет является признаком недуга, если к визуальной симптоматике присоединяется боль в нижней части живота, повышенная температура тела, общая слабость, чувство жжения при оттоке урины.
У ребенка пяти лет. Когда детям исполняется 4 — 5 лет, то фактически они имеют уже сформировавшийся детский организм, способный расщеплять те же самые продукты питания, присутствующие в рационе взрослого человека. Пищеварительная система хорошо усваивает ягоды, свежие фрукты и овощи, они в свою очередь могут изменить цветовой оттенок мочи или сделать ее мутной. Поэтому, если у малыша появились признаки помутнения урины, то скорее всего, что это первый признак воспаления в почках, мочевом пузыре или уретре. Ребенка необходимо, как можно скорее показать врачу-педиатру, предложить ему помочиться в чистый контейнер, а затем передать урину в лабораторию для исследования.
Какие анализы необходимы для диагностики патологий, спровоцировавших помутнение урины
В случаях, когда у ребенка в течение продолжительного времени наблюдается помутнение мочи и появление неприятного запаха, следует пройти осмотр у нефролога. Особенно не стоит медлить с визитом к врачу, если ухудшается состояние и самочувствие ребенка, а также отмечается ухудшение аппетита и общая слабость.
Специалисты для выявления проблемы, как правило, назначают прохождение ряда диагностических мероприятий. Следующие лабораторные исследования помогут установить точные причины помутнения мочи:
- общий клинический анализ мочи. Отображает физические и химические свойства собранного образца, состав урины и наличие в ней осадка;
- взятие проб мочи по методу Нечипоренко. При помощи данного способа осуществляется подсчет форменных элементов урины в 1 мл образца;
- исследование мочи по методу Зимницкого. Анализ предназначен для определения способности организма ребенка накапливать мочу;
- биохимическое исследование крови. Помогает оценить работу почек, печени и вовремя выявить почечную недостаточность;
- УЗИ органов мочевыделительной системы.
Чтобы получить максимально точные результаты исследования мочи родителям предстоит аккуратно и правильно собрать образцы. Чем взрослее ребенок, тем легче родителям будет объяснить необходимость проведения непонятных малышу манипуляций. С маленькими детьми придется немного повозиться. Во время сбора образцов необходимо соблюдать следующие правила:
- в аптеке следует приобрести стерильный контейнер для образца;
- перед сбором биоматериала осуществляется тщательный туалет внешних половых органов ребенка;
- ребенка садят на туалет или горшок, при этом удерживают контейнер для мочи так, чтобы в него попадала урина;
- после того как небольшое количество мочи выйдет в горшок или унитаз следует подставить контейнер и наполнить его оставшейся мочой;
- наполненную емкость плотно закрыть и как можно скорее доставить образец в лабораторию.
Сложность сбора мочи у младенцев состоит в том, чтобы поймать момент, когда ребенок хочет помочиться. Ни в коем случае нельзя собирать мочу сначала в горшок и потом переливать ее в стерильный контейнер. Выжимать мочу из памперса или пеленки также нельзя. В таком случае образец станет непригодным для исследования, а результаты полученного анализа не дадут достоверной информации о том, что именно происходит в организме.