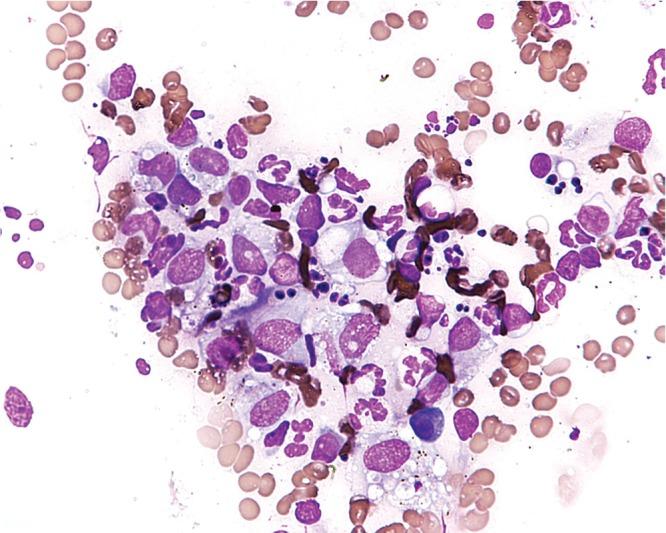
Эубактерии в мазке у женщин
Содержание:
Сопутствующие симптомы
Тревожные признаки, связанные с нарушением микрофлоры урогенитальной сферы, в 90% случаев сложно не заметить. У женщин выделения из влагалища приобретают специфический запах (кисломолочный или рыбный), становятся обильными.
Общие для мужчин и женщин симптомы кокков в мазке:
- неприятные ощущения при мочеиспускании и близости;
- зуд и жжение разной степени выраженности;
- отёчность гениталий;
- желтоватые, белые, гнойные, кровянистые выделения из половых органов.
Женщины часто жалуются на боли внизу живота, слабость, отсутствие аппетита. Это связано с тем, что в процессе жизнедеятельности патогенные клетки продуцируют токсические вещества. Также образуются очаги воспаления, из-за которых возникает ощутимый дискомфорт.

Симптоматика
Дисбактериоз кишечника
 Лактобактерии входят в состав облигатной группы микроорганизмов вместе с бифидобактериями, бактероидами и кишечной палочкой. В результате развившегося дисбаланса нарушаются функции лактобацилл — антагонистическая, иммунотренирующая, витаминообразующая, метаболическая. Кишечник перестает работать в своем обычном режиме: нарушается перистальтика, процессы расщепления и всасывания питательных веществ.
Лактобактерии входят в состав облигатной группы микроорганизмов вместе с бифидобактериями, бактероидами и кишечной палочкой. В результате развившегося дисбаланса нарушаются функции лактобацилл — антагонистическая, иммунотренирующая, витаминообразующая, метаболическая. Кишечник перестает работать в своем обычном режиме: нарушается перистальтика, процессы расщепления и всасывания питательных веществ.
Причинами изменения нормального количества молочнокислых бактерий в кишечнике являются негативные внешние и внутренние факторы. К ним относятся:
- Недоношенность,
- Внутриутробное инфицирование,
- Позднее прикладывание новорожденного к груди,
- Искусственное вскармливание,
- Заболевания органов пищеварения,
- Тяжелые хронические патологии — эндокринные, аутоиммунные,
- Длительный прием антибиотиков, гормонов, цитостатиков,
- Радиация.
Выделяют 4 степени тяжести дисбактериоза кишечника:
- 1 — количество лактобактерий не изменено, кишечные дисфункции отсутствуют.
- 2 — незначительное снижение лактобактерий и бифидобактерий, появление дискомфорта в животе, вздутия, отрыжки, изжоги, нарушений стула — запоры, поносы.
- 3 — значительное снижение уровня лактобактерий до 105 КОЕ, присоединение к предыдущим симптомам стоматита, тонзиллита, риносинусита с характерными проявлениями.
- 4 — отсутствие лактобактерий и бифидобактерий, появление воспалительных процессов во внутренних органах: печени, желчном пузыре, легких, почках, развитие анемического, диспепсического, интоксикационного синдромов.
Клинические признаки дисбиоза кишечника зависят от глубины нарушения и состояния защитных сил организма. Если к перечисленным признакам присоединяются такие симптомы, как лихорадка, озноб и острая боль внизу живота, можно заподозрить развитие тяжелых осложнений.
Дисбактериоз влагалища
 Половые органы женского организма — входные ворота для любой инфекции. Лактобактерии в оптимальном количественном отношении позволяют избежать развития патологии. Lactobacillus spp. содержатся в отделяемом влагалища в количестве – 106– 109 КОЕ/мл. Максимальное количество бактерии определяется в мазке молодых девушек, которые еще не имели сексуальных контактов.
Половые органы женского организма — входные ворота для любой инфекции. Лактобактерии в оптимальном количественном отношении позволяют избежать развития патологии. Lactobacillus spp. содержатся в отделяемом влагалища в количестве – 106– 109 КОЕ/мл. Максимальное количество бактерии определяется в мазке молодых девушек, которые еще не имели сексуальных контактов.
Когда показатели Lactobacillus spp изменяются и выходят за пределы нормы, развивается дисбиоз с характерными клиническими проявлениями. Чтобы справиться с подобным недугом, необходимо выяснить его причину. Этиологическими факторами вагинального дисбиоза являются: нерациональная антибиотикотерапия, хронические патологии органов репродуктивной системы, беспорядочная половая жизнь, частое применение лубрикантов. Недостаточное количество лактобактерий во влагалище — признак имеющегося инфекционного процесса.
При кандидозе количество лактобацилл в мазке снижается. Эта патология в простонародье называется молочницей. У больных активизируются патогенные грибки рода Кандида. Они быстро растут и размножаются, проявляя свои болезнетворные свойства. Скрытые половые инфекции независимо от этиологии могут привести к снижению лактобацилл в мазке. Их отличительными чертами являются: бессимптомность и половой путь распространения.
Дисбактериоз влагалища развивается медленно. На начальных стадиях ярко выраженные признаки могут отсутствовать. У женщины появляются неприятно пахнущие обильные выделения желто-белого цвета, которые вызывают массу неудобств: в промежности присутствует стойкое ощущение сырости, аногенитальная зона постоянно раздражается, присоединяется болезненное и учащенное мочеиспускание, при половом контакте появляется сухость слизистых, жжение и дискомфорт.
При значительном снижении количества лактобацилл беременные женщины подвержены преждевременным родам или развитию тяжелых заболеваний репродуктивной системы после родоразрешения.
Факторы риска
Формирование бактериального вагиноза имеет существенное отличие от классического течения инфекционного заболевания.
Здесь ведущая роль принадлежит угнетению защитных сил организма, уменьшение количества или полное исчезновение палочек Дедерляйна (молочнокислых бактерий, лактобактерий) и замещение их факультативной флорой.
Причиной тому могут быть следующие состояния:
- 1Эндокринные заболевания, гормональный дисбаланс;
- 2Иммуносупрессия;
- 3Соматические заболевания, способствующие развитию перечисленных выше состояний;
- 4Заболевания гениталий, сопровождающиеся попаданием во влагалище большого количества чужеродных микроорганизмов;
- 5Нарушение механических факторов защиты (повреждения промежности, половых путей, внутриматочные контрацептивы);
- 6Массивная, частая и неадекватная антибактериальная терапия.
Еще одним отличием баквагиноза от инфекционного заболевания является отсутствие какого-либо одного возбудителя (гарднерелл, микоплазм, стафилококков и др.).
При возникновении комфортных условий увеличивается количество более агрессивной условно-патогенной среды, уменьшается количество лактобацилл, кислотность вагинальной среды смещается в щелочную сторону.
Все это приводит к интенсивному росту факультативной флоры, образованию патологических биопленок, появлению выделений со специфическим неприятным запахом.
В процессе жизнедеятельности условно-патогенных микроорганизмов происходит выделение аминов (путресцина, кадаверина, триметиламина и других). На этой особенности основана одна из проб, направленных на выявление дисбиоза влагалища — аминный тест.
Диагностика
Основным методом диагностики заболеваний, вызванных бактероидами, является лабораторный. В микробиологический лаборатории исследуют кровь, гной, ликвор, мокроту, мочу, кал, отделяемое влагалища и другой биоматериал от больных, в зависимости от места локализации патологического процесса. Принцип взятия и транспортировки исследуемого материала – исключение контакта с атмосферным воздухом. Оптимальный вариант — доставка проб в шприцах с удаленным воздухом.

С помощью микроскопа и окраски мазка по Граму обнаруживают грамотрицательные биполярно окрашенные полиморфные палочки, располагающиеся по одиночке, парами или короткими цепочками.
Бактериологическое исследование заключается в посеве материала на плотные и жидкие питательные среды с целью выделения чистой культуры и определения ее культуральных, биохимических и физиологических свойств с применением тест-систем. Для этого используют кровяной или сывороточный агар, тиогликолевую среду, жидкие среды с гемином, мозговой тканью и витаминами. Плотные питательные среды содержат лизированную кровь, а также антибиотики «Канамицин» или «Неомицин» для подавления роста сопутствующей микрофлоры.
Посевы инкубируют в анаэробных или микроаэрофильных условиях в течение 5-7 дней. Даже при кратковременной экспозиции с кислородом рост бактероидов прекращается
Нередко обращает на себя внимание отвратительный запах при росте микробов на питательных средах. После выделения и накопления чистой культуры идентифицируют полученный микроорганизм и определяют его чувствительность к антибиотикам
Характер роста:
- В. fragilis – мелкие, вогнутые, серовато-белые колонии без гемолиза.
- В. melaninogenicu — гладкие колонии черного цвета с зоной гемолиза вокруг.
Бактероидоз – классическая полиинфекция, при которой монокультуры практически не выделяются. Бактероиды обычно находятся в ассоциациях с клостридиями, фузобактериями, вейлонеллами, стрептококками.
Серологическое исследование проводят при септицемии и тяжелых воспалительно-гангренозных процессах. В крови больных быстро и в больших количествах вырабатываются антитела. Высокие титры антител определяют с помощью реакции агглютинации, преципитации в геле и непрямой гемагглютинации.
Ускоренная идентификации микробов бактероидной группы:
- Прямая и непрямая реакция иммунофлюоресценции,
- Радиоиммунологический метод,
- ИФА.
Симптоматика
Ацинетобактерии – условно-патогенный микроорганизм, вызывающий инфекционный процесс только при снижении иммунной защиты.
Acinetobacter вызывает:
- Воспаление органов дыхания — придаточных пазух носа, трахеи и бронхов, легких,
- Инфицирование крови — бактериемию, септицемию,
- Патологию урогенитального тракта — цистит, уретрит,
- Поражение кожи и мягких тканей,
- Болезни ЦНС — воспаление мозговых оболочек и абсцессы мозга,
- Патологию внутрибрюшного пространства – абсцессы, перитонит,
- Заболевания костей и суставов – остеомиелит, артрит,
- Поражение глаз – неблагоприятно протекающие эндофтальмиты и кератиты.
 Инфекции кровотока, вызванные A. baumannii протекают в форме бактериемии или сепсиса. Входными воротами являются внутрисосудистые катетеры. Микробы могут проникать в кровь из имеющихся очагов – мочевыводящих путей, инфицированных мягких тканей, ожоговых поверхностей, органов брюшной полости и ЦНС. Молниеносная бактериемия проявляется выраженной лихорадкой, сосудистым коллапсом, петехиями, массивными подкожными кровоизлияниями. При отсутствии эффективной терапии у 30% пациентов развивается инфекционно-токсический шок.
Инфекции кровотока, вызванные A. baumannii протекают в форме бактериемии или сепсиса. Входными воротами являются внутрисосудистые катетеры. Микробы могут проникать в кровь из имеющихся очагов – мочевыводящих путей, инфицированных мягких тканей, ожоговых поверхностей, органов брюшной полости и ЦНС. Молниеносная бактериемия проявляется выраженной лихорадкой, сосудистым коллапсом, петехиями, массивными подкожными кровоизлияниями. При отсутствии эффективной терапии у 30% пациентов развивается инфекционно-токсический шок.
При инфицировании дыхательных путей развиваются нозокомиальные пневмонии, которые характеризуются одновременным поражением нескольких сегментов, формированием полостей, плевральным выпотом, образованием бронхоплевральной фистулы. У больных на фоне тяжелой интоксикации появляется удушающий кашель с гнойной мокротой, одышка, дыхание становится шумным с влажными хрипами. Ацинетобактерная пневмония имеет тяжелое течение и с трудом поддается лечению. Нередко она заканчивается смертью больных.
A. baumannii – значимый патоген, инфицирующий ожоговые поверхности и послеоперационные раны. Инфекции кожи и мягких тканей часто осложняются бактериемией. Этот микроб является возбудителем назокомиального менингита и абсцедирования мозгового вещества. У больных возникают характерные признаки: интоксикация, очаговая симптоматика, менингеальные знаки. На коже появляется петехиальная сыпь, в ликворе — плейоцитоз, увеличение уровня белка и молочной кислоты, снижение глюкозы.
Ацинетобактерии в более редких случаях вызывают:
- Перитонит у лиц на диализе;
- Инфицирование мочевыводящих путей при катетеризации мочевого пузыря и нефролитиазе;
- Воспаление желчевыводящих путей после их дренирования;
- Остеомиелиты и артриты, обусловленный травматическим повреждением или установкой имплантатов;
- Поражения глаз, обусловленные инфицирование контактных линз.
Диагностика
Диагностика кишечного дисбактериоза основывается на результатах микробиологического исследования нативного кала. Отбор проб проводится до начала антибиотикотерапии или спустя 10 дней после нее. За неделю до предполагаемой даты анализа прекращают прием пре- и пробиотиков, а за 2-3 дня — кисломолочных продуктов.

Фекалии отбирают стерильной стеклянной палочкой из глубины исследуемого материала после естественного опорожнения кишечника в стерильную емкость. Объем образца должен быть не менее 1 грамма. Доставляют пробу на анализ в течение 2 часов с момента отбора. В баклаборатории ее повторно взвешивают и приступают непосредственно к исследованию. Из кала готовят ряд десятикратных разведений, оставляют для осаждения крупных частиц, а затем делают высев на питательные среды, предназначенные для выявления определенного микроорганизма. Для подсчета количества лактобактерий посев делают в стерильное молоко. Все чашки и пробирки инкубируют в термостате 4 суток при 37 градусах. Затем из глубины среды забирают небольшое ее количество, содержащее колонии микроорганизмов и готовят мазок по Грамму. При обнаружении в мазке лактобацилл с характерными морфологическими признаками, определяют наибольшее разведение кала из которого они выросли.
Инструментальная диагностика позволяет выявить причинный фактор и оценить функциональное состояние кишечника. Для этого проводят колоноскопию, УЗИ органов брюшной полости, ФГДС, рентгенографию кишечника.
Диагностика влагалищного дисбактериоза включает осмотр у гинеколога и мазок отделяемого на микрофлору. Отобранный стерильным ватным тампоном материал наносят на специальное стекло и отправляют в лабораторию, где его окрашивают и изучают под микроскопом. При микроскопии обнаруживают типичные признаки вагиноза: множество лейкоцитов, слущенного эпителия и эпителиоцитов, содержащих коккобациллы. Лактобактерии в мазке отсутствуют.
ПЦР — современный экспресс-метод, позволяющий быстро и точно обнаружить в исследуемом образце генетический материал бактерий. Lactobacillus spp. определяются со 100% точностью.
Этиология
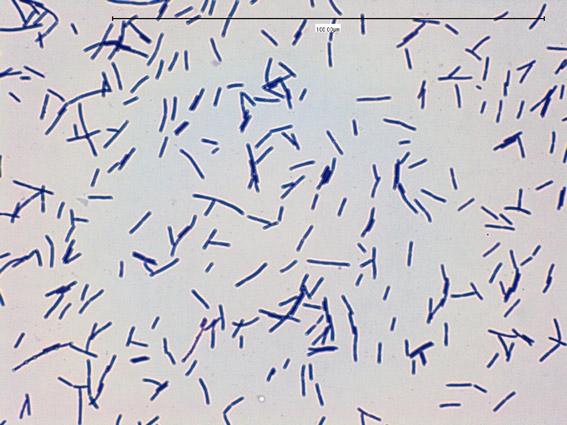
Lactobacillus под микроскопом
Lactobacillus — полиморфные неподвижные палочки от длинных и тонких до коротких, коккоподобных. Они окрашиваются по Грамму в синий цвет и располагаются в мазке короткими цепочками или по одиночке. У некоторых штаммов отмечатся биполярное окрашивание и наличие зерен метахроматина. Редко образуют пигмент желто-оранжевого или кирпично-красного цвета. Не продуцируют каталазу, не образуют индол. Обладают хорошо выраженной сахаролитической и липолитической активностью.
Лактобациллы являются факультативно-анаэробными бактериями, обладают способностью перерабатывать лактозу и прочие углеводы в молочную кислоту. Максимально комфортная температура для их размножения – 30-40°С. Способность к пленкообразованию позволяет им выживать в агрессивной желудочной среде и защищает от негативного воздействия внешних факторов.
Лактобактерии, проникая в ЖКТ, оседают на слизистой оболочке. В результате взаимодействия с энтероцитами они запускают защитные механизмы организма: ускоряют регенеративные процессы в слизистой оболочке, активизируют образование антител к патогенам, усиливают продукцию лизоцима, поддерживают рН в кишечнике и влагалище на оптимальном уровне.
Состав вагинальной микрофлоры
Для полного понимания патологии нужно знать нормальные составляющие флоры влагалища женщины. Она представлена не только лактобациллами, помимо них обнаруживается минорная, факультативная флора, необходимая для поддержания местного иммунитета.
Такая сопутствующая флора носит название условно-патогенной.
В норме биоценоз влагалища представлен следующими видами микроорганизмов:
| Вид флоры | Микроорганизмы |
|---|---|
| Преобладающая обязательная (облигатная) постоянная (резидентная) флора | Lactobacillus (доминирующая); Lactococcus; Bifidobacterium; Aerococcus. |
| Факультативно-резидентная флора (с высокой адаптацией к данному организму) | Propionbacterium; Eubacterium; Bacteroides; Prevotella; Peptococcus; Peptostreptococcus; Gardnerella; Corynebacterium spp. |
| Оппортунистическая факультативно-резидентная | Clostridium; Veilonella; Fusobacterium; Enterococcus; Staphylococcus (коагулазанегативные); Streptococcus (альфа – и гамма-гемолитические, зеленящие) |
| Потенциально-патогенная факультативно-резидентная | Mycoplasma; Ureaplasma; Chlamidia; Mobiluncus; Leptotrichia; Candida; E. coli; Streptococcus (бета-гемолитические, СГВ) |
| Потенциально-патогенная, слабо адаптированная к данному макроорганизму, отдельные виды патогенны | Enterbacteriacaea; Micrococcus; Neisseria spp; Campilobacter |
Таблица 1 — Состав нормальной микрофлоры влагалища
Помимо видового разнообразия огромное значение имеет количество микроорганизмов в вагинальном биотопе.
Суммарное их количество допустимо в пределах до 108– 1012 КОЕ/мл, среди них на факультативно-анаэробные микроорганизмы приходится 10 3 – 10 ⁵ КОЕ/мл, на аэробы — 10⁵ -10⁹ КОЕ/мл.
Как видно из таблицы, основное место во влагалищном биоценозе принадлежит лактобациллам. Это обусловлено их способностью поддерживать не только рН среды, но и местные защитные силы за счет:
- 1Способности к быстрой репродукции в условиях влагалищной среды;
- 2Плотного прикрепления к поверхности эпителиоцитов;
- 3Расщепления гликогена до органических кислот;
- 4Синтеза естественных бактерицидных веществ (лизоцим, бактериоцины, перекись водорода).
Имеется еще одна, часто забываемая, способность микроорганизмов образовывать так называемые биопленки за счет создания при соприкосновении изолированных сообществ друг с другом особого матрикса и объединения в общую структуру.
В биопленках микроорганизмы практически недостижимы для антимикробных средств и других неблагоприятных факторов, включая клетки иммунной системы.
Эта способность может как защищать, так и вредить организму. Все зависит от того, какие микроорганизмы участвовали в образовании биопленок.
Почему эффективность метода лучше?
Фемофлор 16 давно оправдал свои надежды и превзошел другие методы исследования.
Этот анализ делается в режиме реального времени, тогда результат врач и пациент может получить уже через несколько часов. В сравнение – посев на флору влагалища проводится около недели. Это время необходимо для роста патогенной флоры и обнаружения колоний микроорганизмов.
Метод полимеразной цепной реакции проводится быстрее и качественнее благодаря своему принципу действия и нахождения микроорганизмов. Цепная полимеразная реакция имеет в себе антигены к определенным микроорганизмам, вирусам и другим бактериям, которые заложат бактериологи и вирусологи. В данном анализе закладываются антигены 16 бактерий, список которых указан ниже. Этот анализ в соскобе, взятом с влагалища, ищет нативную ДНК искомого организма. Даже самое малое количество бактерий, вплоть до 1, не смогут укрыться от цепной полимеразной реакции. Анализ быстро определит количество содержащихся бактерий. Поэтому он отличается качеством и специфичностью, в отличие от других методов, которым для определения наличия, а не только количества, необходимо минимальное содержание, гораздо большее, чем 1 микроорганизм.
Анализ берут без специальной подготовки. Единственным правилом правильной подготовки к анализу, чтобы он показал верное значение – соблюдение личной гигиены. Перед походом к врачу необходимо провести туалет наружных половых органов, так как скопление за ночь в естественных кожных складках наружных половых губ может привести к ложным результатам и неверному подсчету количества условно-патогенных и патогенных микроорганизмов.
Фемофлор 16 служит прекрасным методом определения эффективности проведенного лечения.
Enterobacteriaceae в мазке у женщин
Организм человека, в частности кишечно-желудочный тракт, наполнен различного рода бактериями. Микроорганизмы позитивного и патогенного характера должны находиться в абсолютном дисбалансе для нормального функционирования.
Особое внимание стоит обратить на условно-патогенную микрофлору. Это бактерии, которые при определенных негативных условиях становятся патогенными и несут опасность организму, вызывая различные заболевания
Одними из таких являются энтеробактерии
Это бактерии, которые при определенных негативных условиях становятся патогенными и несут опасность организму, вызывая различные заболевания. Одними из таких являются энтеробактерии.
Они живут в организме постоянно, очень чувствительны и склонны к активности. Ключевое место локализации – это слизистая тонкого и толстого кишечника.
В природе энтеробактерии находятся везде: в любом виде почвы, воде, всех живых организмах. Поэтому обезопаситься от них практически невозможно. Чтобы пищеварительная система оставалась в норме, нужно следить за уровнем микроорганизмов и вовремя предпринимать нужные меры.
Энтеробактерии: что это?
Энтеробактерии представляют собой класс сапрофитов. Это грамотрицательные организмы, не способные образовывать споры. Очень быстро приспособляются к любой среде, способны выживать длительное время без кислорода.
Еще одной отличительной чертой энтеробактерий является их высокая выживаемость. Большая часть антисептических средств на них не действует, после незначительной деактивации они продолжают свою жизнедеятельность. Большинство антибактериальных средств также оказываются против них полностью неэффективными.
Энтеробактерии представляют собой обширный класс микроорганизмов, классификация которых насчитывает несколько сотен наименований.
Большинство из них живут в организме человека, проникать в него они могут следующими путями:
- Орально-фекальный,
- Контактный,
- Бытовой,
- Через медицинские инструменты.
Большая часть инфекций, вызванных энтеробактериями, являются внутрибольничными, поскольку снизить их активность в обширных очагах довольно сложно.
Какие заболевания могут быть спровоцированы энтеробактериями?
Точное количество энтеробактерий, способных проникнуть в человеческий организм и постоянно живущих там, определить сложно. Они способны поддаваться мутациям и при отсутствии конкретных условий никак себя не проявляют.
Чаще всего инфекционным поражениям поддаются пациенты с ослабленным иммунитетом или при резкой смене условий. Поэтому часто заболевания возникают на фоне других патологических процессов или в качестве осложнений.
Активизация энтеробактерий в организме вызывает воспалительный процесс острого характера. Возможно хроническое протекания заболевания, при этом состояние пациента становится тяжелым, и процесс имеет обширную локализацию.
Самые распространенные заболевания, возникшие в результате атаки энтеробактерий:
- Болезни пищеварительной системы (дисбактериоз, дизентерия),
- Инфекционные заболевания мочеполовой системы (цистит, пиелонефрит),
- Патологии дыхательной системы (пневмония).
Опасность энтеробактериальной инфекции состоит в ее влиянии на полезную микрофлору. Они способны не только вызывать воспаление, но и убивать полезные бактерии, в результате нарушается полная функциональность пораженных органов.
Как распознать энтеробактериальную инфекцию?
Симптоматика напрямую зависит от локализации поражения и стадии болезни. В большинстве случаев признаки имеют общие проявления воспалительного процесса:
- Острая боль в месте локализации,
- Общая слабость и плохое самочувствие,
- Клинические изменения в анализах крови и мочи (повышенный уровень лейкоцитов и СОЭ),
- Повышение температуры тела,
- Болезненные ощущения в половых органах и дискомфорт (чаще проявляются у женщин),
- Расстройства пищеварения, тошнота, диарея.
Инфекционные заболевания такого характера очень быстро развиваются, поэтому требуется срочная диагностика и лечение.
Диагностика
Энтеробактериальная инфекция требует лабораторной диагностики, инструментальные методы исследования в таком случае не используются. Прежде всего стоит проанализировать общее состояние пациента и условия его жизни. В группу риска попадают пациенты таких категорий:
- Новорожденные младенцы,
- Люди склонного возраста с большим количеством хронических заболеваний,
- Пациенты с ослабленным иммунитетом, часто болеющие и только что перенесшие заболевание,
- Пациенты, которые длительное время находятся в лечебном стационаре,
- Туристы при переходе на пищу из другого региона.
Что такое нормофлора?
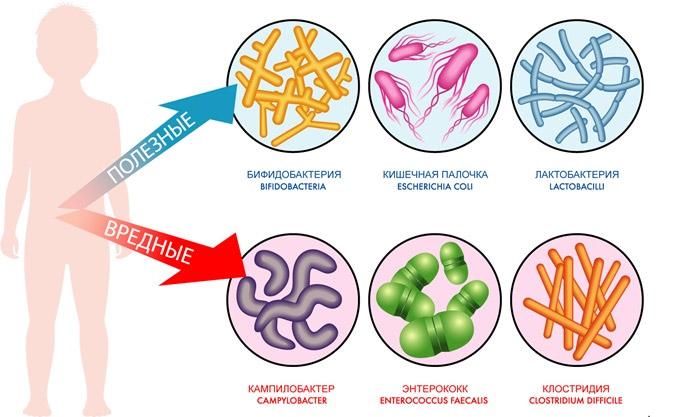
В организме каждого человека постоянно присутствуют два вида бактерий:
- полезные – обеспечивают работу органов, помогают организму справляться с заболеваниями, поддерживают естественные процессы;
- условно-патогенные – не приносят вреда до тех пор, пока количество их колоний мало, но могут вызывать воспалительные процессы при размножении.
Помимо этого, есть третий вид микроорганизмов, которые называются патогенными. Они не присутствуют в организме человека, но при определенных обстоятельствах могут проникать в него и вызывать инфекционно-воспалительные процессы.
Нормофлора – это термин, обозначающий, что в организме человека бактерии присутствуют в правильной пропорции: лидируют полезные, не размножаются условно-патогенные и отсутствуют патогенные. Определить данное состояние можно с помощью лабораторной диагностики.
Эпидемиология
Ацинетобактерии охотно заселяют любые биотопы с минимально подходящими для них условиями и контаминируют самые разнообразные объекты. Штаммы бактерий обнаруживают во всех образцах почвы и воды, на коже и слизистых оболочках верхних дыхательных путей здоровых людей.
Бактерии рода Acinetobacter выделяют также из пастеризованного молока, замороженных продуктов, воздуха стационаров и смывов с различного медицинского оборудования. Они обладают низкой вирулентностью и являются нормальными обитателями организма человека. Появление микробов в большом количестве на коже, в мокроте или моче указывает не на развитие инфекционного процесса, а на колонизацию или контаминацию.
Источником и резервуаром инфекции являются инфицированные и больные люди, а также контаминированные предметы. Распространение бактерий осуществляется воздушно-капельным, контактно-бытовым, гематогенным путями.
Факторы, предрасполагающие к развитию инфекции:
- Экстренная госпитализация,
- Тяжелые сопутствующие заболевания — гематологические, онкологические, эндокринные,
- Длительная ИВЛ,
- Ингаляционное введение препаратов,
- Инвазивные медицинские манипуляции — введение катетеров и зондов, трахеостомия,
- Недоношенные и новорожденные дети в первую неделю жизни,
- Лечение цитостатиками или гормонами,
- Перенесенные операции и трансплантации,
- Долгое стационарное лечение,
- Мужской пол и пожилой возраст.
Для ацинетобактерной инфекции характерна сезонность вспышек в летний сезон, что связано с увеличением колонизации кожи микробами за счет потливости.
A. baumannii – микроб, обитающий преимущественно в водных объектах: искусственных и естественных водоемах. На сухой поверхности бациллы сохраняют свою жизнеспособность в течение месяца. В лечебно-профилактических учреждениях ацинетобактер колонизирует растворы многоразового использования.
Acinetobacter spp. вызывают назокомиальные инфекции у истощенных, физически ослабленных или умственно отсталых больных. Микробы обладают тропностью к эпителию респираторного и урогенитального трактов, ликвору, крови, перитонеальной жидкости. У иммуноскомпрометированных больных обычно развиваются пневмонии, бактериемия, септицемия, менингит, эндокардит, абсцессы мозга и легких, эмпиема плевры, медиастенит, перитонит.
В стационарных условиях A. baumannii колонизирует:
- Постельные принадлежности, белье, предметы мебели, водопроводные краны,
- Медицинскую аппаратуру — ИВЛ, инфузоматы, тонометры, термометры, системы переливания крови, катетеры,
- Перчатки, маски, халаты и прочие принадлежности медперсонала,
- Разнообразные растворы,
- Материалы для медицинских манипуляций — гидротерапии, операций, катетеризации, трахеостомии, люмбальной пункции.
Эффективность
Фемофлор-16 авторитетные клиницисты совершенно справедливо называют высокоточным методом диагностики нарушений микрофлоры. В процессе исследования профильные специалисты быстро и безошибочно определяют реальное состояние биоценоза органов мочеполовой системы женщины. Результаты доктору или пациентке лаборанты предоставят уже через несколько часов после забора биологического материала.
Полимеразная цепная реакция демонстрирует высокую чувствительность, позволяет выявить болезнетворные микробы даже при минимальном количестве исследуемого материала. В данном случае бактериологи и вирусологи закладывают ДНК-зонды к 16 видам бактерий. В процессе клинического мониторинга «зонды» ищут ДНК соответствующих микробов. При обнаружении запускается тестовая полимеразная цепная реакция. В итоге медики получают достоверные показатели количественно-качественных характеристик биоценоза. Специфичность и целенаправленность данной диагностики делают её актуальной и незаменимой.