Кесарево с эпидуралкой как счастливый момент
Содержание:
Возможные последствия и осложнения
Спинальная анестезия считается достаточно безопасным методом обезболивания. Статистика Минздрава России показывает, что вероятность тяжелых или летальных осложнений равна 0,01%. Это означает, что на 10 тысяч операций с применением такого наркоза пришелся всего один случай гибели пациента, причиной которой стала острая сердечная недостаточность.
Многие женщины жалуются на боль в спине и головную боль после операции. Постпункционные боли – явление достаточно распространенное и встречаются примерно у 7-10% рожениц. Они носят временный характер и обычно в течение 2-3 месяцев полностью проходят без применения какого-либо специального лечения.


Еще одно вероятное осложнений спинномозговой анестезии – падение уровня кровяного артериального давления в раннем послеоперационном периоде. Такое встречается примерно в 2-3% случаев. Ситуация находится под контролем и решается введением препаратов, повышающих давление.
Многое зависит от уровня подготовки, опыта и квалификации врача-анестезиолога. Неопытный и неумелый доктор может травмировать спинной мозг, твердые оболочки позвонков, в этом случае возможны различные нарушения работы центральной нервной системы, от ощущения длительного онемения в конечностях до паралича. Вероятность таких осложнений, по статистике, невысока, но она существует.
В 15% случаев стойкого обезболивающего эффекта добиться не удается, чувствительность роженицы в определенной степени может быть сохранена, что крайне нежелательно ни для пациентки, ни для врача, который проводит операцию.

При нарушении свертываемости крови, коагулопатии, в точке прокола может появиться небольшое кровоизлияние – гематома. Субарахноидальное пространство, куда вводятся медикаментозные препараты, требует точности, его травмирование чревато развитием судорог и параличом.
Поскольку дозы препаратов снижены по сравнению с другими видами наркоза, на малыша препараты влияют в меньшей степени, чем при эпидуральной и общей анестезии. Но все-таки сохраняется незначительная вероятность нарушений частоты сердцебиения у ребенка, слабости дыхания, гипоксии, мышечной гипотонии в неонатальном периоде.
Некоторые женщины отмечают крайне тяжелый психологический фон операции под спинальным наркозом – находиться в сознании и понимать, что режут на столе именно тебя, а также слышать разговоры врачей во время операции, бывает не так просто для психики, как кажется. Особо впечатлительные женщины уже в самом начале операции начинают требовать у врачей общий наркоз, чтобы уснуть и проснуться только тогда, когда все завершится.
Возможные последствия и осложнения
Спинальная анестезия считается достаточно безопасным методом обезболивания. Статистика Минздрава России показывает, что вероятность тяжелых или летальных осложнений равна 0,01%. Это означает, что на 10 тысяч операций с применением такого наркоза пришелся всего один случай гибели пациента, причиной которой стала острая сердечная недостаточность.
Многие женщины жалуются на боль в спине и головную боль после операции. Постпункционные боли – явление достаточно распространенное и встречаются примерно у 7-10% рожениц. Они носят временный характер и обычно в течение 2-3 месяцев полностью проходят без применения какого-либо специального лечения.


Еще одно вероятное осложнений спинномозговой анестезии – падение уровня кровяного артериального давления в раннем послеоперационном периоде. Такое встречается примерно в 2-3% случаев. Ситуация находится под контролем и решается введением препаратов, повышающих давление.
Многое зависит от уровня подготовки, опыта и квалификации врача-анестезиолога. Неопытный и неумелый доктор может травмировать спинной мозг, твердые оболочки позвонков, в этом случае возможны различные нарушения работы центральной нервной системы, от ощущения длительного онемения в конечностях до паралича. Вероятность таких осложнений, по статистике, невысока, но она существует.
В 15% случаев стойкого обезболивающего эффекта добиться не удается, чувствительность роженицы в определенной степени может быть сохранена, что крайне нежелательно ни для пациентки, ни для врача, который проводит операцию.

При нарушении свертываемости крови, коагулопатии, в точке прокола может появиться небольшое кровоизлияние – гематома. Субарахноидальное пространство, куда вводятся медикаментозные препараты, требует точности, его травмирование чревато развитием судорог и параличом.
Поскольку дозы препаратов снижены по сравнению с другими видами наркоза, на малыша препараты влияют в меньшей степени, чем при эпидуральной и общей анестезии. Но все-таки сохраняется незначительная вероятность нарушений частоты сердцебиения у ребенка, слабости дыхания, гипоксии, мышечной гипотонии в неонатальном периоде.
Некоторые женщины отмечают крайне тяжелый психологический фон операции под спинальным наркозом – находиться в сознании и понимать, что режут на столе именно тебя, а также слышать разговоры врачей во время операции, бывает не так просто для психики, как кажется. Особо впечатлительные женщины уже в самом начале операции начинают требовать у врачей общий наркоз, чтобы уснуть и проснуться только тогда, когда все завершится.

Еще по теме «Восемь мифов о кесаревом сечении»:
кесарево со спинальной анестезией
Восемь мифов о кесаревом сечении. Если раньше все кесарева сечения делали под общим наркозом, то сейчас 90% операций проводят под спинальной анестезией. Обезболивающее лекарство вводят в спинномозговой канал в области поясницы…
Все, что нужно знать будущей маме
Беременность для женщины – не только трепетное ожидание встречи с ребенком, но и множество вопросов о том, как правильно подготовиться к этому событию.
Вопрос про кесарево и наркоз
Восемь мифов о кесаревом сечении. Если раньше все кесарева сечения делали под общим наркозом, то сейчас 90% операций проводят под спинальной анестезией. Обезболивающее лекарство вводят в спинномозговой канал в области поясницы…
Где лучше делать плановое кесарево?
Восемь мифов о кесаревом сечении. И где скрывается правда? К содержанию. Миф № 1. Кесарево сечение могут сделать по желанию женщины. На плод операция тоже влияет не лучшим образом.
будет плановое кесарево сечение
У меня 29 недель, точно знаю , что будет плановое кесарево сечение, так как первое тоже было кесарево ( только экстренное ).У кого нибудь есть уже опыт планового кесарева, интересует как нибудь к нему подготавливаются и на каком сроке оптимально госпитализироваться на операцию
возраст и 3 кесаревых
Девченки, хотелось бы услышать мнений, может есть среди вас, у кого было 3 кесарева сечения. Думаем насчет еще одного малыша, ну очень хочется. Но мне 40 лет и уже было 2 операции кесарева сечения, последняя 7 лет назад. Гинеколог сказала, что есть очень большие риски. Что скажете?
симфизит+тазовое предлежание
Девочки, добрый вечер!
Сегодня заключила контракт, срок 36 недель.
При осмотре гинекологом поставили диагноз симфезит. Очередное узи показало, что малышка в тазовом предлежании. Врач вроде ка настроена на ЕР, а я даже не знаю, и кесарево не хочется, и ЕР — страшно. Кто-нибудь сталкивался с такими проблемами?
у кого лучше делать кесарево сечение?
Восемь мифов о кесаревом сечении. Миф № 1. Кесарево сечение могут сделать по желанию женщины Миф № 2. Задолго до кесарева сечения нужно лечь в роддом Миф № 3. Если у беременной близорукость, то ей сделают кесарево сечение.
Кесарево и детские больницы — срочно нужен совет!
Восемь мифов о кесаревом сечении. Миф № 1. Кесарево сечение могут сделать по желанию женщины Миф № 2. Задолго до кесарева сечения нужно лечь в роддом Миф № 3. Если у беременной близорукость, то ей сделают кесарево сечение.
Чем опасны роды в 8 месяцев???
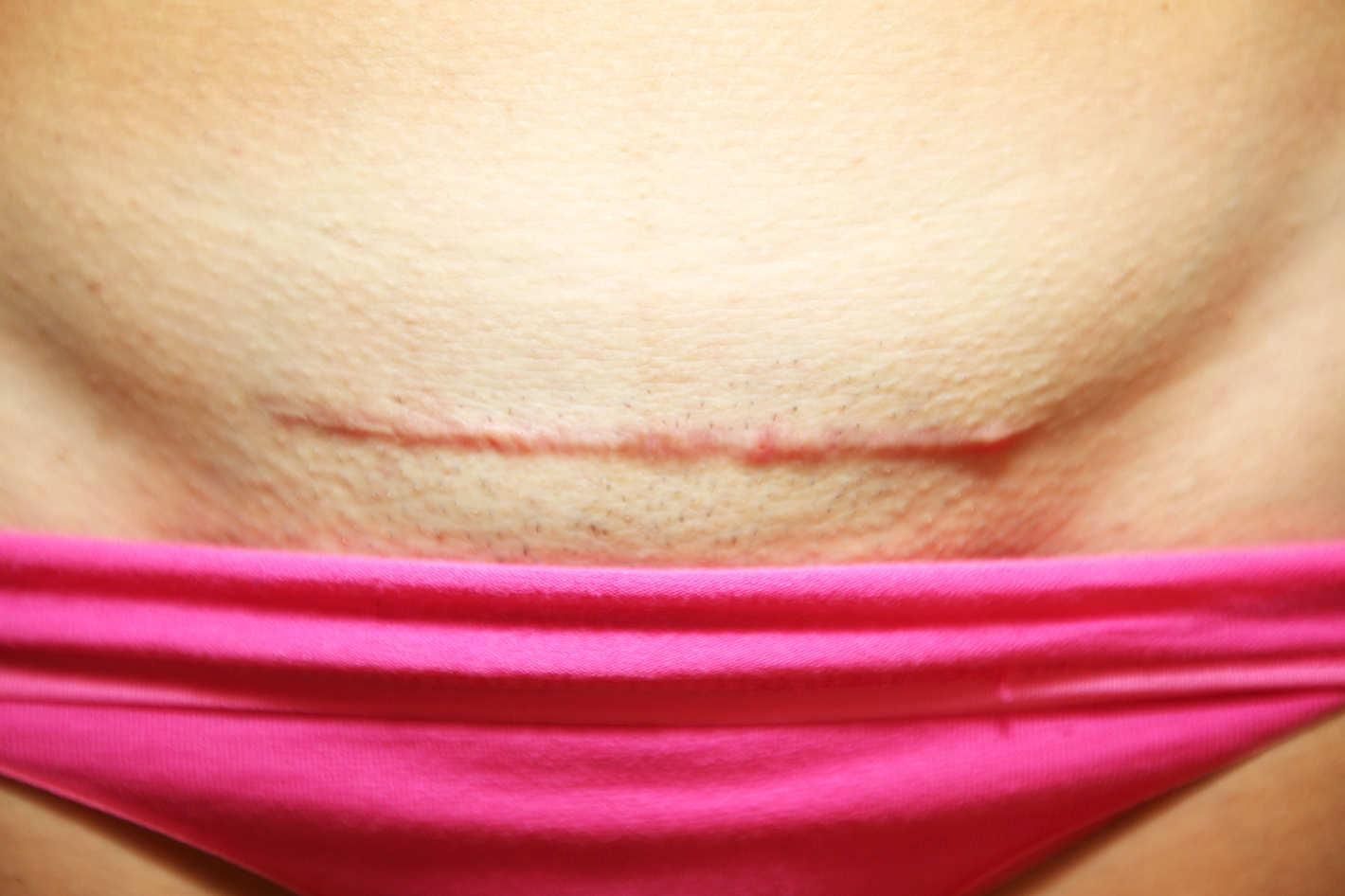
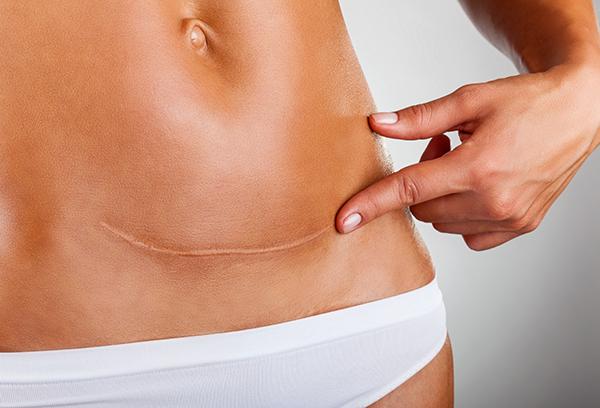
Восемь мифов о кесаревом сечении. …если наносить требуемый срок (обычно в районе 2-х месяцев ), следы шва пропадают. Комментировать статью » Восемь мифов о кесаревом сечении «.
Второе кесарево…
Восемь мифов о кесаревом сечении. …если наносить требуемый срок (обычно в районе 2-х месяцев ), следы шва пропадают. Комментировать статью » Восемь мифов о кесаревом сечении «.
Дородовая подготовка
Формально в отделении патологии беременных я числилась неделю перед операцией, а по факту провела там одни сутки. Отделение было переполнено беременными женщинами, которые действительно требовали врачебного наблюдения. Поскольку я чувствовала себя прекрасно, то лишь приходила для осмотра и сдачи анализов.
загрузка…
При оформлении в отделение патологии необходимо было сдать анализ крови, мочи, сделать ЭКГ сердца и пройти осмотр врача на кресле. Также врач послушал сердцебиение, измерил ширину таза. Собрав заключения узких специалистов, результаты УЗИ и других исследований, гинекологи снова принялись решать вопрос о том, допустимо ли мне рожать самой. В итоге вынесли вердикт – проведем плановое кесарево сечение с началом родовой деятельности. Однако и это решение позже изменили, возможно, боялись, что роды будут стремительными, и провести плановое кесарево сечение не успеют. В конце концов, мне было предложено выбрать дату лечь на операцию в определенный день.
Дородовая подготовка непосредственно накануне операции включала в себя:
- Госпитализацию под наблюдение врачей за сутки до операции
- Не плотный ужин вечером, чтобы не перегружать ЖКТ и не спровоцировать рвоту во время наркоза.
- Забор анализов крови и мочи непосредственно в день родов
- Голод и очистительную клизму перед операционным вмешательством
- Бритье нежелательных волос области бикини
После того как все анализы были сданы, а манипуляции проведены, меня перевели в родильное отделение.
Кесарево сечение: противопоказания к операции
Всякое хирургическое вмешательство, даже самое незначительное, в определенной степени несет потенциальную опасность для здоровья (а иногда и для жизни) пациента. Вот почему беременная не может «заказать» лечащему врачу кесарево просто так, без видимых на то причин. И хотя в обществе можно встретить мнение о привлекательности искусственных родов ввиду их оперативности и безболезненности, с медицинской точки зрения естественное родоразрешение всегда будет приоритетным.
Есть абсолютные и относительные основания для операции.
Абсолютные показания:
- Первый ребенок родился с помощью кесарева и самостоятельные роды могут повлечь осложнения.
- Малыш расположился поперек матки или «уселся» на попу.
- У будущей мамы диагностировали какую-либо болезнь или состояние, которое может вызвать смерть ребенка во время родов.
- Головка младенца слишком большая и не пройдет сквозь тазовые кости.
- Тяжелый поздний токсикоз.
- Многоплодная беременность.
Относительные показания:
- Анатомически нестандартное развитие скелета матери (например, узкий таз, не предназначенный для естественного родоразрешения).
- Большой малыш с предлежанием.
- Беременность, превысившая предполагаемую дату родов.
- Варикоз половых путей у беременной.
- Патологии развития матки.
- Сомнительное состояние рубцов от предыдущих операций на матке.
- Острые и хронические заболевания матери, которые могут оказать негативное влияние на течение родов или нанести вред роженице (большая степень близорукости, артериальная гипертензия).
- Поздние роды.
- Искусственное оплодотворение, самопроизвольные аборты или случаи мертворождения в прошлом.
- Выраженная отечность.
Плановое кесарево сечение обычно назначается в следующих случаях:
- Тяжелые инфекционные заболевания у будущей мамы.
- Беременная ВИЧ-инфицирована.
- В ходе дородовой диагностики был обнаружен симфизит (чрезмерное увеличение хрящей в области лобкового сочленения).
- Незадолго до родов установлена внутриутробная гипоксия плода.
Искусственные роды не проводят, если:
- ребенок погиб в утробе матери;
- у крохи диагностировали врожденные пороки развития, несовместимые с жизнью;
- произошло инфицирование кожных покровов и половых органов матери.
Во всех перечисленных выше ситуациях в условиях кесарева сечения резко увеличивается риск развития сепсиса и перитонита на почве проникновения инфекции в кровь.
Противопоказания к эпидуральному и спинальному введению анестетика бывают абсолютными и относительными.
Абсолютные противопоказания к частичному обезболиванию:
- Кожа в месте инъекции инфицирована.
- Есть аллергия на анестезирующий препарат.
- Пациент отказался от этого вида наркоза.
К относительным факторам, препятствующим выполнению анестезии относятся:
- нарушение свертываемости крови;
- обезвоживание;
- заболевания сердца или кровеносной системы;
- повышенное внутричерепное давление;
- неврологические и психические отклонения;
- выраженная гипоксия плода.
Показания и течение беременности
Тот факт что, мне предстоит кесарево сечение, я отчетливо понимала с самого начала беременности, хотя однозначного ответа врачи долгое время не давали. Причина кесарева сечения –эстрагенитальная патология, а конкретно стойкие последствия перенесенного ДЦП. Это не хроносомная аномалия и не генетическое заболевание. Оба моих родителя и родная сестра полностью физически и психически здоровы. Моя болезнь – следствие преждевременных и тяжелых родов у мамы. ДЦП не передается по наследству, хотя по утверждениям генетиков, эмпирический риск, что у ребенка тоже будет ДЦП составляет 3%. Естественно, повторить печальный опыт моей мамы мне не хотелось, и морально я склонялась к кесареву, как более надежному способу появления на свет своего ребенка.
загрузка…
Помимо терапевта, окулиста и стоматолога, которых нужно пройти каждой беременной женщине при постановке на учет, мне еще пришлось посетить генетика, невролога и травматолога. Проходила врачей я дважды: на сроке 12-16, и на сроке 36-38 недель.
Невролог просто переписала основной диагноз, и вопрос родоразрешения оставила на откуп профильных специалистов. После осмотра травматолога выяснилось, что у меня перекошенный таз, и это есть относительным показанием к операции, однако окончательное решение должен принять гинеколог.
Гинекологи с принятием окончательного решения не спешили. На сроке 36 недель беременности, я уже надеялась получить направление на плановое кесарево, однако этого не произошло. С одной стороны врачи всячески меня пугали, что в самый ответственный момент мышцы нижней части тела могут не сработать и у меня не получится родить самой, с другой стороны и вопрос об операции оставался открытым. Никто из врачей не брал на себя ответственность за мои благополучные естественные роды, но и направление на кесарево сечение не давали. И итоге, на 38 неделе беременности, врачи женской консультации направили меня в отделение патологии беременных, с формулировкой «на дородовую подготовку».
Могу лишь сказать, что сама беременность у меня прошла идеально: я ни разу не лежала на сохранении, не принимала гормональных препаратов, и весь период вела в меру активный образ жизни.
Как проводится?
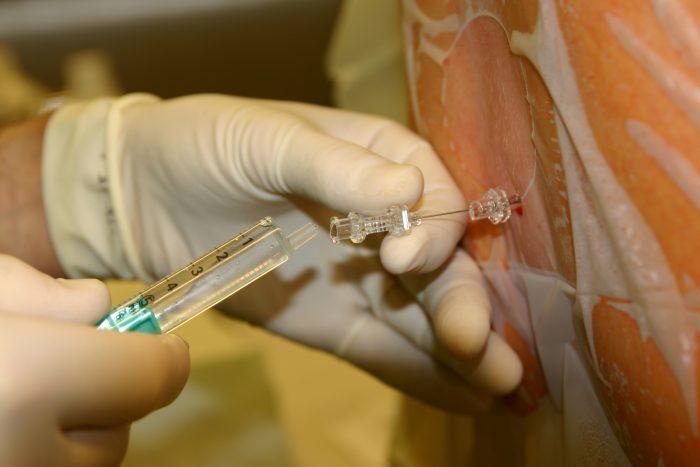
Лекарственные средства вводятся в позвоночник посредством люмбальной пункции. При этом женщина либо сидит, наклонившись максимально вперед, либо лежит на боку, наклонив голову к груди. Для того чтобы обезболить нижнюю часть тела, анестезиолог вводит пункционную иглу в поясничный отдел позвоночника. Точка введения расположена между позвонками. Сама игла более тонкая, чем при применении эпидуральной анестезии. Игла должна пройти в пространстве желтой связки между позвонками, не задев их, миновать эпидуральное пространство и проникнуть в субарахноидальное пространство, наполненное спинномозговой жидкостью.
Нужно отметить, что для спинального наркоза лекарственных препаратов требуется меньше, чем для эпидурального, а эффект наступает значительно быстрее. В большинстве случаев для обезболивания при эпидуральной анестезии требуется около 15 минут, а онемение в нижней части тела и последующая потеря чувствительности при спинальном наркозе наступает в считаные секунды после введения.
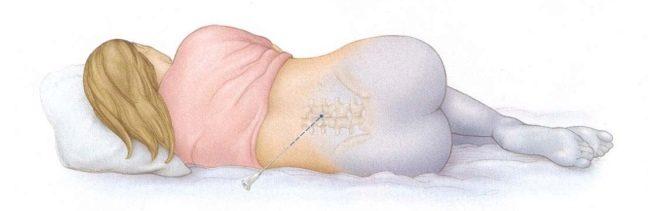
Вопрос о том, насколько это больно, женщины задают очень часто. В большинстве случаев резкой боли роженица не испытывает. В зависимости от индивидуальной чувствительности могут быть кратковременные неприятные ощущения, такие же, как при любом уколе. Если женщина чувствует неприятные ощущения, она обязательно должна сообщить об этом анестезиологу. Главное, не поворачиваться к специалисту, не пытаться посмотреть на него. Все общение женщина должна осуществлять, не меняя положения тела.
Убедившись, что пункционная игла попала туда, куда нужно, врач вводит тестовую дозу лекарства. Через 3-5 минут при отсутствии негативных признаков вводят поэтапно и частями остальное. В течение операции врач может регулировать степень блокады, добавляя или уменьшая дозировки вводимых препаратов.

По сигналу хирурга о завершении операции, катетер из спины извлекают. Женщину переводят в палату интенсивной терапии, где за ней в течение нескольких часов наблюдают не только акушеры, но и сам анестезиолог, чтобы убедиться, что выход из наркоза пройдет без осложнений. Он занимает около 2 часов.
Как проходит подготовка перед кесаревым сечением?
Если беременная женщина уже точно знает, что она будет рожать путем кесарева сечения, то ей нужно понимать, через какой подготовительный путь к операции придется пройти. Он включает в себя несколько этапов:
- Сначала будущая мама должна прийти в роддом к врачу, который будет ее оперировать (это может произойти на любом сроке III триместра беременности – главное, до 37 недели). В ходе этой встречи врач расскажет женщине, как будет проводиться операция, что будет происходить с ней и с ребенком после нее, а также расскажет, на каком сроке ей будут делать кесарево сечение. Если женщина здорова и ребенок тоже, то определяется дата операции на 39-40 неделях (обычно она соответствует срокам по протоколу УЗИ). Но здесь есть несколько нюансов:
- если женщина ВИЧ-инфицирована или у нее многоплодная беременность, или была уже операция кесарева сечения (можно за всю жизнь родить таким способом только 2 раза), то дату родов ей назначают на 38 неделе беременности;
- если женщина носит двойню, которая находится в одном околоплодном пузыре, то ей проводят кесарево сечение на 32 неделе (малыши рождаются недоношенными и длительный период времени находятся в неонотологическом отделении роддома под наблюдением врачей).

- После визита к врачу женщина должна знать, когда ей нужно прийти для госпитализации, чтобы сдать все необходимые анализы:
- если женщина рожает впервые, то ей нужно явиться в роддом за 2 дня до родов;
- если женщина уже рожала путем кесарева сечения, то она должна пройти госпитализацию за 14 дней до родов (весь этот период времени врач будет отслеживать состояние беременной женщины, ребенка в утробе, а также ему необходимо следить за рубцом на матке).
- После того, как беременная ляжет в больницу, ей нужно будет пройти ряд клинических исследований:
- сдать анализы крови и мочи (общие и биохимические);
- сделать УЗИ, чтобы определить, как расположен плод (от этого будет зависеть, где будет сделан надрез, ведь головку ребенка нужно достать в течение нескольких секунд после разреза матки);
- пройти коагулограмму (чтобы врачи знали, как обстоит дело у роженицы со свертываемостью крови, чтобы во время операции не возникло кровотечения).
- За день до родоразрешения беременная женщина проходит консультацию у анестезиолога. Его задача – определить, какие у будущей мамы есть патологии, хронические заболевания. Все это ему необходимо знать, чтобы определить, какой наркоз лучше при кесаревом сечении подобрать для каждой конкретной женщины. Кроме того, за сутки до операции беременную:
- ограничивают в питании – ей разрешается есть только легкий бульон, пить сладкий чай и есть бутерброд с маслом на ужин;
- вечером она должна провести все необходимые туалетные процедуры – сходить в душ, сделать клизму и побрить пах (в некоторых случаях пах бреют санитарки или медсестры, чтобы женщина не занесла себе инфекцию);
- после этого женщина подписывает документ, по которому дает свое согласие на проведение операции и на то, что ознакомлена с возможными осложнениями после нее.
- В день кесарева сечения женщине вообще ничего нельзя есть. Ей делают еще одну клизму, УЗИ, заставляют ее смывать всю косметику, снимать все украшения. Перед тем, как ее завезти в операционный зал, в обязательном порядке роженице вставляется катетер в мочевой пузырь.
Техника выполнения эпидуральной анестезии с фото
Место прокола для эпидуральной анестезии выбирается врачом способом пальпации в зависимости от того, какой отдел организма нужно обезболить.
Женщина должна сидеть, выгнув спину дугой. При этом совершать движения нельзя! Голову стоит опустить вниз.
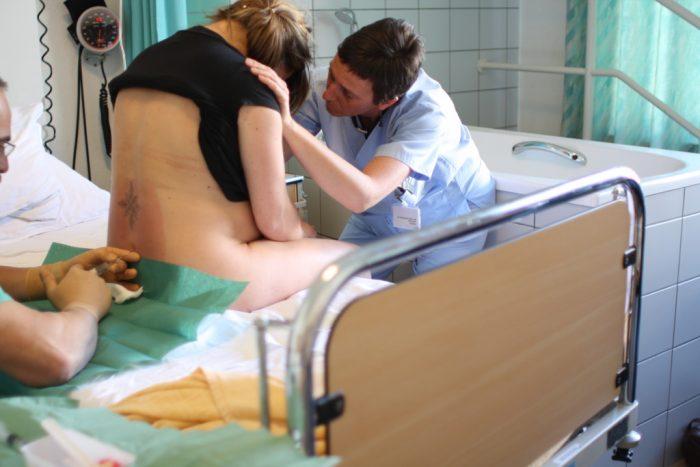
Место проведения прокола обкладывается стерильным материалом, оставляют лишь небольшой участок вокруг нужного места. Возможно, вам просто обработают (продезинфицируют) участок вокруг планируемого прокола. Все зависит от того, в какой больнице вы рожаете.
Место проведения манипуляций обкалывают местным обезболивающим, так как процедура достаточно болезненна.
 Далее врач, используя иглу Туохи и шприц низкого давления, начинает поиск эпидурального пространства для дальнейшей установки катетера для подачи препарата.
Далее врач, используя иглу Туохи и шприц низкого давления, начинает поиск эпидурального пространства для дальнейшей установки катетера для подачи препарата.
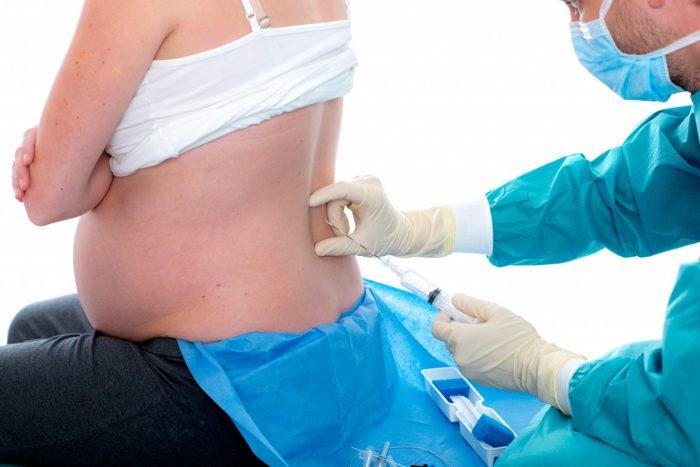 После установки катетера игла Туохи изымается.
После установки катетера игла Туохи изымается.
Далее к установленному катетеру подсоединяется переходник, через который и вводят анестетик с помощью обычного шприца.
Прежде чем ввести полную дозу препарата, врач должен провести тест, дабы убедиться в правильности установки катетера: ввести всего несколько мл и подождать его действия, задавая роженице некоторые вопросы.
Если все установлено правильно, то анестезиолог продолжает процедуру, надежно фиксируя лейкопластырем или специальной повязкой катетер и вводя полную дозу лекарственного препарата.
Анестезия начинает действовать спустя 15 — 30 минут.