Экссудативный отит
Содержание:
Причины возникновения
Свое название недуг получил от слова экссудат — так называют жидкость, что собирается в среднем ухе. Она же считается удобной средой для жизнедеятельности патоорганизмов. Постепенно жидкость густеет, состоит преимущественно из слизи и гноя.

Причина болезни — нарушенная функция вентиляции слуховой трубы.
А это, в свою очередь, может случиться из-за перенесенной респираторной инфекции, например, бактериальной либо вирусной.
Также неблагоприятное воздействие неверно принимаемых антибиотиков тоже может спровоцировать этот опасный недуг.
Еще возможные предпосылки к болезни создают:
- аллергической природы ринит;
- хронический синусит;
- «волчья пасть»;
- аденоиды;
- сниженный иммунитет;
- пассивное курение.
Недостаточная развитость евстахиевой трубы — это еще один провоцирующий фактор. Проще говоря, из носового прохода болезни несложно попасть в среднее ухо, так как микробам и прочим патогенным организмам не приходится проделывать долгий путь.
А еще отоларингологи отмечают — табачный дым является одним из самых распространенных провокаторов болезни, потому нельзя курить в доме, где живет ребенок, и на улице, гуляя с ребенком, в машине и т.д.
Профилактика
Взрослым пациентам, а также родителям малых детей нужно знать, что провокаторами экссудативного отита могут быть не долеченные синуситы, евстахииты, риниты и средние отиты
Любые вирусные респираторные заболевания могут вызвать болезни ушей, поэтому важно выполнять все предписания отоларинголога. Не стоит самостоятельно включать или выключать из терапии назначенные лекарственные средства
Малые дети не должны переживать переохлаждение или перегрев в холодное время года, поэтому родителям нужно внимательно следить за состоянием своего ребенка на прогулке. В период снижения иммунитета можно принимать витаминные комплексы, обогащать питание свежими фруктами и соками
Чтобы не стать жертвой экссудативного отита, важно при первом ухудшении самочувствия посетить врача. Банальная заложенность уха – первый звоночек о вялотекущем воспалительном процессе
Экссудативный отит – «тихое» заболевание ушей, которое долгое время о себе никак не напоминает, но со временем без правильного лечения возможно постепенное снижение остроты слуха.
Как проявляется недуг?
Экссудативный отит у детей проявляет себя несколько иначе, если сравнивать его с другими видами ушных болезней. Несмотря на то, что болезнь имеет воспалительное течение, острый процесс при этом с повышением температуры и сильной болью не наблюдается. Это в частых случаях становится причиной упущенного времени и несвоевременной диагностики.
Есть некоторые признаки экссудативного отита, на которые важно обратить внимание, и своевременно начать лечение:
- Ребенок жалуется на заложенность уха.
- В ушах малышу кажется, что есть жидкость, которая булькает и плещется во время поворачивания головы.
- Постоянно заложен нос.
- Присутствует аутофония.
- Острота слуха притупляется.
Серьезность проблемы наблюдается при очевидном ухудшении слуха без видимых на это причин.
Экссудативный отит имеет три формы:
- Острая форма, которая длится до 3 недель.
- Подострая — 3-8 недель.
- Хроническая – более 8 недель.
Есть 4 стадии заболевания, от которых зависит его течение.
- Начальная, которая характеризуется воспалением в евстахиевой трубе, с нарушением в ней вентиляции, а соответственно циркуляции воздуха. Длится этот процесс около месяца. Все это время у ребенка наблюдается несущественное ухудшение слуха. Кроме этого, он слышит собственный голос в голове.
- Секреторная сопровождается собиранием жидкости в барабанной полости и повышением давления.
- При мукозной стадии экссудат преобразуется в субстанцию вязкого состава. Слух еще больше ухудшается, но исчезает ощущение плескания воды в ушах. Этот процесс длится от 1 до 2 лет.
- Фиброзная стадия характеризуется прекращением выработки слизи. В барабанной полости происходят разрушительные процессы. Так длится до 2 лет.
В основном возникновение детских отитов – это осложнение вирусных и простудных инфекций, характерной чертой которых является отек слизистых оболочек. О строении слухового аппарата известно, что ухо соединено с глоточным проходом полой трубой, которая покрыта слизистой тканью. При отеке слуховых труб становятся сужеными их просветы. Полное сужение просвета в среднем ухе приводит к тому, что там образуется вакуум. В вакуум вытекает жидкость, состоящая из клеток слизистой ткани, в результате чего все пространство среднего уха становится наполненным экссудатом. Это приводит к нарушению слуха вследствие дисфункции слуховой трубы.
Отекать слизистая внутри слухового аппарата у ребенка может из-за аллергии. В таких случаях диагностируется аллергический экссудативный отит. Серьезные проблемы возникают в случае поселения на слизи болезнетворных микроорганизмов.
Чаще всего в результате простуды происходит отек всех слизистых оболочек, что чревато двусторонним экссудативным отитом у детей.
Причин появления данного недуга существует немало. Стоит выделить из них те, которые встречаются чаще всего:
- Воспалительные процессы в носоглотке, гайморовых пазухах, носу, которые являются причиной изменений в состоянии слизистой оболочки слухового аппарата.
- Аденоидные разрастания, закрывающие просвет в слуховой трубе.
- Злокачественные и доброкачественные новообразования.
- Вазомоторный ринит и хронический риносинусит.
Чаще всего причиной, по которой появляется экссудативный отит, считается несвоевременное и неквалифицированное лечение ребенку острого отита. Такое случается, если родители не обращаются к врачу, а пытаются решить проблему самостоятельно.

Применение народных методов
Обнаружив признаки экссудативного отита, необходимо знать, что лечение с помощью такого распространённого способа, как приём препаратов с противовоспалительным и антисептическим эффектом, не принесёт никакой пользы. А при прогревании симптомы болезни только усугубятся. При проявлении признаков закладывания ушей, их устранение возможно с помощью фитопрепаратов, действие которых направлено на стимулирование процессов обмена и кровообращения в ушной полости.
Вылечат заболевание экссудативного отита способы народной медицины. Приготовленные средства применяются тёплыми, а ушное отверстие после нанесения закрывается ванным тампоном.
С помощью лука
 Этот овощ – самое эффективное средство при лечении экссудативного отита. Многие способы позволяют использовать его в борьбе с заболеванием:
Этот овощ – самое эффективное средство при лечении экссудативного отита. Многие способы позволяют использовать его в борьбе с заболеванием:
- закладывание кусочков сырого лука не менее 2 раза в сутки;
- закапывание сока лука через 2- 3 часа. По совету народных целителей лучший эффект достигается при подогревании его в ложке из серебра;
- закапывание уха соком, полученным при запекании луковицы, в вырезанную середину которой помещён тмин (1 чайная ложка семян). Процедура проводится 2 раза в сутки.
С помощью масляных настоев
Благодаря хорошему проникновению в ткани растительного масла, его применяют для проникновения активных веществ на достаточную глубину уха. Оно не вызывает раздражения. Масло не производит стимулирование выделений вязкой жидкости.
 Масляный настой в теплом состоянии наносится на слуховой проход и на часть тела возле уха на всю ночь, если можно, эту процедуру повторяют утром. Затем накладывается утепляющая повязка на 2-3 часа. Рецепты масляных настоев практически одинаковы. Часть сырья для настоя заливают растительным маслом по самый верх, ставят в тёмное место настаиваться. Он приготавливается из такого сырья:
Масляный настой в теплом состоянии наносится на слуховой проход и на часть тела возле уха на всю ночь, если можно, эту процедуру повторяют утром. Затем накладывается утепляющая повязка на 2-3 часа. Рецепты масляных настоев практически одинаковы. Часть сырья для настоя заливают растительным маслом по самый верх, ставят в тёмное место настаиваться. Он приготавливается из такого сырья:
- базилик. Продолжительность настаивания – 7 дней;
- каланхоэ. Продолжительность настаивания – 21 день;
- свежие листья грецкого ореха. Продолжительность настаивания 3 месяца.
Симптомы и признаки
Экссудативный отит особенно опасен для детей, которые еще не могут говорить. Выявить такой недуг достаточно сложно. Зачастую поздняя диагностика является причиной появления осложнений. Если взрослый сразу замечает снижение качества слуха, то ребенок не всегда может это сказать родителям. Увидеть проблему удается уже только на том этапе, когда ребенок не откликается на свое имя.
Основным симптом этого заболевания можно считать снижение слуха на одно или сразу на два уха. Также взрослые пациенты отмечают наличие ощущения переливания жидкости внутри.
Общая симптоматика экссудативного отита:
- Заложенность уха;
- Ухудшается восприятие звука особенно у деток;
- Возможна заложенность носа;
- Пациент слышит собственный голос в виде эха в голове;
- В ушах появляется шум;
- В горизонтальном положении слух улучшается;
- У грудничков наблюдается отказ от кормления грудью, повышается раздражительность;
- Боль отсутствует;
- Температура остается в норме или повышается незначительно.
Если у ребенка был двусторонний экссудативный отит длительное время, то это сказывается на качестве его речи
Такие дети начинают поздно говорить, поэтому родителям важно вовремя посещать врача для профилактических осмотров
Не стоит забывать, что к такой форме отита часто присоединяется бактериальная инфекция, которая провоцирует повышение температуры тела. В тяжелых случаях потребуется тимпанопункция барабанной перепонки или ее прокол специальной иглой. Такая процедура позволяет удалить часть экссудата из ушной полости. После процедуры пациент почувствует улучшение слуха. Взятый материал отправляют на дальнейшее лабораторное исследование, чтобы определить точный возбудитель болезни.

Как лечить средний отит народными средствами?
боль в ухеиз полости носаИз народных средств, применяемых в лечении среднего отита, наиболее эффективными являются следующие:
- Настой прополиса. В аптеке можно приобрести готовый настой прополиса на 96-градусном этиловом спирте. Обычные ватные тампоны смачивают 20% настоем и аккуратно вводят в слуховой проход на 1 – 2 см. Тампоны меняют каждый день или дважды в день. Средство способствует уничтожению микробов, уменьшению воспаления, заживлению тканей. Его можно использовать также после гнойных отитов (если гной из среднего уха был удален хирургически).
- Чеснок. Несколько небольших зубчиков чеснока запекают с салом до размягчения зубчика. После этого зубчик чеснока остужают до умеренно горячей температуры (терпимой) и вводят в наружный слуховой проход. Процедуру повторяют 1 – 2 раза в день по 10 – 15 минут. Это уничтожает болезнетворные микробы. Данный метод не рекомендуется при скоплении гноя в барабанной полости (гнойный отит).
- Цветки бузины. Сухие цветки бузины ошпаривают кипятком и, не давая остыть, прикладывают к уху, завернутые в мешочки. Прогревания делаются 2 – 3 раза в день с разрешения лечащего врача.
- Сок подорожника. Сок следует выжимать из молодых тщательно вымытых листьев подорожника. В больное ухо закапывают 2 – 3 капли сока (можно разбавить водой в равной пропорции). Это уменьшает боль.
- Донник лекарственный. Сухие листья донника лекарственного смешиваются в равной пропорции с сухими цветками ромашки. На 2 столовые ложки смеси этих трав необходимо 200 – 250 мг кипятка. Настаивают их в большом стакане или кружке (можно и в термосе), накрыв сверху блюдцем. Через 40 – 60 минут в настое обмакивают чистый ватный тампон и вводят его в слуховой проход. Процедуру повторяют 2 – 3 раза в день в течение недели.
- Листья ореха. Из молодых вымытых листьев грецкого ореха выжимают сок. Его разбавляют в равной пропорции кипяченой водой и закапывают в больное ухо по 2 – 3 капли 1 – 2 раза в день. Средство рекомендуется при скоплении гноя в барабанной полости.
- Сок граната с медом. Гранатовый сок (лучше выжатый в домашних условиях) подогревают с небольшим количеством меда. Когда мед растопится, сок хорошо перемешивают и остужают до комнатной температуры. В полученную смесь обмакивают тампон и мажут им стенки слухового прохода. Это способствует снятию болей и воспаления.
ромашка, зверобой и др.особенно у детейминдалинахособенно с надрывом или перфорацией барабанной перепонки
Экссудативный средний отит у детей лечение
Серозный отит у детей представляет собой опасное заболевание с продолжительным и трудным лечением. Главная задача врачей при этом устранить основную причину, в результате которой нарушается функция слуховой труби. Если все делать вовремя и использовать правильно назначенную терапию в последующем слух восстанавливается и предотвращается развитие изменений слизистой оболочки в среднем ухе.
Схема лечения назначается в зависимости от стадии заболевания и общего состояния ребенка. При начальной стадии назначается консервативная терапия:
- слуховые трубы продуваются по Полицеру;
- производится катеризация слуховых труб;
- применяется эндоуральный электрофорез с протеолитическими ферментами;
- назначаются лекарства в виде антигистаминных препаратов, сосудосуживающих и муколитических средств.
Если не наблюдается эффективность всех вышеперечисленных методов терапии двустороннего отита назначается хирургическое лечение. С его помощью устраняются причины заболевания, из-за которых блокируются устья слуховой трубы и нарушается ее функция. Обычно такой процедуры достаточно. Но бывает, когда и этот метод лечения оказывается неэффективным. В этом случае проводится отохирургическое вмешательство, которое заключается в миринготомии, тимпатонии с введением вентиляционной трубки.
В задачу следующего этапа лечения у детей двустороннего экссудативного отита входит восстановление слуховой функции и сведение к минимуму риска необратимых проблем со средним ухом.
Если вовремя аудиологического контроля, который проводится через 2-3 месяца после вмешательства хирургов слух ребенка нормализуется, вентиляционная трубка удаляется.
Родителям, которых интересует вопрос – как лечить экссудативный отит важно понимать, что любое самостоятельно принятое решение в этом вопросе может привести к самым серьезным и необратимым процессам

Стадии развития заболевания
В медицине разделяют четыре основные стадии серозного отита:
- Начальная катаральная стадия заболевания имеет смазанную клиническую картину. Патология только начинает развиваться, из–за воспаления слуховая трубка отекает, ее функциональность постепенно снижается до полного прекращения вентиляции. Выработка серозной жидкости увеличивается, происходит незначительное ухудшение слуха. Это продолжается в течение 14–30 дней. Очень редко на первой стадии болезнь может пройти самостоятельно и не перейти на следующие стадии.
- Вторая стадия – секреторная. Признаки заболевания становятся ярче, секреция серы увеличивается, жидкость накапливается в ушной полости. Она не вытекает из–за нарушения работы евстахиевого канала. Слух продолжает ухудшаться, появляется ярко выраженное ощущение наличия жидкости, особенно при наклоне головы. Длительность секреторного периода может составить от нескольких месяцев до года.
- На третьей, мукозной, стадии болезни происходит трансформация скопившейся жидкости в вязкое вещество, в полости больного уха могут начаться гнойные процессы. Уходит ощущение переливающейся жидкости, при этом симптомы аутофонии чувствуются намного ярче и становятся заметны даже для окружающих. Появление гноя может вызвать острые последствия. Мукозная стадия продолжается до нескольких лет.
- Заключительная стадия – фиброзная. Если лечение болезни не было начато ранее, на этом этапе происходит патологическое изменение тканей и деформация костных перегородок. Эти изменения необратимы и могут вызвать утрату основных функций органа слуха. Развивается хроническая тугоухость или даже полная глухота. Вылечить консервативными методами экссудативный отит на этой стадии невозможно, действия врачей будут направлены на уменьшение последствий.
Описанные стадии носят условный характер, это своего рода систематизация заболевания. Течение болезни может несколько отличаться от описанного, так как зависит от индивидуальных особенностей организма.
В любом случае – чем раньше диагностирована болезнь, тем эффективнее терапия экссудативного отита у детей.
Народные средства
Народная медицина не остается в стороне от проблемы экссудативного отита и предлагает свои методы лечения. Преимущественно речь идет о применении лечебных трав. Основные из них:
- сок базилика – закапывают в уши;
- настойка из мяты – можно промыть уши;
- настойки цветов бузины, тысячелистника и ромашки – можно сделать тампонирование;
- сок алое – снимает воспаление.
Помните, применение нетрадиционной медицины возможно только в комплексе с основным лечением и только с разрешения врача. Не стоит прибегать к этим методам в качестве монотерапии и заниматься самолечением столь сложного заболевания.
Симптомы и признаки
Признаки серозного отита выражены слабо, что является основной причиной позднего выявления заболевания. Температура тела и общее состояние, как правило, в пределах нормы. Малыши вообще не предъявляют никаких жалоб, поэтому экссудативный средний отит обнаруживается только при осмотре у отоларинголога.
Основные признаки болезни:
- понижение слуха;
- ощущение чувства распирания или бульканья в слуховом проходе;
- треск в ухе, нарушенная слышимость своего голоса;
- шум в ушах при поворотах или наклонах головы.
На начальном этапе (острый период) возможна боль в ухе, незначительное повышение температуры. В это время экссудата ещё не наблюдается, нарушается лишь циркуляция воздуха в ушном проходе.
В подостром периоде происходит концентрация жидкости в барабанной полости и переход её в вязкую субстанцию. Больного беспокоит ослабление слуха, чувство переливания воды, тяжести в ухе.
Если болезнь запустить, постепенно она переходит в хроническую форму. Клиническая картина характеризуется развитием устойчивой тугоухости и разрушительными процессами в барабанной полости, вплоть до появления опухоли в среднем ухе.
Основным признаком серозного отита у детей является снижение слуха. Родителям следует внимательно относится к поведению ребенка, особенно, если он постоянно переспрашивает или просит увеличить громкость телевизора
Груднички или новорождённые ещё не могут рассказать о своём самочувствии, поэтому родителям следует обращать внимание на поведение малыша. Если у ребёнка отит, то он старается спать на той стороне, где находится больное ухо, чтобы уменьшить неприятные ощущения
Грудные дети капризничают и отказываются от кормления, так как при сосании увеличивается дискомфорт. Малыш может брать только одну грудь, чтобы больная сторона оставалась в тепле. Если присутствует интоксикация, то ребёнок плохо спит, у него снижается аппетит. В некоторых случаях может наблюдаться уменьшение двигательной активности, вялость, сонливость
Если у ребёнка отит, то он старается спать на той стороне, где находится больное ухо, чтобы уменьшить неприятные ощущения. Грудные дети капризничают и отказываются от кормления, так как при сосании увеличивается дискомфорт. Малыш может брать только одну грудь, чтобы больная сторона оставалась в тепле. Если присутствует интоксикация, то ребёнок плохо спит, у него снижается аппетит. В некоторых случаях может наблюдаться уменьшение двигательной активности, вялость, сонливость.
Взрослым следует внимательно относиться к состоянию и поведению малыша, чтобы вовремя заметить первые признаки болезни и обратить к врачу.
Народная медицина
Выступает в роли дополнения к основной терапии и после разрешения опытного специалиста. Рецептов в нетрадиционной медицине множество, но, к сожалению не все дают положительный результат.
Хочется сказать о некоторых из них (закладывание в ушной проход лука и сливочного масла, закапывание чистотела в уши) – могут нанести ожог слизистых тканей в ухе либо создать благоприятную почву для жизнедеятельности микроорганизмов.
При этом отрицать полностью природные средства не стоит. Необходимо правильно их применять, ведь существует много полезных лекарственных растений.
Рецепты актуальные при экссудативном отите:
- Хорошо подходит для промывания уха ромашковый отвар. Растение с давних времен славится антисептическими и антибактериальными свойствами. Для отвара понадобится столовая ложка цветов ромашки на пол литра воды, довести до кипения, настаивать 45 минут. Теплым отваром спринцевать больное ухо;
- После проведения процедур очистки и санации уха от экссудата, в ушной проход можно помещать ватные тампоны, предварительно пропитанные раствором прополиса;
- Турунды, пропитанные раствором мумие либо соком черемши – имеют антибактериальное действие;
- Пациенту рекомендуется лечебное питье, на основе шиповника, малины, смородины. Это очень приятный по вкусу и полезный напиток, сбалансированный витаминным комплексом и нужными веществами для слабого организма.
Причины возникновения
Экссудативный средний отит отличается от других типов воспаления уха. Заболеть им может каждый, так как провоцирующими факторами выступают все те же инфекции и бактерии, что и обычно. Чаще всего диагностируется экссудативный отит у детей. Это связано с тем, что у деток более уязвимый организм, а также имеются аденоиды, которые активно реагируют на ухудшение здоровья.
Эксудативный средний отит — это накопление жидкости в среднем ухе без признаков или симптомов инфекции. Наиболее частые причины этого накопления включают следующее.
- Аллергии.
- Раздражители, такие как сигаретный дым.
- Предыдущие респираторные инфекции.
- Пейте, лежа на спине.
- Изменения давления воздуха из-за перемещения или изменения высоты.
Эксудативный средний отит почти всегда разрешает себя и не пользуется антибиотиками. После исчезновения инфекций дыхательных путей жидкость может просачиваться в ухо и принимать более месяца, чтобы решить проблему.
Основной причиной экссудативного, он же седативный, отита является отек слизистой носоглотки и слуховой трубы. выполняет важную функцию – вентилирует и обеспечивает его дренаж. При нарушении отведения жидкости из уха возникает её избыток, что и становится первой предпосылкой для развития экссудативного отита.
Иногда эта жидкость может заразиться и привести к острым средним отитам. Эксудативный средний отит чаще встречается, чем острый средний отит. Острый средний отит — это тип ушной инфекции, которая поражает внутреннюю часть уха и может быть болезненной. Он часто вызывается бактериями, но также может быть вызван вирусами. Вирусами, которые вызывают острый средний отит, чаще всего являются респираторно-синцитиальный вирус, риновирусы, аденовирус и аденовирус. Острый средний отит может быть улучшен с помощью антибиотиков, но не всегда необходим, так как не все случаи острого среднего отита вызваны бактериями.
У детей нередко возникает двусторонний тип экссудативного отита. Его провоцируют воспалившиеся аденоиды. При разрастании они блокируют носоглотку и передавливают евстахиев канал. В итоге возникают такие симптомы, как заложенный нос и уши, насморк, приоткрытый рот у ребенка.
Есть много вещей, которые могут увеличить риск возникновения экссудативного или острого среднего отита, включая следующее.
- Возраст.
- Посещение дневного ухода.
- Возьмите бутылку, лежащую.
- Сезон года.
- Воздействие пассивного курения или загрязнения.
Дети с экссудативным средним отитом, по-видимому, не болеют и не имеют очевидных симптомов, хотя у них могут быть временные проблемы со слухом. Признаки или симптомы, чаще всего связанные с острым средним отитом, включают.
Головная боль. Трудность слушания. Раздражительность, особенно младенцев и малышей. Отсутствие баланса.
- Прикосновение к ушам, особенно детям.
- Чрезмерный плач.
- Слив жидкости из ушей.
- Сложность сна.
- Лихорадка.
Обратитесь к врачу, если у вас или вашего ребенка есть один из следующих симптомов.
ВАЖНО ЗНАТЬ!
быстрого избавления
Помимо этого, спровоцировать отит в среднем ухе могут следующие факторы:
Если вашему ребенку меньше трех месяцев и у него есть лихорадка, важно всегда сразу же обратиться к врачу. Ушные инфекции могут быть диагностированы с помощью специального инструмента, называемого отоскопом, и используются, чтобы видеть барабанную перепонку внутри уха
Ваш врач может также провести специальный тест с отоскопом, чтобы узнать, есть ли скопление жидкости за барабанной перепонкой. Если это средний отит, может появиться экссудативная жидкость, но признаков инфекции не будет. Если есть признаки инфекции, это может быть острый средний отит.
- искривление носовой перегородки;
- инфекционные и вирусные заболевания;
- ослабленный иммунитет;
- евстахиит;
- травма;
- аллергический ринит;
- баротравма;
- попадание воды;
- серная пробка;
- инородный предмет.
Как только проявились подозрительные симптомы, необходимо начинать лечить больного сразу, так как проблема может принять хронический характер.
Классификация заболевания
Заболевание является разновидностью среднего отита, при котором поражается слизистая оболочка ушного прохода и барабанной полости с сохранением барабанной перепонки. Однако не стоит путать его с острым средним отитом, когда происходит воспаление в среднем ухе, спровоцированное инфекцией.
По длительности течения различают несколько фаз болезни:
- острая — до 3 недель;
- подострая — от 3–8;
- хроническая — более 8.
Экссудативный средний отит развивается постепенно, в виде этапов:
- начальный — происходят первичные отклонения на слизистой оболочке, когда одни клетки подменяются другими;
- секреторный — увеличивается работа бокаловидных клеток, которые продуцируют секрет;
- мукозный — экссудат густеет, становится вязким;
- дегенеративный — понижается секреторная функция, происходит слипание структур. В этот период могут выявиться различные фиброзные процессы: кистозные, мукоидные и адгезивные.
Патология бывает:
- односторонней — поражается одно ухо;
- двусторонней — поражаются оба уха.
Симптомы и проявление
Экссудативный средний отит проявляется не так, как другие виды ушных заболеваний. Это тоже воспаление уха, но острый процесс отсутствует, в связи с чем такие симптомы, как высокая температура или сильные боли, не наблюдаются. Именно это осложняет своевременную диагностику.
Экссудативный средний отит выдают следующие симптомы:
- заложенность уха;
- , бульканье и плеск при повороте головы;
- заложенность носа;
- аутофония;
- ухудшение остроты слуха.
В основном проблема замечается тогда, когда становится очевидным ухудшение слуха без явных на то причин.
В зависимости от интенсивности течения и продолжительности болезни, различают:
- острый – около 3 недель;
- подострый – примерно 3-8 недель;
- хронический экссудативный средний отит – 8 недель и дольше.
Также различают типы экссудативного отита по локализации воспаления: односторонний и двусторонний.
Протекает хроническая болезнь в 4 стадии:
-
Катаральная.
Это начальная фаза, симптомы выражаются в заложенности уха из-за нарушения работы евстахиевой трубы. Ее продолжительность составляет около 3-4 недель. Возникают аутофония и дискомфорт. -
Секреторная.
На протяжении следующего года в полости среднего уха скапливается жидкость. Это обусловлено невозможностью отведения экссудата естественным путем. На этой стадии становится заметным снижение слуха и бульканье секрета. -
Мукозная.
Скопившаяся жидкость начинает уплотняться и становится вязкой. Ощущение бульканья внутри уха постепенно пропадает. Из-за произошедших преобразований слух ухудшается. Это может продолжаться около 1-2 лет. -
Фиброзная
. На последней стадии симптомы начинают постепенно утихать, а именно прекращается выработка вязкого экссудата. Это становится предпосылкой для разрушения уха, барабанной перепонки и самой полости. В связи с деструктивными и некротическими процессами, начинает падать качество слуха и устанавливается тугоухость. Весь процесс может занять несколько лет.
Консервативное лечение
Консервативные методы применяются на ранних стадиях заболевания, чаще всего используются комплексно. Они включают следующие виды лечения:
- Медикаментозное – предполагает лечение препаратами, необходимыми для уменьшения отека слизистой, разжижения и выведения жидкости из полости уха. Это могут быть муколитики, противоаллергические, сосудосуживающие препараты. В случае наличия бактериальной инфекции применяют антибиотики.
- Физиотерапия способна дать хорошие результаты в лечении экссудатива. Чаще всего используют эндауральный и эндоназальный электрофорез с применением ферментных препаратов. Суть метода заключается в воздействии тока на больной орган с одновременным введением препарата. Ток способствует лучшему проникновению лекарства, усиливая его эффективность. Возможно использование магнитотерапии и лазеротерапии.
- Продувание с использованием баллона Полицера может помочь восстановить функцию слуховых труб. Для этого наконечник аппарата вводят в нос, предварительно его очищают и капают сосудосуживающий препарат. В продуваемое ухо вставляют отоскоп, второй конец которого прикладывается к уху оториноларинголога. Пациент произносит слова: «пароход, раз, два, три», на гласном звуке врач нажимает на баллончик, и в евстахиеву трубу под давлением поступает воздух. В отоскоп слышны характерные звуки, по ним можно судить о проходимости трубы. Этот метод не подходит для маленьких детей и не проводится в домашних условиях.
- Большой эффективностью обладает катетеризация евстахиевых труб. При этой процедуре в носовой проход вводят катетер, его подводят в полость слуховой трубы. При помощи катетера выполняют диагностику, продувание или введение препаратов. Сегодня этот метод используется редко, так как является травмоопасным, он противопоказан детям младше 5 лет и при остром воспалительном процессе. Использование оправдано, если другие методы были неэффективны. Процедура осуществляется опытным оториноларингологом в условиях стерильного процедурного кабинета или в стационаре.
Терапевтические мероприятия
Основной задачей врача остается не только лечение, но и определение точной причины развития болезни. Лечение основывается на приеме медикаментозных средств и проведения физиотерапевтических процедур. Весь спектр препаратов при экссудативном отите включает в себя:
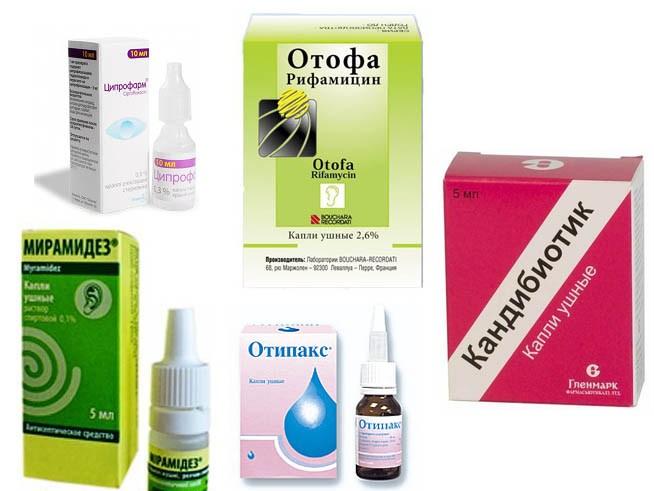
- Сосудосуживающие капли. Их основная задача – уменьшить отечность и облегчить дыхание через нос (Отипакс, Полидекс, Називин, Санорин). Применять капли детям до 3 лет нужно только после консультации с врачом.
- Прием муколитических препаратов при отите (АЦЦ, Флувифорт). Цель этих препаратов – уменьшить вязкость слизи, которая активно выделяется.
- Противоаллергические лекарственные средства (Эриус, Кларитин, Супрастин). Они могут не только уменьшить проявление аллергии, но и убрать отечность слизистой ткани при воспалительном процессе.
- Антибиотики. Включать в терапию эту группу препаратов уместно при подключении к болезни бактериальной инфекции. Вид препарата назначается только после лабораторного исследования экссудата.
Лечение народными средствами при таком состоянии может увеличить срок протекания болезни, так как не все методы способны бороться с основной причиной болезни. Среди популярных народных средств можно считать следующие варианты рецептов:
- Тампон из ромашкового отвара. 1 чайная ложка сухой ромашки заливается стаканом воды. Кипятить 5 минут. После процедить и остудить. Турунду из ваты смочить в отваре и поместить в ухо на 15 минут.
- Капли из настойки эхинацеи. В каждое ухо закапывать по 2 капли через каждые 4-5 часов. После закапывания занять горизонтальное положение на 15-20 минут. Детям метод противопоказан.
- Настойка перечной мяты на спирте. Метод допустимо использовать только взрослым. 2 столовые ложки свежих листьев перечной мяты залить стаканом водки, настаивать 7 дней. Капать в ухо по 3 капли с интервалом в 3-4 часа.
Любые спиртовые настойки способны сильно пересушивать слизистую оболочку. При неправильном применении возможна даже перфорация барабанной перепонки. Народные методы лечения не могут служить единственно терапией. Их лучше добавлять к традиционным методам и только после рекомендации врача.