Дакриоцистит новорожденных, а также у детей и у взрослых, причины и симптомы, лечение
Содержание:
Симптомы
Воспаление всегда протекает со специфическими проявлениями. Основной симптом болезни — образование припухшего очага между переносицей и внутренним уголком глаза.
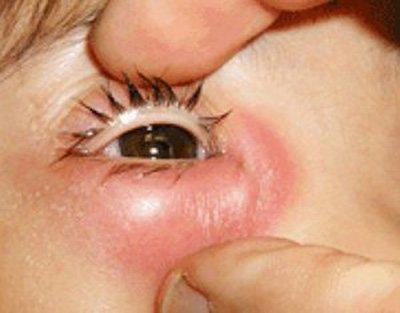
Припухший очаг отличается покраснением и болью при надавливании. Боль ноющая, в момент нажатия сменяется на острую, нетерпимую. Из припухлости периодически выделяется гнойный секрет.
На ранней стадии воспаления припухлость плотная, кожа на ней красная и блестящая. Постепенно припухший очаг размягчается, краснота спадает и формируется гнойник.
Со временем он прорывается, а содержимое из полости слезного мешка истекает наружу.
Воспаление всегда протекает с интенсивным слезотечением и отеком. Глаз с закупоренным слезным каналом отличается от здорового — веки сильно опухают, глазная щель смыкается, конъюнктива наливается кровью.
Важно! Воспаление на фоне дакриоцистита приводит к интоксикации организма, как следствие — повышается температура и ухудшается самочувствие. Особенно это характерно для детей
Причины развития воспаления слезного мешка или дакриоцистита
Причинами дакриоцистита у детей могут быть:
- «свинка» (острый паротит);
- скарлатина;
- острые респираторные и инфекционные заболевания;
- грипп;
- воспаление лёгких;
- опухоли;
- неврозы.

Колларгола используется в диагностических целях
У взрослых:
- предшествующие переломы орбиты и носа;
- травмы глазного яблока;
- повреждения слёзных каналов;
- засорения глаза.
Способствующими факторами у лиц взрослого возраста являются:
- туберкулёз;
- нарушения метаболизма;
- сахарный диабет;
- слабый иммунитет;
- работа с химическими препаратами.
Инструкция капель для глаз Визомитин представлена здесь.
Анатомия развития болезни
Проверьте назначение доктора – изучите инструкцию по применению глазных капель Визоптик.
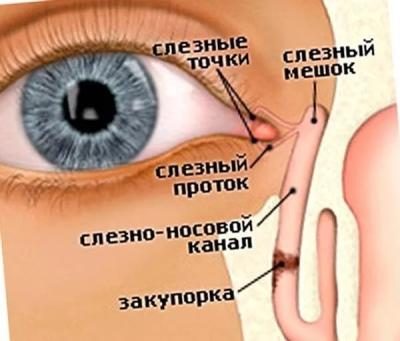
Строение и основные функции
Строение органа является уникальным, и его основная задача – защита глазного яблока от внешних отрицательных воздействий. Слезы помогают уберечь конъюнктиву и роговичную оболочку от пересыхания. Если часть тела не будет полноценно функционировать, тогда возникнут проблемы со здоровьем.
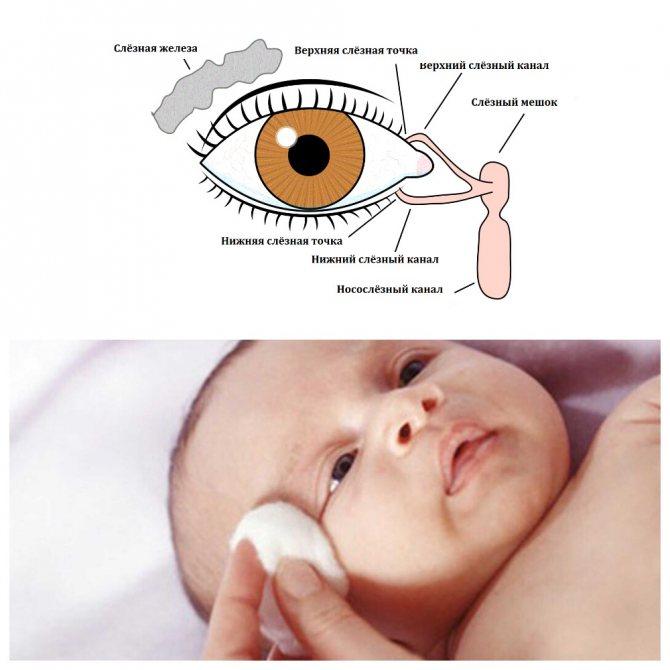
Слёзные каналы имеют следующие части:
- Слезные железы.
- Слезоотводящие пути.
- Небольшие добавочные железы.
Благодаря жидкости, вырабатываемой в канале, глаза могут в полной мере выполнять свою задачу. Жидкость станет покрывать переднюю роговичную область, а также поможет правильно преломлять лучи. Примечательно то, что влага способствует устранению микроорганизмов, проникающих в область органа.
У маленьких детей вышеуказанный канал является коротким – его длина 8 мм. У взрослых величина доходит до 15 мм. По этой причине у детей часто проникают инфекции в слезный мешок. Примечательно то, что сразу после рождения канал недоразвит, из-за чего болезнетворным организмам легко проникнуть в тело. Само строение у взрослых и детей ничем не отличается.
Народная медицина
Дакриоцистит народными методами трудно сразу одолеть. Однозначно, упор делается именно на массаж. Его нужно делать часто и максимально эффективно
Важно добиться того, чтоб пробка размягчилась и вышла, а с ней и нагноение.
В народной медицине после массажа рекомендованы капли на основе алоэ. Сок листьев многолетнего растения нужно выдавливать и разводить один к одному
Такой смесью капают глаза или делают компрессы вечером и утром.
Дабы этого избежать, следует использовать каланхоэ. Растение давно знакомо нам и даже на наши бабушки помнят эффект чихания от капель на его основе. Благодаря ему хорошо убирать сопли жидкие или гнойные и проводить профилактику закупорки слезного канала.
При наличии воспаления глаз, можно поэкспериментировать с уринотерапией. Смочив ватный диск в моче, нужно протирать им глаза каждые два часа. После этого лучше не трогать их лишний раз дабы не разносить инфекцию. Этот метод конечно кажется немного странноватым, но на практике таки работает.
Так же хорошо отечность слизистой и покраснение помогает снять ромашка с календулой. Их заваривают в равных частях, а потом промывают активно глаза. Можно чередовать крепкую чайную заварку с травами.
Диагностика
При появлении подозрительного уплотнения под глазом, а также при наличии перечисленных тревожных симптомов рекомендуется как можно скорее обратиться к врачу-офтальмологу. На приеме у врача следует точно вспомнить – когда возникли первые признаки болезни, в чем они выражались, и что этому предшествовало: травмы, перенесенные заболевания и т. д.
Врач проводит внешний осмотр пораженной области, также он должен взять на пробу выделения из слезного и носового каналов
Важно установить, присутствует ли в этих выделениях гной: если да — значит, произошло инфицирование. Если постановка диагноза затруднена, врач может дать направление на рентгенографию или какие-то другие аппаратные обследования
Причины возникновения
Для успешного лечения кисты глаза необходимо определить причины, вызвавшие патологию. К формированию кисты глаза предрасполагают:
- Врожденные аномалии развития (генетические нарушения, токсическое воздействие на плод).
- Дистрофические изменения глаза (возрастные изменения).
- Воспалительные заболевания глаз инфекционной, аллергической, паразитарной природы.
- Механическое повреждение при травмах, ожогах.
- Послеоперационный период.
- Длительное использование глазных форм препаратов (капли, мази).
Перечисленные причины не обязательно приведут к формированию новообразования, но вполне могут поспособствовать этому. Поэтому причины возникновения кистозного образования, скорее, являются факторами риска.
Методы диагностики
Для постановки диагноза требуется осмотр врача-офтальмолога, а в случае необходимости консультации педиатра, аллерголога, отоларинголога. К методам диагностики относят: наружный осмотр, цветные пробы, бакпосев, риноскопию, зондирование слезного канала.
- Наружный осмотр с оценкой слезостояния и слезотечения, определение наличия характерных симптомов заболевания. Удалив содержимое протока, врач может сделать цветные пробы.
- Канальцевая проба. В глаз закапывают несколько капель колларгола. Исчезновение окраски должно произойти не мене чем через 5 минут. Если время исчезновения окраски больше, делается вывод о нарушении оттока слезы.
- Носовая проба. Также как и в случае канальцевой пробы, в глаз закапывают несколько капель колларгола, а внос вводят ватную турунду, наблюдая через какое время произойдет ее окрашивание. Если время появления окраски больше 5 минут, делается вывод о нарушении оттока слезы через носослезный канал.
- Бакпосев – для установления возбудителя бактериальной инфекции.
- Риноскопия с дальнейшим зондированием слезного канала.
Начинают лечение заболевания с массажа зоны проекции слезного мешка в комплексе с лечением медицинскими препаратами. Массаж направлен на создание перепадов давления в слезном протоке, которые способствуют устранению пробки в носослезном канале и прорыву рудиментарной пленки. Массаж делают от 5 до 6 раз в день перед кормлением.
- Вымойте руки с мылом.
- Раствором фурацилина очистите глаза ребенка от гноя.
- Поместите указательный палец на внутренний уголок глаза, подушечкой по направлению переносице.
- Достаточно легко надавите на точку под пальцем и сделайте поглаживающее, слегка вибрирующее, но достаточно сильное движение вертикально по направлению к крылу носа, при этом, не доводя до него.
- Направление массажных движений осуществляется вдоль носослезного канала, поэтому, прижимая мягкие ткани к кости, вы как бы выдавливаете пробку и помогаете пробить рудиментарную пленку.
- Во время одного сеанса массажа нужно сделать от десяти до двенадцати движений.
- Все выделения после массажа обязательно необходимо удалить тампоном, пропитанным раствором фурацилина.
По окончании процедуры в глаза закапывают капли с антибактериальным эффектом:
- Витабакт;
- Вигамокс;
- Тобрекс;
- Гентамицин;
- Левомицетин.
Как закапывать капли в глаза новорожденному и промывать глаза раствором фурацилина читайте здесь.
Как делать массаж при дакриоцистите новорожденного видео
Зондирование
Целью зондирования является механическое разрушение пробки, которая затрудняет или перекрывает отток слезы в полость носа. Процедуру проводит специалист под местной анестезией с использованием специального зонда. После чего канал промывают раствором фурацилина. Показателем эффективности зондирования служит выход раствора через нос. Как правило, бывает достаточно одного зондирования, но иногда его приходится повторять. После проведения процедуры ребенку в течение семи — десяти дней закапывают капли – Флоксал или Тобрекс, обладающие дезинфицирующим действием. Закапывать надо как в конъюнктивальную полость, так и в соответствующий носовой ход. Необходимо повторять промывание на протяжении от одного до трех месяцев для предотвращения рецидивов заболевания.
Не используйте народные методы лечения с целью избавиться от дакриоцистита самостоятельно. Это может способствовать переходу заболевания в вяло текущую хроническую форму.
Понятие дакриоцистита
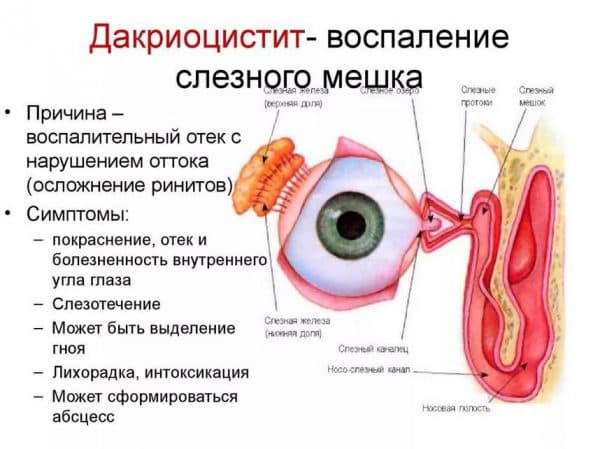
Воспаление слезного мешочка, находящегося между носом и внутренним углом века, называют дакриоциститом. Мешок представлен в виде закрытой цилиндрической полости отрезком в 10-12 мм. В норме жидкость должна омыть глазное яблоко и продвигаться к слезным точкам, далее через канальца она вытекает в мешок, а затем в носовую полость.
В случае если канал перестает функционировать, то нарушенное слезоотделение скапливает жидкость в слезном мешке, что провоцирует воспалительную реакцию. Застаиваясь, жидкость утрачивает свои антибактериальные качества, что вызывает размножение опасных организмов.
Взрослый гнойный дакриоцистит способен развиться как следствие острых респираторных вирусных заболеваний, хронических форм ринита, травм носа, аденоидов. Часто патология формируется на фоне сахарного диабета, ослабленного иммунитета. Располагающим фактором способна послужить вредная для глаз профессиональная деятельность.
Воспаление слезной железы, вызванное эндогенной инфекцией, называется дакриоаденитом. Инфицирование гриппом, брюшным тифом, скарлатиной, гонореей, паротитом может спровоцировать развитие данной патологии.
Предлагаем ознакомиться: ПЦР на гепатит С — качественный анализ
Заболевание может иметь острое и хроническое течение. Острая форма дакриоаденита проявляется на фоне свинки, осложненного гриппа или кишечной инфекции. Внедрение патогенных микроорганизмов в слезную железу происходит через кровь, наблюдается увеличение регионарных лимфатических узлов.
Воспаление может быть как одно-, так и двусторонним. Острому течению заболевания чаще подвергаются дети. Затяжное протекание патологии может осложняться абсцессом, флегмоной. Распространяясь, воспалительный процесс способен поражать соседствующие органы и провоцировать развитие тромбоза синуса или менингита.
Симптоматика острого дакриоаденита:
- припухает и краснеет верхнее веко, его наружная часть;
- присутствует повышенная температура тела;
- область железы болезненна.
Для подтверждения диагноза проводятся лабораторные исследования. Назначается тест Ширмера, определяющий степень поражения слезной железы и уровень продуцирования жидкости. Кроме этого, могут применяться гистологическое и ультразвуковое обследования железы. Необходимо дифференцировать дакриоаденит от ячменя, флегмоны и других новообразованй.
Острый дакриоаденит лечится строго в стационаре. Терапия назначается в зависимости от формы воспаления. Применяют антибиотики широкого спектра. Выраженный болевой синдром устраняют соответствующими препаратами.
Большую помощь окажет местная терапия, включающая в себя промывание больного глаза антисептическими растворами, обработка антибактериальными мазями. Острый дакриоаденит можно эффективно лечить физиопроцедурами:
УВЧ-терапией, магнитотерапией, УФО. Процедуры проводятся после снятия острого воспаления. В случае образования абсцесса производится вскрытие хирургическим путем. Пациенту прописывают антибиотики и средства, способствующие регенерации ткани.
Хроническая форма патологии может вызываться заболеваниями кроветворной системы. А также быть следствием неадекватного лечения острого дакриоаденита. Патология зачастую развивается на фоне активного туберкулеза, сифилиса, саркоидоза, реактивного артрита.
В некоторых случаях хроническое течение патологии формируется из-за болезни Микулича. В этом случае в воспалительный процесс включается слюнная, подчелюстная и околоушная железы. Патология вызывает медленное двустороннее увеличение слезной и слюнной желез.
Туберкулезный дакриоаденит получает свое развитие вследствие инфицирования гематогенным путем. Клинические проявления выражены в виде болезненной припухлости в области железы. Отмечаются увеличенные шейные лимфатические узлы и бронхиальные железы. Требуется проведение интенсивной терапии совместно с фтизиатром.
Симптоматика хронической формы заболевания включает образование уплотнения в зоне слезной железы. Выворачивая верхнее веко, можно обнаружить ее увеличенную пальпебральную часть. Признаки ярко выраженного воспаления отсутствуют.
Предлагаем ознакомиться: Тонзиллит – воспаление миндалин у собаки
Для устранения хронического дакриоаденита необходимо купировать основное инфекционное заболевание, которое вызвало развитие патологии. Местное лечение предполагает УВЧ-терапию и проведение различных тепловых процедур.
Причины возникновения дакриоцистита
Важную роль в патогенезе врожденного дакриоцистита играет нарушение проходимости носослезного канала, в частности — клапана Гаснера, расположенного при выходе канала в носовую полость. В норме до рождения он закрыт пленкой из эмбриональной ткани, которая рассасывается в первые месяцы после рождения. Однако тот факт, что случаи заболевания встречаются намного реже случаев нарушения проходимости, заставляет предполагать существование иных факторов в развитии патологии. К ним можно отнести неонатальную инфекцию.
При приобретенном дакриоцистите также часто присутствует обструкция в нижней части носослезных путей.
При остром дакриоцистите у детей и взрослых высеваются как аэробные, так и анаэробные микроорганизмы. Наиболее часто в детском возрасте выявляются золотистый стафилококк, гемофильная палочка, бета-гемолитический стрептококк, микобактерии и пневмококки.
Метициллин-резистентный золотистый стафилококк чаще высевается у пациентов с острым дакриоциститом, чем с хроническим. Свой вклад в развитие дакриоцистита у взрослых вносят такие инфекции, как туберкулез, сифилис, трахома, эпидермальный стафилококк (чаще всего), синегнойная палочка, кишечная палочка, Propionibacterium acne, вирус Эпштейн-Барра, кандидоз, аспергиллез. У 50% пациентов, перенесших хирургическое вмешательство по поводу дакриоцистита, высевали те или иные культуры микроорганизмов. Из них чистые (один инфекционный агент) были у 71%, у остальных – смешанные.
Свое влияние также оказывают структурные аномалии средней зоны лица и такая ЛОР-патология, как гипертрофия нижней носовой раковины, искривление носовой перегородки, полипы носа, аллергический, гипертрофический и вазомоторный риниты, синуситы (гайморит, этмоидит), травматические повреждения, опухоли носа и решетчатых пазух.
Дакриоциститы наблюдаются при ECC-синдроме (эктродактилия, эктодермальная дисплазия, расщепление губы-неба).
Одной из наиболее распространенных причин дакриоцистита является этмоидит. Очень тонкая стенка между решетчатыми пазухами и слезным мешком способствует распространению инфекции.
Инфекционный процесс, локализующийся в глазу, реже является причиной дакриоцистита, чем процесс в области носа.
Симптомы заболевания
Проявляются на 8-й – 10-й день после рождения. В подавляющем большинстве случаев поражается один глаз, который начинает постоянно слезиться.
Через некоторое время в углу глаза возникает выпячивание небольшого размера, при нажатии на которое появляются сначала прозрачные, а затем гнойные выделения из слезной точки. Далее уже можно наблюдать типичную картину воспалительного процесса с покраснением, отеком, болезненностью.
Возможные осложнения
Как и большинство заболеваний, дакриоцистит при неправильном лечении или его отсутствии может переходить в хроническую форму. Кроме того, не исключены такие последствия заболевания как:
- флегмона века – воспалительный процесс тканей века;
- флегмона орбиты и абсцесс, причиной которых является скопление гноя в слезном мешке и проникновение инфекции в прилегающие ткани;
- флегмона слезного мешка – воспалительный процесс гнойного характера слезного мешка;
- киста слезного протока (дакриоцистоцеле). Внешне выглядит как возвышение во внутреннем углу глаза;
- гнойное воспаление глаза в целом (панофтальмит), приводящее к слепоте;
- сепсис;
- менингит.
Причины
У новорожденных носослезные канальца очень узкие, слезоотведение нарушается из-за врожденной недоразвитости слезных путей, нерассосавшейся в срок желатинозной пробки. Дакриоцистит новорожденных считается самым благоприятным с точки зрения прогнозов, поскольку он зачастую проходит самостоятельно, без серьезных терапевтических мер.
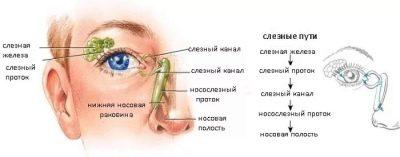
У детей более старшего возраста риск развития непроходимости и частичной непроходимости носослезного канала увеличивается в период заболеваемости ОРВИ или гриппом, а также другими респираторными недугами, при которых возникают отеки тканей в носоглотке.

Непроходимость слезных путей может появиться как следствие хронического или затяжного насморка, при аденоидите, при аллергическом насморке, а также при бактериальной инфекции.
Механизм развития болезни примерно одинаковый (вне зависимости от первоначальной причины): сначала из-за отечности нарушается проходимость слезного канальца, потом в нем и слезном мешке скапливаются слезы. Защитные свойства из-за отсутствия циркуляции теряются довольно быстро.
Дальше все зависит от того, какой болезнетворный микроорганизм обоснуется в этой благоприятной для развития среде. Это может быть и вирусный агент, и бактериальная флора, и паразиты, и даже хламидия.

В ответ на застой жидкости слезный мешок начинает растягиваться, увеличиваться в размерах, так формируется абсцесс или флегмона.
Лечение
Лечение дакриоцистита проводится в зависимости от формы болезни. При острой форме:
- Назначаются лекарства цефуроксим, фузидиевая кислота, доксициклин, хлорамфениколь, тетрациклин, офлоксацин, антибиотики, левофлоксацин.
- Прибегают к местной терапии: УВЧ и соллюкс-лампы.
- Проводится пластика и образование нового канала после стихания воспаления.
Как лечить более тяжелую форму дакриоцистита? Хроническая форма нуждается в хирургическом вмешательстве:
- Проводится пластика и образование нового канала.
- Расширяется канал.
- Иногда удаляется слезной мешок.
Лечение новорожденных:
- Массаж с выдавливанием содержимого носослезного канала, что может прорвать мембрану и восстановить отток.
- Зондирование.
- Промывание альбуцидом и колларголом.
- Проведение оперативного лечения по достижению 3 месяцев.
В домашних условиях лечение лучше не проводить, чтобы не допустить распространения инфекции и не привести к осложнениям. Меню блюд при этом должно содержать пищу, полную витаминов.
Лечение
Тактика лечения дакриоцистита зависит от клинических проявлений. Одновременно следует проводить лечение сопутствующей инфекции кожных покровов или иной патологии, которая могла способствовать возникновению заболевания.
Острый дакриоцистит с флегмоной орбиты требует госпитализации. Обязательно немедленное назначение эмпирической антибактериальной терапии. Предварительно берутся кровь и отделяемое из слезного мешка на посев. Также необходимо проведение хирургического дренирования гнойных полостей, в частности, при угрозе перфорации рекомендуется провести вскрытие слезного мешка.
Пациенты с хроническим дакриоциститом, вызванным частичной или периодической обструкцией слезного протока, могут испытывать облегчение от местного лечения стероидами. Данные препараты помогают также в случае, если причиной заболевания является аллергический ринит или легкое воспаление слизистой носослезного канала.
Хронический врожденный дакриоцистит может разрешиться с помощью массажа слезного мешка, теплых компрессов, местных и/или пероральных антибиотиков
Важно правильное проведение массажа. Указательный палец располагают в точке, где сходятся верхний и нижний канальцы перед впадением в слезный мешок
Таким образом блокируется обратный отток слезы. Движения пальца должны осуществляться сверху вниз, чтобы создаваемое гидростатическое давление было направлено в сторону препятствия оттоку. Рекомендуется проводить процедуру 4-6 раз в день в течение 10 минут.
При безуспешности консервативного лечения проводят зондирование носослезных каналов. В 90% случаев после этого наступает выздоровление, при повторном – в 6% случаев. Необходимо отметить, что в 95% случаев к первому году жизни происходит самопроизвольное восстановление проходимости каналов, в связи с чем проведение вмешательства в более ранние сроки должно быть строго обосновано.
Отсутствие эффекта от зондирования обуславливает необходимость выполнения дакриоцисториностомии (создание альтернативного оттока из слезного мешка в полость носа). Успешность хирургического лечения составляет около 95%. При остром воспалении рекомендовано вначале подавить инфекционный процесс с помощью антибиотиков. Наружную дакриоцисториностомию предпочтительно проводить спустя несколько дней после начала антибактериальной терапии. Некоторые хирурги предпочитают использовать эндоназальный доступ в этой операции с применением лазера или без него.
В некоторых случаях в лечении дакриоцистита помогают пластика нижней носовой раковины, подслизистая резекция ее и/или зондирование слезных путей.
В последние несколько лет приобрела популярность баллонная дакриопластика. Однако она менее эффективна в долгосрочном периоде (40,8% при полной окклюзии и 68% при частичной), чем прежние методики. Метод может использоваться при ограниченных очаговых стенозах или окклюзиях, противопоказан при остром процессе, дакриоцистолитиазе, посттравматической окклюзии слезных протоков.
Диагностика
В типичных случаях распознать дакриоцистит можно уже по внешним признакам, типичным жалобам самого пациента совместно с учетом данных осмотра врачом с прощупыванием угла глаза и проекции канала со слезным мешком. Врач основывается на выявлении слезотечения и отечности угла глаза, жалоб на боль при прощупывании пораженной зоны и появление на фоне давления из слезных точек прозрачного или мутного отделяемого.
Чтобы оценить проходимость слезного канала при подозрениях на дакриоцистит, врач применяет специфическую пробу (Веста или цветная). В носовой ход со стороны пораженной зоны ставят ватный тампон, параллельно с ним в глаз капается протарголовый раствор. Спустя 2-е минуты оценивается окрашивание тампона из носа. Если канал проходим, на тампоне будут следы. Если следы появились спустя 5-10 минут, тогда проходимость канала под сомнением, если же их нет более 10-ти минут, данную пробу расценивают как отрицательную. Это полная непроходимость носо-слезного канала.
Когда надо уточнить уровень и степень протяженности поражения канала, врач проводит зондирование канала. Также показано проведение еще и пассивной пробы, которая подтверждает нарушение проходимости канала. Попытка промывания мешка с каналом не ведет к оттоку раствора в нос, он струями выводится из слезных точек.
Дополнительно в рамках офтальмологического обследования для уточнения диагноза используются:
- Биомикроскопия глаз;
- Применение флюоресцентной пробы с инстилляцией растворов;
- Использование контрастной рентгенографии всех отводящих слезу путей (дакриоцистография). При ней используется раствор йодолипола, который дает четкое представление о строении всех отводящих путей, области их сужения или закупорки.
- Посевы содержимого мешка с выделением микробов, а также тесты на чувствительность бактерий к антибиотикам.
Для дифференциальной диагностики или уточнения варианта патологии, выявления сочетанных проблем со здоровьем пациента осматривает ЛОР-врач, обязательно нужно выполнить риноскопию (осмотр носа). При необходимости, консультируют также челюстно-лицевой хирург или же врач-стоматолог, невролог или травматолог.
Обратите внимание
Важно отличать признаки дакриоцистита от каналикулита или конъюнктивита, а также рожистого воспаления тканей лица
Симптомы и признаки
У дакриоцистита симптомы довольно специфичны, и перепутать их с признаками других глазных заболеваний довольно сложно. Обычно у детей заболевание носит односторонний характер – заболевает только один глаз. Лишь в 3% случаев дакриоцистит бывает двусторонним.
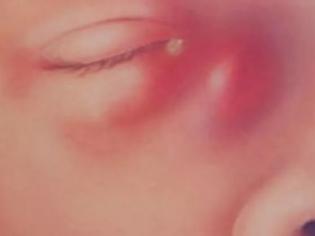

Хроническая форма недуга проявляется повышенным слезотечением, а также некоторой визуальной припухлостью слезного мешка. Если легко надавить на эту припухлость, может начать выделяться мутноватая или гнойная жидкость.
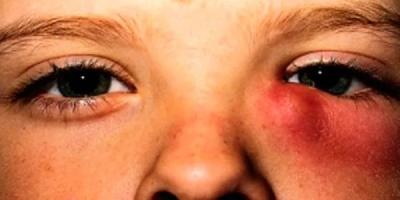
В острой форме дакриоцистит проявляется более ярко. Краснеет и отекает веко, область увеличенного и воспаленного слезного мешка (во внутреннем уголке глаза) становится болезненной на ощупь. Отек может быть таким обширным, что охватит и верхнее, и нижнее веко, и ребенок не сможет открыть глаз.

Определить истинный очаг воспаления в некоторых случаях достаточно сложно, поскольку четких границ он не имеет, может «разливаться» и на орбиту глаза, и на щеку, и на часть носа. Ребенок жалуется на плохое самочувствие, может подняться температура, начаться озноб, вероятны признаки лихорадки и интоксикации.

Такое состояние обычно длится несколько дней, после чего кожа в районе слезного мешка начинает менять цвет, она желтеет и становится более мягкой. Так начинает формироваться абсцесс. В большинстве случаев он вскрывается самостоятельно, но тут кроется новая опасность — гной может распространиться на клетчатку и вызвать флегмону.
У новорожденных детей дакриоцистит протекает менее выраженно. При нем не повышается температура, обычно не формируется абсцесс. Родители могут замечать, что у малыша «закисает» глазик.
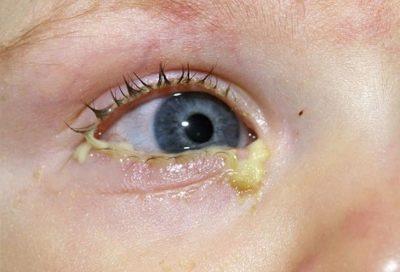
Особенно это заметно утром, после продолжительного ночного сна. Глазки младенца слезятся, становятся мутноватыми. При легком нажатии на слезный мешочек может выделиться незначительное количество мутного секрета, иногда — гноя.
Патологии слезного канала у младенцев
Достаточно часто после рождения у грудничков могут появляться выделения из глаз. Нередко бывают случаи, когда выделения являются гнойными. Такая проблема может свидетельствовать о дакриоцистите. Проблема чаще всего связана с желеобразной пробкой, которая находится в протоке. Она необходима плоду, чтобы обеспечить защиту слезно-носового потока от попадания околоплодных вод.
При громком плаче в первые минуты жизни эта пробка должна лопнуть. Если этого не происходит тогда в дальнейшем слезы начинают накапливаться и происходит развитие инфекции. К основным симптомам, которые будут сигнализировать о непроходимости слезного канала можно отнести:
- Выделения, которые возникают при надавливании на слезный мешок.
- Наличие слезки в одном из уголков глаза.
- Покраснение и припухлость век.
- Беспричинное слезотечение.
Как видите, слезный канал у младенцев является подвергается возникновению различных проблем в первые дни жизни. Избавиться от возникших проблем можно с помощью закапывания различных препаратов. В некоторых случаях помогают массажи. Мы уже писали статью о том, как делать массаж слезного канала новорожденным.
Дакриоцистит глаза – что это такое?
Указанная патология представляет собой непроходимость носослезного канала и воспаление мешочка, в котором скапливается жидкость. Это пограничное состояние между врожденной аномалией строения тела и приобретенным дефектом. Дакриоцистит у новорожденных может возникать по следующим причинам:
- задержка открытия костной области носослезного протока;
- желатинозная пробка, состоящая из омертвевших эмбриональных клеток и слизи;
- складки или дивертикулы в слезном мешке;
- изменения в строении носа;
- закрытие отверстия носослезного протока рудиментарной пленкой;
- анатомические отклонения;
- кисты;
- инфекционные поражения;
- дивертикулы;
- агенезии носослезного протока;
- родовые травмы и другие.
Чем опасен дакриоцистит?
Рассматриваемая болезнь характеризуется закупоркой носослезных протоков и застоем жидкости в них. В отсутствие адекватной и своевременной терапии дакриоцистит у грудничка может привести к сильному бактериальному воспалению на фоне присоединения патогенной микрофлоры. Без нормального оттока инфицированного содержимого слезного мешочка образуется флегмона.
Общее состояние малыша начинает резко ухудшаться, наблюдается повышение температуры тела, присутствуют явные признаки острой интоксикации. Если продолжать игнорировать дакриоцистит, осложнения будут прогрессировать и может развиться гидропс, водянка или абсцесс (ограниченная гнойная полость в мягких тканях). Это крайне опасное явление, требующее немедленной госпитализации новорожденного.
Проходит ли дакриоцистит самостоятельно?
Когда причина описываемого заболевания кроется в закупорке носослезных протоков желатинозной пробкой, есть вероятность произвольной нормализации оттока жидкости. В таких ситуациях дакриоцистит глаза постепенно стихает к 3-4 неделе жизни малыша. В остальных случаях патология не излечивается самостоятельно, необходимо сразу обратиться к офтальмологу и приступать к комплексной терапии.
Симптомы дакриоцистита
Симптоматика заболевания выражается в обильной неконтролируемой слезоточивости, выделения желтой эпителиальной ткани из слезных точек, сильно заметным отеком слезного мешка. Распространение воспаления чревато резкой, еще большей опухолью глаза, и неприятной болезненностью в области внутренних уголков глазной щели. Недуг, зачастую, способен вызвать флегмону, разлитое гнойное воспаление соединительной ткани.
При хроническом дакриоцистите к привычной симптоматике добавляется:
- Обильный приток крови к видимой части поверхности глаза;
- Гиперемия конъюнктивы;
- Поражение полулунной складки;
- Кожа вокруг глаз изнашивается, обретая синеватую тональность.
На фото изображены глаза ребенка при дакриоцистите.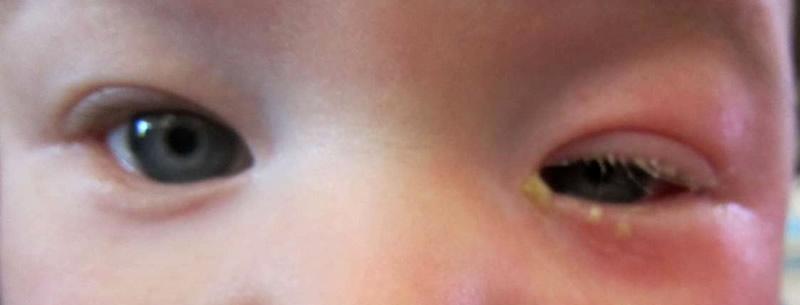
Симптомами острого проявления дакриоцистита считается покраснение глазных яблок, высокая чувствительность, полное или частичное смыкание глазной щели. Возможно общее ухудшение состояния организма, например, головная боль, повышенная температура тела, лихорадка. На этом этапе высок риск образования абсцесса, сопровождающийся желтением и смягчением тканей слезного мешка. Абсцесс представляет опасность, так как он может внезапно лопнуть, образовывая внутренний или внешний свищ.
Проявление флегмоны характеризует сильным оттеком и болью в пораженных уголках глаз. Протекание болезни у грудничков часто сопровождается развитием флегмоны и оттеком глаз, слизисто-гнойными выделениями.
Другие осложнения
- Воспаление ресничного двухстороннего ободка, называемого блефаритом. Симптоматика проявляется в покраснении глаз, отечности век, раздражении, выпадении волосяного покрова. Появляется чувствительность к яркому свету;
- Поражение слизистой оболочки глаза, известного как конъюнктивит. Симптоматика также проявляется в покраснении глаз, отечности век, раздражении, жжении, чрезмерной слезоточивости;
- Кератит, заболевание роговицы глаз, а именно появление гнойных язв. Крайне опасен, приводящих к бельму на глазу.