Причины внутриутробной инфекции у новорожденных, при беременности, симптомы, лечение, последствия
Содержание:
Виды внутриутробных инфекций
Какие инфекции опасны при беременности? Самыми серьезными являются:
- герпетическая инфекция;
- токсоплазмоз;
- ВИЧ;
- парвовирус В19;
- краснуха;
- ветрянка;
- гепатит В;
- листериоз;
- сифилис.
Рассмотрим самые распространенные и опасные инфекции детальнее.
Вирус простого герпеса (ВПГ)
ВПГ может привести к врожденной герпетической инфекции. Даст о себе знать которая уже на первом месяце жизни. Болеют малыши, мамы которых инфицировались первоначально именно во время вынашивания. Риски уменьшаются, если женщина заболела намного раньше. Заразиться малыш может как через плаценту, так и во время родов.
Данная инфекция приводит к:
- замершей беременности;
- выкидышу;
- желтухе;
- пневмонии;
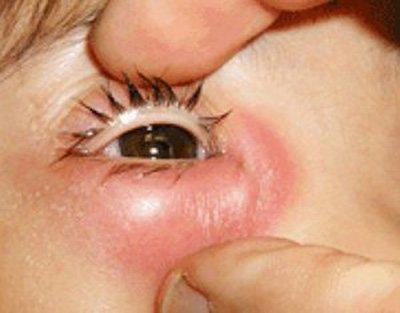
- воспалению глаз;
- высыпаниям;
- поражениям мозговых оболочек, ЦНС и др.
Ребенок может погибнуть и после рождения через 5-7 дней. Может развиться тяжелой степени менингит или энцефалит. Часто дети становятся инвалидами на всю жизнь. Отсюда же дети с ДЦП, олигофренией и пр.
Краснуха
Еще один коварный вирус, из-за которого дети рождаются с серьезными аномалиями. Если женщина заразилась краснухой в первые 4 месяца, то 85% из 100%, что болезнь повлияет на плод. Ребенок может родиться с заболеванием в виде:
- порока сердца;
- катаракты;
- воспаления мозга;
- микроцефалии;
- воспаления легких.
Нередко имеет место глухота и проблемы с кожей.
Иногда беременность срывается.
Парвовирус В19
Инфекционная эритема особо опасна с 12-ой по 28-ую неделю. Малыш может умереть внутриутробно, о чем уже будет понятно позже. Иногда происходит просто выкидыш.
Если ребенок выживет, то у него может наблюдаться:
- малокровие;
- отечность;
- воспаление мозговых оболочек;
- поражение сердечной мышцы;
- желтуха.
При наличии повышенной температуры, высыпаний и болезненности в суставах, стоит обратиться в больницу, так как это может говорить о парвовирусной инфекции.
Ветряная оспа
К порокам приводит инфицирование женщины в первом триместре. Может иметь место недоразвитие мозга и глаз, воспаление легких, деформация рук и ног. Если женщина заболела перед родоразрешением, ребенок цепляет инфекцию и тяжело ее переносит. Часто умирает в первые дни жизни.
Гепатит В
Передается обычно половым путем, к малышу попадает через плацентарный барьер, не зависимо от срока.
Если это произошло, то ребенок может пострадать от:
- гепатита;
- рака печени;
- гипоксии.
Малыши рождаются недоношенными, могут стать носителями гепатита В. Часто диагностируют торможение в развитии. В крайних случаях малыш умирает внутриутробно. В начале срока происходят выкидыши.
Вирус иммунодефицита человека (ВИЧ)
ВИЧ передается малышам внутриутробно или при родах. Дети с иммунодефицитом редко доживают до 3-летнего возраста. Их организм атакуют оппортунистические инфекции.
Шанс выжить таким детям все же есть. Для этого показано постоянное лечение, как матери во время беременности, так и ребенка после рождения и в дальнейшей жизни.
Листериоз
Возбудитель этой инфекции способен проникнуть к плоду через плаценту. В женский организм попадает после употребления плохого сыра, мяса или овощей. Иногда появляется тошнота, понос, слабость и повышенная температура. Бывает течение бессимптомно.
У детей потом обнаруживается:
- воспаление головного мозга;
- сепсисы;
- апатия;
- нарушения целостности кожных покровов с гнойным содержимым.
Не исключен выкидыш и мертворождение.
Сифилис
Всегда сифилис передается ребенку, если его не начать лечить сразу же. У выживших 3 детей из 10 будет присутствовать врожденное заболевание.
Симптомы возникают сразу после заражения — это шанкр, увеличение лимфатических узлов, повышенная температура. Спустя время все уходит и наступает скрытый период
Важно выявить патологию на первых порах, ведь после ярких симптомов нет. Но опасность для малыша остается
Кроме приобретенного сифилиса ребенок может иметь:
- желтуху;
- проблемы со слухом;
- торможение в развитии;
- нарушения целостности кожных покровов;
- высыпания, папилломы;
- проблемы с глазами, зубами, конечностями.
Родоразрешение может начаться раньше времени, иногда ребенок появляется на свет мертвым.
Токсоплазмоз
Переносчики инфекции — животные. Если беременная ухаживает за котом (меняет ему туалет), то она в зоне риска. Это стоит исключить в таком периоде. Также нелишним будет отказаться от плохо прожаренного мяса, шашлыка и овощей, ведь в этих продуктах могут быть возбудители инфекции.
Стоит отметить. Что именно первичное заражение во время беременности грозит внутриутробным инфицированием. Если это произошло ранее, то опасность сводится на нет.
Если паразит проник через плацентарный барьер к плоду, то ему могут грозить:
- менингит;
- энцефалит;
- проблемы с печенью;
- заболевания глаз;
- микроцефалия;
- торможение в развитии
Лечение внутриутробной инфекции при беременности
При ВУИ беременной показана комплексная антибиотическая терапия. При своевременном лечении удаётся полностью предотвратить возможный вред заболевания, в том числе и избежать патологий у малыша.
Однако комплексного терапевтического решения при борьбе с данной патологией не существует, так как её причиной может стать абсолютно любой штамм патогенного микроорганизма. Поэтому лечение в каждом отдельном случае является индивидуальным.
Наиболее часто для борьбы с грибково-паразитарными или бактериальными инвазиями как основное средство используют пенициллиновые препараты (Ампициллин, Эритромицин, Гентамицин и т.д.). Они способны инактивировать инфекцию быстро, избегая негативного влияния на развивающегося ребёнка.  При вирусном заражении беременным показаны препараты ацикловирового ряда (Ацикловир, Валацикловир и т.д.). В качестве дополнительных препаратов будущим матерям вводят общеукрепляющие комплексы (Солютаб, Амосин и т.д.) и иммуномодуляторы (Изопринозин, Дибазол и т.д.), направленные на восстановление защитных сил организма.
При вирусном заражении беременным показаны препараты ацикловирового ряда (Ацикловир, Валацикловир и т.д.). В качестве дополнительных препаратов будущим матерям вводят общеукрепляющие комплексы (Солютаб, Амосин и т.д.) и иммуномодуляторы (Изопринозин, Дибазол и т.д.), направленные на восстановление защитных сил организма.
Также в комплексной терапии предусмотрены и симптоматические средства для борьбы с внешними проявлениями заболеваний.
Но, даже в случае эффективной победы над заболеванием борьба с инфекцией на этом не заканчивается. После успешных родов на протяжении последующих 5–6 лет ребёнок требует обязательного регулярного обследования и возможной коррекции состояния здоровья.
ВУИ для плода не проходит бесследно, токсины патогенных микроорганизмов могут вызывать необратимые изменения в органах и тканях, которые в дальнейшем могут провоцировать заболевания органов слуха, зрения и нервной системы.
Методы диагностики
Не существует никаких отличительных симптомов, позволяющих определить ВУИ без специальных исследований. Беременная женщина страдания плода не ощущает. Течение гестации не меняется, общее состояние будущей мамы не нарушается. Есть лишь некоторые косвенные признаки, позволяющие заподозрить инфицирование плода:
- Повышение тонуса матки. Матка пытается избавиться от зараженного плода, что может привести к выкидышу или преждевременным родам. Гипертонус миометрия ощущается как тянущие боли внизу живота и пояснице.
- Патологические вагинальные выделения говорят о наличии инфекции в половых путях, которая теоретически может попасть к плоду. Аномальными считаются выделения густые или слишком обильные, мутные, желтые и желто-зеленые, белые и сероватые с резким запахом. Сопровождаются зудом, жжением, болью во время интимной близости.
- Повышение температуры тела встречается при различных инфекционных заболеваниях, которые могут привести к заражению плода.
Для выявления ВУИ проводится обследование:
Лабораторные методы
В акушерской практике применяется:
- обзорный мазок на флору. Берется из влагалища, шейки матки и уретры;
- бактериологический посев из цервикального канала;
- полимеразная цепная реакция (ПЦР);
- иммунологические методы: ИФА и др.
Первые три метода позволяют выявить возбудителя, определить его тип и оценить чувствительность к лекарственным средствам. ИФА дает возможность обнаружить антитела к определенным микроорганизмам и оценить реакцию иммунной системы.
Инструментальная неинвазивная диагностика
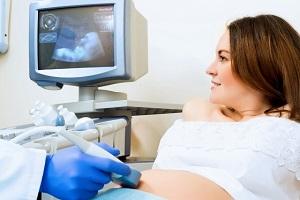
УЗИ – безопасный и достаточно эффективный метод, позволяющий заподозрить ВУИ. Оценка данных ультразвукового исследования проводится с учетом срока беременности.
В I триместре в пользу ВУИ говорят только косвенные факторы:
- повышение тонуса матки;
- признаки отслойки хориона;
- деформация плодного яйца;
- увеличение желточного мешка;
- недоразвитие хориона;
- несоответствие размеров эмбриона величине плодного яйца и др.
Во II и III триместрах о ВУИ говорит:
- изменение толщины плаценты;
- выявление взвеси в околоплодных водах;
- многоводие или маловодие;
- участки некроза головного мозга плода;
- выявление кальцинатов в печени и селезенке;
- водянка – скопление жидкости в мягких тканях;
- гипоксия плода;
- задержка развития плода.
Инструментальная инвазивная диагностика
Для выявления патологии применяются:
- биопсия хориона – забор материала для гистологического исследования;
- амниоцентез – оценка околоплодных вод;
- кордоцентез – забор пуповинной крови.
Внутриутробное инфицирование определяется при выделении возбудителя болезни или обнаружении антител YgM и YgG в пуповинной крови плода.
После рождения ребенка проводится гистологическое исследование плаценты. По определенным признакам можно подтвердить или опровергнуть внутриутробное инфицирование.
Диагностика
Подтверждают диагноз ЦМВ-инфекции лабораторные анализы. Исследуют в основном кровь, реже мочу и слюну. Обнаруживаемые в крови специфические антитела не являются достоверным подтверждением заболевания. Часть из них новорожденный получает от матери. Диагностическое значение имеет увеличение IgM при двукратном исследовании.
При обнаружении специфических иммуноглобулинов определяют их авидность. Этот показатель говорит о давности их образования. Чем выше авидность, тем больше срок инфицирования. Низкая авидность говорит о недавнем заражении. Авидность определяется в процентах. Низкой она считается до 30%, высокой — более 60%. Промежуток 30-60% — пограничное значение, рекомендуется пересдать кровь еще раз.
Более точный метод диагностики — выявление ДНК вируса с помощью полимеразной цепной реакции. Диагностическое значение имеет обнаружение вируса в моче и крови ребенка. Если ДНК возбудителя обнаруживается в крови беременной женщины — это фактор высокого риска заражения плода.
Чтобы обнаружить цитомегаловирус при беременности, женщину обследуют по алгоритму:
- кровь на ДНК цитомегаловируса;
- моча;
- кровь на специфические иммуноглобулины;
- пуповинная кровь на ДНК вируса по показаниям.
Обследование проводят дважды за всю беременность. Более частое обследование рекомендуют ранее выявленным носителям ЦМВ-инфекции для исключения реактивации. Также дополнительное исследование проводят при наличии клинических проявлений инфекции.
Возможно провести внутриутробное обследование плода. Для этого берут околоплодные воды или пуповинную кровь. О заражении говорят, если обнаружены IgM или ДНК вируса. Выявить пороки, связанные с инфицированием, помогают ультразвуковое исследование, кардиотокография, допплерометрия.

Для подтверждения диагноза ЦМВИ берут анализ крови на антитела и ДНК возбудителя
Чем опасны инфекции для беременных и плода?
Инфекционные процессы в половых путях наиболее опасны в первом триместре гестации, когда у малыша происходит формирование жизненно важных органов и систем. Инфекции приводят к нарушениям в развитии плода, негативно действуют на состояние плаценты и хориона, что нередко заканчивается его гибелью.
На поздних этапах вынашивания ребенка такие заболевания уже не так опасны для будущей матери и малыша, так как процесс закладки органов завершен. В последнем триместре гестации половые инфекции могут поражать отдельные системы плода, приводить к дефициту массы тела или появлению на свет раньше положенного срока.
Последствия внутриутробного инфицирования
 Внутриутробная инфекция у новорожденных детей — тяжелая медицинская патология. В некоторых случаях она может быть смертельной или приводить к инвалидизации ребенка. Чаще всего виновниками становятся вирусы. Распространенные причины внутриутробных инфекций у новорожденных — это краснуха, токсоплазмоз, парвовирус и пр.
Внутриутробная инфекция у новорожденных детей — тяжелая медицинская патология. В некоторых случаях она может быть смертельной или приводить к инвалидизации ребенка. Чаще всего виновниками становятся вирусы. Распространенные причины внутриутробных инфекций у новорожденных — это краснуха, токсоплазмоз, парвовирус и пр.
При этом наиболее опасной является ситуация, когда заражение матери каким-либо вирусом происходит после зачатия, либо незадолго до него. Некоторые инфекции протекают с незаметной симптоматикой, а потому необходимо при планировании ребенка, до наступления беременности сдать ряд анализов. Среди них те, которые показывают содержание в крови антител М и G. По составу этих антител, если они обнаружатся, а также их количеству, врач сможет сделать вывод о том, первичная это инфекция у женщины или ее рецидив. И по этим данным просчитать риски для будущего ребенка, который пока еще не зачат. Иногда требуется лечение или просто немного выждать перед зачатием, чтобы малыш родился здоровым.
Так, когда герпес при беременности возникает впервые в жизни, то это практически всегда дает осложнения для ребенка. И чем при меньшем сроке произойдет его заражение — тем хуже прогноз. Так, в первом триместре у эмбриона возникают многочисленные пороки развития. Нередко вследствие этого организм «избавляется» от нежизнеспособного плода, и происходит самопроизвольный выкидыш. Рецидив генитального герпеса редко приводит к заражению ребенка через плаценту, через кровь, чаще это происходит контактным путем во время естественных родов. Тогда последствия внутриутробной инфекции у новорожденных проявляются типичной этому заболеванию сыпью, поражением слизистых оболочек, сильной лихорадкой, неврологическими нарушениями, дыхательной недостаточностью, заболеваниями глаз и пр.
В первом случае внутриутробное инфицирование плода, точнее, его косвенные признаки, могут быть выявлены на УЗИ, это низкий вес, преждевременное созревание плаценты, многоводие или маловодие, амниотические тяжи, низкая двигательная активность и др. Если же заражение происходит во время родов, симптомы заболевания проявляются в первые дни после рождения. Ребенок рождается на первый взгляд здоровым. Симптомы внутриутробной инфекции у новорожденного ребенка отсутствуют. Но вскоре появляется вялость, нарушения дыхания и рефлексов, неврологические проблемы, плохой аппетит и сон, срыгивания. Многое из перечисленного может заметить сама мать, более специфические признаки — неонатолог, который ежедневно осматривает детей в роддоме.
Цитомегаловирус при беременности тоже опасен. Но у многих новорожденных, заразившихся им до рождения, он протекает бессимптомно. Только у 20% детей есть яркие клинические проявления.
Лечение внутриутробных инфекций у новорожденных зависит от типа возбудителя (болезнетворного микроорганизма) и симптоматики. Это могут быть антибиотики (антибактериальные средства), препараты для поддержания иммунной системы, противовирусные и общеукрепляющие. Плюс к этому проводится симптоматическая терапия, призванная сразу же улучшить самочувствие ребенка, поддерживать его жизнь.
Тактика ведения беременности при выявлении ВУИ
В I триместре показано:
- обследование женщины на возможных возбудителей инфекции;
- обследование партнера на инфекции, передающиеся половым путем.
После выявления возбудителя решается вопрос о сохранении беременности. Прерывание рекомендуется при обнаружении краснухи, токсоплазмоза и при первичном инфицировании вирусом герпеса и ЦМВ. В остальных ситуациях возможно сохранение беременности.
Лечение выявленной инфекции в I триместре обычно не проводится. Исключение составляют заболевания, для которых разработаны безопасные препараты:
- кандидозная инфекция;
- бактериальный вагиноз;
- вирус простого герпеса (при реактивации инфекции);
- трихомониаз.
Во II и III триместре рекомендовано лечение тех инфекций, терапия которых на ранних сроках невозможна. Обязательно проводится восстановление микрофлоры влагалища.
Контрольное ультразвуковое исследование и оценка состояния плода выполняются в скрининговые сроки:
- 12-14 недель;
- 18-21 неделя;
- 32-34 недели.
При выявлении пороков развития, несовместимых с жизнью, показано прерывание беременности (на сроке до 22 недель). При сохранении плода проводится терапия, направленная на улучшение плацентарного кровотока и снижение тонуса матки.
Роды при выявленной внутриутробной инфекции могут идти через естественные родовые пути. Рекомендуется избегать любых акушерских операций и вмешательств, повреждающих кожу плода. Кесарево сечение показано при ухудшении состояния ребенка, а также при некоторых формах герпетической и ВИЧ-инфекции.
Профилактика
Меры предосторожности стоит соблюдать уже на этапе планирования ребенка. Рекомендуется:
- отказ от случайных половых связей;
- своевременное лечение заболеваний репродуктивных органов;
- поддержание иммунитета;
- обследование на ключевые инфекции до зачатия ребенка;
- вакцинация от опасных заболеваний (краснуха, гепатит B, грипп);
- отказ от проведения абортов.
Во время беременности всем женщинам рекомендуется пройти полное обследование на возможные внутриутробные инфекции и не пропускать сроки скрининговых УЗИ. Такой подход позволяет вовремя выявить патологию и снизить риск осложнений.
Екатерина Сибилева
Меня зовут Екатерина, и я врач акушер-гинеколог. Я умею не только лечить людей, но и писать об этом. Образование: ЮУГМУ, педиатрический факультет, специализация на кафедре акушерства и гинекологии.
- Дизентерия при беременности
- Краснуха при беременности
- Цефтриаксон при беременности
- Гексикон при беременности
- Генферон при беременности
- Брадикардия у плода
Чем опасна у беременных: последствия
Внутриутробное инфицирование считается достаточно опасной патологией беременности. Оно является главной причиной возникновения разнообразных пороков, в результате чего плод может значительно отставать в развитии.
Кроме того, патогенные микроорганизмы могут вызывать деструкцию отдельных органов и систем, в результате чего младенец может родиться неприспособленным к самостоятельной жизни.  В запущенных случаях ВУИ может стать причиной воспаления органов репродуктивной системы, что повышает сократительную способность миометрия матки. В результате этого плод отделяется от стенок матки и развивается так называемый выкидыш плода.
В запущенных случаях ВУИ может стать причиной воспаления органов репродуктивной системы, что повышает сократительную способность миометрия матки. В результате этого плод отделяется от стенок матки и развивается так называемый выкидыш плода.
Также выкидыш может быть спровоцирован гибелью малыша, вызванного воздействием на него токсинов микроорганизмов, что при инфицировании случается достаточно часто.
Развивается ВУИ двумя путями: остро или хронически.
При остром течении у женщины наблюдаются яркие проявления, которые сопровождаются общим ухудшением состояния организма, так называемый сепсис.
Хроническая внутриутробная инфекция более опасна, нежели острая, так как недуг не имеет острых проявлений, при этом наблюдается активное поражение плода. В результате этого малыш может родиться отсталым в развитии либо с разнообразными пороками, в том числе и несовместимыми с жизнью.  На характер течения и основные последствия поражения организма малыша влияют множество факторов. Наиболее часто это зависит от:
На характер течения и основные последствия поражения организма малыша влияют множество факторов. Наиболее часто это зависит от:
- длительности течения недуга;
- возраста плода;
- количества штаммов, которые поражают плод;
- стойкости иммунной системы матери.
Наиболее тяжёлые последствия ВУИ наблюдаются в первом триместре, особенно если организм матери в это время ослаблен какими-либо недугами. Это практически всегда приводит к выкидышу либо заканчивается летальным исходом для плода ещё в утробе.
Во втором и третьем триместре малыш менее подвержен губительному воздействию патогенных микроорганизмов. Но, при несвоевременном лечении заболевания инфекция становится главной причиной преждевременных родов либо разнообразных пороков развития.
Причины и механизмы развития ВУИ
Спектр возбудителей внутриутробной инфекции разнообразен. Чаще всего выявляются такие микроорганизмы:
- хламидии;
- микоплазмы и уреаплазмы;
- вирус простого герпеса и цитомегаловирус (ЦМВ);
- токсоплазма;
- вирус краснухи;
- листерии;
- сифилис;
- вирусные гепатиты B и C;
- ВИЧ-инфекция;
- грибковая инфекция;
- условно-патогенная флора: стафилококки, стрептококки, кишечная палочка.
Нередко выявляется смешанная бактериально-грибковая или бактериально-вирусная флора (микст-инфекция).
Источником инфицирования плода является его мать. Женщина может получить инфекцию воздушно-капельным, контактно-бытовым, гемоконтактным или половым путем. Не исключена активация собственной инфекции при снижении иммунитета (актуально для герпеса, ЦМВ).
Проникновение опасных микроорганизмов к плоду идет через плаценту. Попадая в кровь, вирусы и бактерии оседают на органах-мишенях и приводят к развитию патологии. Выраженность симптомов и тяжесть последствий будут зависеть от срока беременности.
Эпидемиология
Истинная частота врождённых инфекций до настоящего времени не установлена, но, по данным ряда авторов, распространённость данной патологии в человеческой популяции может достигать 10 %.
Внутриутробным инфекциям присущи те же закономерности, что и инфекционным заболеваниям в целом.
Имеют ведущее место в структуре младенческой смертности.
TORCH
В 1971 году ВОЗ выделил понятие TORCH — синдром. Это аббревиатура наиболее часто встречающихся внутриутробных инфекций
- Т — токсоплазмоз,
- О — другие, в которые входит микоплазма, сифилис, гепатиты, стрептококки, кандида и прочие вирусные и бактериальные инфекции,
- R — краснуха (rubella),
- C — цитомегаловирус,
- H — герпес
Если нет четкого этиологического диагноза, говорят о TORCH-синдроме.
Тактика лечения
Если инфицирование произошло у беременной женщины, ей разрешен только один препарат — человеческий иммуноглобулин антицитомегаловирусный. Его назначают по 1 мл на кг массы тела — женщине весом 60 кг потребуется 60 мл препарата. Вводят этот объем внутривенно капельно, в три приема за сутки. Через 1-2 недели повторяют введение лекарства.
Наибольшей эффективностью обладают противовирусные препараты ганцикловир или фоскарнет. Но они отличаются высокой токсичностью, поэтому длительное их применение невозможно. Они используются у новорожденных с генерализованной формой заболевания. Это позволяет снизить риск летального исхода, повысить вероятность излечения пневмонии, уменьшить неврологические проявления.
Новорожденных детей лечат иммуноглобулином или противовирусными препаратами на основе человеческого интерферона. Симптоматическую терапию проводят с учетом сформировавшихся осложнений. В целях дезинтоксикации проводят внутривенное вливание раствора глюкозы или реополиглюкина. При присоединении бактериальной флоры показаны антибиотики широкого спектра действия.
При заражении на раннем сроке лечение малоэффективно. За течением беременности постоянно наблюдают. Если выявляются признаки пороков развития у плода, женщине предлагают прерывание беременности. Решение об этом она принимает самостоятельно.
Тактика ведения беременности и родов определяется индивидуально. Она зависит от клинических проявлений инфекции, вирусной нагрузки, выявленных патологических изменений плода. Если вирус обнаруживают в половых путях, предпочтительный путь родоразрешения — кесарево сечение.
Выздоровление новорожденного определяют при условии отсутствия специфических иммуноглобулинов и ДНК возбудителя в крови. Дети подлежат учету у инфекциониста с обследованием через 1, 3, 6 и 12 месяцев.
Диагностика
Диагностика ВУИ включает два обязательных компонента: 1) уточнение характера (этиологии) инфекции и 2) доказательство внутриутробного генеза заболевания.
Диагностика ВУИ крайне затруднительна. Данные анамнеза и особенности течения беременности могут позволить лишь предположить возможность внутриутробного инфицирования. Точная диагностика предполагает исследование 1) матери, 2) последа и 3) плода (новорождённого, ребёнка).
Исследование последа (плаценты, оболочек и пуповины) должно быть качественным, что предполагает изучение не менее 2-х кусочков пуповины, 2-х роликов оболочек (скрученных от места разрыва до места прикрепления к плаценте) и 10 кусочков плаценты. Необходимо проведение бактериологического и иммуногистохимического (ИГХ) исследований плаценты и оболочек. Внедрение ИГХ исследований в практику патологоанатома является совершенно необходимым. Только так можно преодолеть существующую гипердиагностику хламидиоза, микоплазмоза, токсоплазмоза, «дээнковой» и других инфекций. Метод иммунофлюоресценции при исследовании последа даёт большое количество ложноположительных результатов.
Методы лабораторной диагностики ВУИ можно разделить на прямые и непрямые.
К прямым относят:
- микроскопия
- культуральный метод, репликация вируса на тканях
- Выявление антигенов РИФ, ИФА и ИГЦХ.
- ПЦР
Непрямые методы диагностики — это серологические исследованя методом иммуноферментного анализа (ИФА) качественный и количественный анализ IgM, IgG, IgA. У новорождённого исследуют кровь. Наличие IgG может говорить о трансплацентарном заносе антител материнских, поэтому кровь новорождённого исследуют повторно через 3-4 недели. диагностически значимым является увеличение титра IgG в 4 рза и более. Обнаружение в крови новорождённого IgM говорит о наличии активной инфекции у ребёнка.
Из дополнительных исследований — в общем анализе крови можно обнаружить лейкоцитоз со сдвигом влево, лейкоцитоз с нейтропенией, токсическую зернистость нейтрофилов, анемию. Кроме того, детям с подозрением на ВУИ необходимо провести УЗИ брюшной полости для выявления гепатоспленомегалии, нейросонографию.
Диагностика
Выявление ВУИ проводится комплексно и состоит из нескольких анализов. Заболевание может быть вызвано многими возбудителями, поэтому экспресс-метода по их выявлению не существует. Это дополнительно усложняет диагностику, так как на её проведение требуется достаточно длительное время.  Обследование беременной на наличие внутриутробной инфекции состоит из следующих этапов:
Обследование беременной на наличие внутриутробной инфекции состоит из следующих этапов:
- Женщину опрашивают на наличие каких-либо жалоб.
- У беременной на анализ изымается кровь и берётся мазок из половых органов. Биологический материал обследуют под микроскопом, а далее проводят комплекс лабораторных исследований на наличие вируса или антител к нему.
- В случае выявления каких-либо отклонений проводится диагностика физиологических жидкостей беременной по методу полимеразной цепной реакции (анализ ДНК). С его помощью удаётся определить тип инфекции, а также есть ли у женщины антитела для борьбы с ней.
- Дополнительно при подозрениях на ВУИ женщине проводят УЗИ-исследование и кардиотокографию, чтобы выявить наличие патологий у малыша. По их результатам оценивают степень поражения плода, а также возможный дальнейший для него вред.
- После рождения малыша обязательно проводят забор пуповинной крови, а также околоплодных вод, их исследуют на наличие ДНК-вируса в теле новорождённого. Для этих целей у новорождённых также дополнительно берут забор спинномозговой жидкости, слюны и мочи, которые помогают получить более широкую картину происходящего.
Симптомы
Для всех ВУИ есть ряд общих симптомов. Схожесть симптомов связана с несколькими моментами: особенности возбудителей — чаще внутриклеточные инфекции, организм не может самостоятельно элиминировать инфекции — как следствие персистирующее течение. Кроме того у новорождённых возрастная слабость иммунитета, из-за чего инфекции принимают медленное течение. В результате действия инфекции на плод возникает комплекс воздействий таких как гипертермия, патологическое действие микроорганизмов и их токсинов вследствие чего происходит нарушение процесса плацентации и нарушения обменных процессов.
- Проявления инфекции определяется сроком инфицирования плода
- в первые 2 недели после зачатия — бластопатия, чаще заканчивается спонтанным абортом на очень раннем сроке
- со 2 по 10 неделю беременности — истинные пороки развития вследствие поражений на клеточном уровне.
- с 10 по 28 неделю беременности — ранние фетопатии. Плод на внедрение инфекции может ответить генерализованной воспалительной реакцией (ярко выражены 1-я и 3-я фаза воспаления, альтерация и пролиферация и фиброз, а 2-я фаза — экссудация не выражена) вследствие чего у ребёнка формируются множественные пороки развития, например фиброэластоз.
- с 28 по 40 неделю беременности — поздние фетопатии. Плод уже может ответить полноценной воспалительной реакцией, чаще всего вовлекается несколько органов
- инфицирование во время родов — воспаление чаще одного органа — пневмония, гепатит.
- Тератогенный эффект
- Генерализация процесса
- Персистентное, длительное течение
- Высокая частота смешанной, сочетанной патологии
- Малая специфичность клиники
Общие признаки:
- задержка внутриутробного развития
- гепатоспленомегалия
- малые аномалии развития (стигмы дисэмбриогенеза) ранняя или прологнированная или интенсивная желтуха
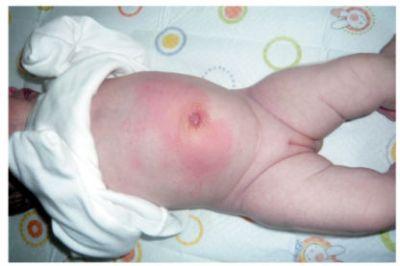
- сыпи различного характера
- синдром дыхательных расстройств
- сердечно-сосудистая недостаточность
- тяжёлые неврологические нарушения
- лихорадочные состояния в первые сутки жизни