Подготовка и проведение прививки от коклюша
Содержание:
Особенности проведения процедуры
Перед тем, как поставить прививку, организм ребенка следует подготовить заранее. Для этого нормализуют режим дня и питание, из рациона исключают сладости. В случае, если ребенок болен, плохо себя чувствует или капризничает, визит к врачу лучше отложить на несколько дней.
Вакцина вводится внутримышечно в переднюю часть бедра. Перед введением ребенка в обязательном порядке осматривает педиатр, оценивая состояние здоровья. Требуются результаты анализов мочи и крови, в которых отсутствуют признаки воспалительного процесса и другие отклонения.
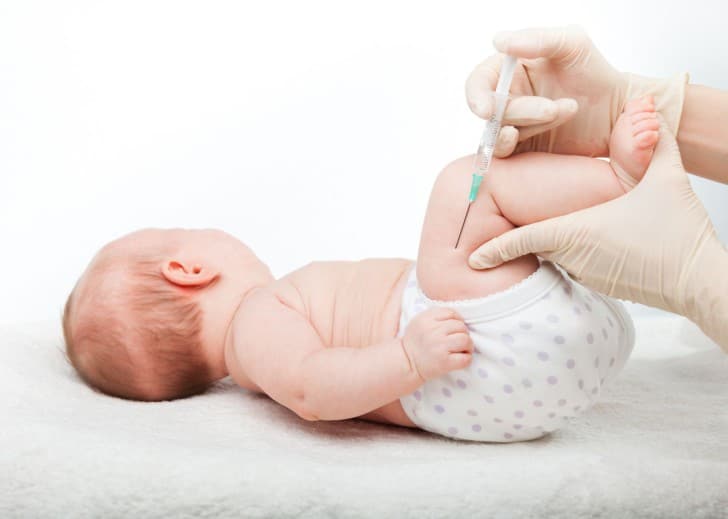 Прививка от коклюша вводится в переднюю часть бедра
Прививка от коклюша вводится в переднюю часть бедра
Педиатр осматривает кожные покровы, ротовую полость, горло ребенка, осуществляет аускультацию грудной клетки. Если ребенок имеет какие-либо врожденные патологии, необходимость иммунизации дополнительно обсуждается с родителями.
Вакцина представлена в виде мутноватой жидкости. Перед вскрытием флакона ее хорошо встряхивают, чтобы все компоненты растворились. При наличии осадка используют другой флакон. Шприцом набирают вакцину, дезинфицируют переднюю поверхность бедра и вводят внутримышечно. Спустя 2-3 на месте укола может образовываться папула, отличающаяся гиперемированностью и отечностью кожных покровов. Это указывает на реакцию со стороны иммунитета и не является побочной реакцией.
В последующие 3-4 дня может повышаться температура тела, поэтому для профилактики детям дают жаропонижающие препараты. Для предупреждения развития аллергической реакции за 3-5 дней до вакцинации ребенку назначают антигистаминные средства.
Перед вакцинацией обязательно нужна консультация невролога. Это поможет выявить наличие отклонений со стороны нервной системы, а также предотвратить ряд нежелательных побочных реакций. Не помешает консультация иммунолога, если ребенок страдает пищевой аллергией.
После проведения манипуляции родители должны некоторое время (30-40 минут) находиться в поликлинике, наблюдая за состоянием ребенка. Если тревожные симптомы отсутствуют, можно смело отправляться домой.
Для снижения нагрузки на иммунитет лучше всего на 3-5 дней оградить ребенка от посещения мест большого скопления людей, а также контакта с больными людьми.
Врач обязан проинформировать родителей о последствиях, которые могут развиваться после вакцинации и поведении, если на прививку появилась негативная реакция со стороны иммунитета ребенка.
Если родители не желают производить иммунизацию без весомых причин, они имеют право написать отказ. При этом вся ответственность за жизнь и здоровье ребенка ложится именно на их плечи
Важно донести всю опасность коклюша и то, как он может стать причиной смерти в раннем возрасте
Можно ли заразиться коклюшем, если есть прививка
Педиатры и иммунологи не могут однозначно ответить на вопрос о том, можно ли после прививки заболеть. Вакцина не формирует пожизненный иммунитет, поэтому риск инфицирования после завершения срока действия есть.
Известны случаи, когда коклюшем болели привитые дети. Иммунный ответ на введение сыворотки у каждого пациента свой. У одного ребенка формируется защитная реакция на 100%, а у другого на 90%. Риск подхватить бактерии после иммунизации есть, но он минимальный.
Как проявляется коклюш у привитых детей
У детей после прививки снижается риск заражения, а вероятность осложнений сводится к минимуму. Если случится так, что ребенок после прививки заболел, то он легко перенесет патологию.
Иммунная система организма привитого малыша уже знакома с возбудителем болезни и вырабатывает против него иммуноглобулины. Поэтому защитные свойства быстро активизируются и уничтожают коклюшные бактерии. У привитых детей болезнь переносится гораздо легче и никогда не приводит к летальному исходу.
Реакции после вакцинации детей от коклюша
После прививки от коклюша у детей некоторое время могут наблюдаться незначительные изменения в состоянии организма. Родители должны ознакомиться с допустимыми реакциями на вакцинацию АКДС, чтобы знать, когда следует обращаться за помощью специалистов.
У 80–90% детей через несколько часов после инъекции могут возникать местные реакции. Проявляются они в виде уплотнения и покраснения места введения препарата. Обычно уплотнение имеет небольшие размеры, однако известны случаи, когда на месте укола у ребенка появлялось пятно до 8 см в диаметре. По словам специалистов, если уплотнение не превышает 8 см, то это тоже считается нормой. Такая реакция на вакцинацию против коклюша, как правило, возникает в первый день прививки и сохраняется в течение 2–3 суток.
Возможна также и общая реакция на вакцинацию против коклюша у детей, которая проявляется недомоганием, слабостью, повышением температуры тела. Различают несколько степеней общей реакции организма на прививку:
- слабая вакцинальная реакция, когда температура тела не превышает 37, 5 градусов, при этом наблюдается незначительное нарушение общего состояния;
- средняя вакцинальная реакция, когда температура повышается до 38, 5 градусов, при этом наблюдаются более выраженные нарушения общего состояния детского организма;
- сильная вакцинальная реакция, когда температура тела поднимается выше 38, 6 градусов, и отмечается выраженное нарушение общего состояния.
Если у ребенка наблюдается очень сильная реакция, когда температура тела повышается до 40 градусов или даже выше, и сохраняется несколько дней, в будущем отменяется вакцина АКДС. Придерживаясь национального календаря прививок, вакцинацию против дифтерии и столбняка не прерывают, используя вакцины АДС или АДС-М анатоксин.
Как показывает медицинская практика, чаще всего сильные общие реакции детского организма на прививку против коклюша возникают при использовании вакцины Тетракон – 30% от всего числа привитых детей. Такие реакции на вакцину АКДС наблюдаются всего лишь у 1% детей.
Если температура тела у ребенка после введения вакцины поднялась выше 38, 5 градусов, малышу следует дать жаропонижающее средство. Рекомендовано использовать Парацетамол, Нурофен, Нимулид. В некоторых случаях высокая температура может сохраняться более трех суток, тогда обязательно необходимо обратиться к врачу.
Есть ли необходимость ставить прививку от коклюша?
Бактерия, которая провоцирует заболевание, быстро теряет вою жизнеспособность во внешних условиях, но когда заражение все-таки происходит, избавиться от болезни практически невозможно. Коклюшная палочка живет на окружающих предметах всего лишь на протяжении нескольких минут. Ее способны убить такие факторы, как солнечный свет, дезинфекция помещения и даже обычная уборка без применения каких-либо специализированных средств.
Инкубационный период болезни длится 3-15 дней и не сопровождается какими-либо симптомами. Катаральный период растянут на 14 дней. В это время у больного возникает сухой кашель, температура тела повышается до 38 °C, присутствует легкий насморк.
Последний период болезни называется стадией разрешения. Длится она около 2 недель. В это время приступы кашля начинают постепенно угасать.
Основания для постановки прививки от коклюша можно выделить следующие:
Болезнь имеет длительное течение, сопровождается приступообразным кашлем, от которого невозможно избавиться с помощью приема лекарственных препаратов.
Кашель характеризуется репризами. Во время кашлевых толчков, которые следуют один за другим, ребенок пытается сделать вдох через суженную голосовую щель. В итоге он издает свистящий звук.
Иммунитет не передается от женщины к ребенку при рождении, даже при условии того, что она когда-то перенесла болезнь.
До настоящего времени не найдено лекарства, которое бы позволило облегчить приступообразный кашель больного. Лечение сводится к проведению симптоматической терапии.
Дети в возрасте до года переносят болезнь крайне тяжело. В этой возрастной группе крайне высок риск летального исхода.
До начала массовой прививочной кампании в СССР регистрировались эпидемии коклюша среди детей. Причем чаще всего болезнь поражала малышей младше 5 лет.
Благодаря тому, что была создана прививка от коклюша, детскую смертность удалось сократить в 45 раз.
Однажды перенесенная инфекция не дает пожизненного иммунитета.
Коклюш опасен своими осложнениями, среди которых разрыв барабанной перепонки, пневмония, кровоизлияние в конъюнктиву глаза, формирование пупочной грыжи, выпадение прямой кишки.
Прививка также не дает гарантии того, что человек не заболеет коклюшем. Однако в случае заражения болезнь будет иметь легкое течение и не вызовет серьезных осложнений. Государству лечение коклюша обходится гораздо дороже, чем проведение массовой прививочной кампании.
Диагностика коклюша у детей.
Инкубационный период составляет около недели, но может быть и больше, до двух недель. За это время, коклюшная палочка, попадая на слизистую верхних дыхательных путей, начинает размножаться и посылать раздражающие сигналы в головной мозг. Появляется сухой, сильный, изнуряющий, кашель. Признаки делятся на периоды.
В первом периоде
Температура тела может быть умеренно повышена или в норме. Появляется сухой кашель, возможен насморк, затем кашель усиливается. Самочувствие ребенка в этом периоде не нарушено. Длительность данного периода от трех до четырнадцати дней. У маленьких грудных детей, так называемый первый период более короткий, а у более старших детей, наоборот может затянуться. Переход во второй период происходит постепенно.
Диагностика коклюша у детей во втором периоде
Кашель превращается в спастический и формируется на выдохе, что не дает сделать малышу вдох, заставляя сильно кашлять. Он возникает внезапно или после предвестников: першение в горле, беспокойство, боли в груди. Затем на глубоком вдохе сопровождающимся свистом (реприз) из- за спазма голосовой щели появляется свистящий звук, после этого приступ продолжается. Лицо ребенка может в этот момент посинеть или покраснеть из – за, недостатка кислорода, перекрываемого приступами кашля. После сильного кашля может быть рвота с вязкой мокротой. При тяжелой форме коклюша рвота бывает почти всегда, а при легких формах ее может и вовсе не быть. Острая фаза наступает через 10 -12 дней нарастания кашля. Во время приступа шейные вены набухают, глаза наливаются кровью, появляется слезотечение, язык до предела высовывается в наружу, кончик его загибается к верху. Еще возможно непроизвольное мочеиспускание и дефекация(недержание кала). Более двух недель признаки кашля остаются те же, затем происходит медленное смягчение приступов и их сокращение. В перерыве между приступами кашля ребенок ведет себя, как при полном здоровье: играет, аппетит не страдает, гуляет. В идет повышение лейкоцитов до высоких цифр, а СОЭ в норме или пониженное.
Третий период
Кашель уряжается, мокрота становится слизисто – гнойная и постепенно проходят все симптомы. Этот период длится до месяца. Общая продолжительность болезни длится до 3 месяцев, педиатры называют его еще «стодневным кашлем».
Принципы и цели вакцинации
Дифтерия – крайне опасное своими осложнениями заболевание, для ее профилактики необходима вакцинация. Производство вакцин – сложный многоступенчатый процесс. Дифтерийный анатоксин получают из токсина, продуцируемого дифтерийным микробом. Микроорганизмы культивируют в жидкой питательной среде, в которую они выделяют токсин. Полученную среду тщательно освобождают от микробных клеток, а затем обрабатывают, чтобы полностью обезвредить токсин, сохранив только его иммунизирующую активность. Дифтерийный анатоксин контролируется по нескольким показателям (приняты ВОЗ в 1965 г.): прежде всего, на безопасность, то есть полноту обезвреживания токсина. Этот показатель проверяют на чувствительных животных, вводя им дозу, в 50-100 раз превышающую дозу для человека, что позволяет выявить следовые количества недообезвреженного токсина. После теста на безопасность его проверяют на возможность возврата токсических свойств. С этой целью очищенный анатоксин инкубируют в течение шести недель при разных температурных режимах, а затем опять проводят контрольный тест на животных.
Дозировка — у детей с 3-х месяцев до 4 лет — три прививки от дифтерии по 0,5 мл с интервалом 6 недель, с последующей ревакцинацией через 12 месяцев после третьей прививки; у детей старше 4 лет и взрослых – две прививки от дифтерии по 0,5 мл с интервалом 4-6 недель с последующей ревакцинацией через 9-12 месяцев.
После проведения серии первичной иммунизации средняя продолжительность защиты от дифтерии составляет около 10 лет. Далеко не все знают, что во взрослом возрасте показана ревакцинация ассоциированным дифтерийно-столбнячным анатоксином с уменьшенным содержанием антигена (АДС-м) каждые 10 лет.
Какая вероятность инфицирования взрослого человека
Всем детям на первом году жизни ставится прививка вакциной АКДС (коклюш, дифтерия, столбняк) или её импортным аналогом «Инфанрикс».
Привитые дети надёжно защищены от заражения бактериями коклюша на протяжении 15 лет – после этого периода иммунитет против данной инфекции ослабевает, и можно заболеть повторно. Вакцинация взрослого населения от коклюша не внесена в Национальный календарь прививок, но разговоры о необходимости этого идут активно.
Вероятность заражения во взрослом возрасте составляет от 7 до 10 %.
Болезнь при этом протекает очень тяжело – человек становится беспомощным, ему трудно есть, пить, спать из-за постоянных приступов удушающего кашля. Такое состояние доставляет сильный дискомфорт и лишает больного нормальной жизни до полного выздоровления.
Взрослые, входящие в группу риска по заболеваемости коклюшем:
- пожилые;
- лица с иммунодефицитом.

Возможные причины заражения
Такая инфекционная болезнь передается воздушно-капельным путем. При этом вредоносные бактерии выделяются вместе со слюной, слизью и мокротой. Поэтому основными причинами заражения считаются следующие действия инфицированного человека:
- чихание;
- кашель;
- разговор.
При таких действиях вредные микробы попадают в окружающую среду. Однако, чтобы заражения не произошло, нужно исключить прямой контакт (например, поцелуи) с больным, а лучше всего выдерживать от него трехметровое расстояние. Если данное правило было проигнорировано, то возбудитель вместе с вдыхаемым воздухом оказывается в организме здорового человека. Не стоит забывать, что инфекция может передаваться как от больного ребенка взрослому, так и от взрослого к ребенку.
Также заражение может произойти через кухонные приборы. То есть, если здоровый человек использует не мытую посуду, которая до этого применялась инфицированным. Кроме того, инфекцию легко подхватить в общественном транспорте и других местах с большим скоплением людей.

- Первая неделя болезни является самой опасной, так как на данном этапе заражаются все сто процентов людей, тесно контактирующих с больным.
- Вторая неделя является опасной для шестидесяти процентов окружающих.
- Через три недели вероятность заразиться снижается до тридцати процентов.
- Четвертая и последующие недели считаются безопасным, так как в этот период заражается не больше десяти процентов контактирующих людей.
В результате своевременного выявления инфекционного недуга и его правильного лечения, больной перестает быть заразным уже через пять дней с начала назначенной терапии.
У многих людей, переболевших коклюшем, вырабатывается пожизненный иммунитет к такой болезни.
Побочные эффекты и осложнения
Прививка против коклюша достаточно сложная для иммунитета детского организма. Часто проявляются побочные реакции, которые бывают двух видов:
- Местные – проявляются в виде покраснения и припухлости кожных покровов в области введения инъекции. Исчезают через 3-4 дня самостоятельно.
- Общие – проявляются в виде стремительного ухудшения общего состояния ребенка и требуют проведения симптоматического лечения.
В большинстве случаев проявляются местные реакции. Кожа в месте укола краснеет и отекает, что связано с активизацией воспалительного процесса и реакцией иммунитета. Для облегчения состояния ребенка врач может назначить йодную сетку и прогревание сухим теплом.
Местная аллергическая реакция проявляется в виде кожной сыпи и зуда в области введения инъекции. После приема антигистаминных препаратов неприятные проявления обычно исчезают.
Общие реакции проявляются реже, но более опасны для здоровья. Для их возникновения необходимы предпосылки, которые формируют ответную реакцию организма на вакцину. Среди них выделяют:
- Энцефалит – воспалительный процесс оболочек головного мозга, возникающий при попадании коклюшных палочек с током крови в мозг. При отсутствии своевременной диагностики и лечения вызывает летальный исход или умственную отсталость.
- Поствакцинальный коклюш – заболевание развивается по причине резкого снижения защитных сил организма.
- Повышение температуры тела, озноб, лихорадочное состояние – требует использования жаропонижающих препаратов.
- Судорожный синдром, для которого характерно подергивание конечностей. При наличии нервных расстройств возможна потеря сознания и эпилептические обмороки.
- Аллергическая реакция – развивается анафилактический шок, который является молниеносной ответной реакцией организма на введенный препарат. Сопровождается нарушением функций дыхания и потерей сознания. Требует немедленной врачебной помощи.
Для минимизации рисков развития побочных реакций перед вакцинацией необходимо подготовить ребенка и запастись терпением. Вакцина против коклюша является самой сложной, но очень полезной. Детскому организму нужно помочь максимально безболезненно справиться с процедурой. Повышенная капризность, температура, отсутствие сна и плохой аппетит пройдут через несколько дней. За это время иммунитет выработает достаточное количество антител к коклюшу и состояние ребенка значительно улучшится.
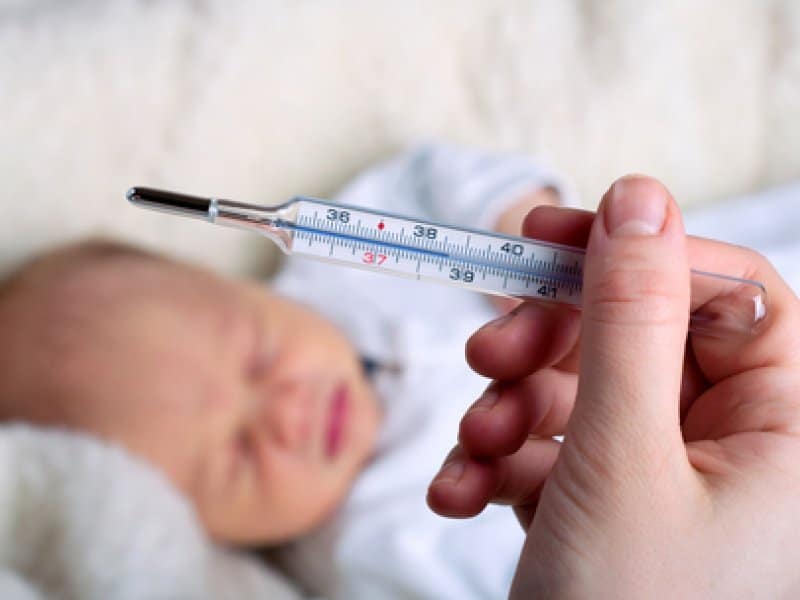 При наличии температуры, которая плохо сбивается после прививки от коклюша следует обратится к врачу
При наличии температуры, которая плохо сбивается после прививки от коклюша следует обратится к врачу
Обратиться за помощью к доктору следует, если:
- температура плохо сбивается или не сбивается вообще;
- площадь постинъекционной папулы более 5 см в диаметре;
- состояние ребенка стремительно ухудшается, появляются судороги, полностью отсутствует аппетит;
- появляются признаки аллергической реакции.
В таком случае производится симптоматическое лечение, направленное на снижение проявлений последствий вакцинации.
Самым опасным осложнением, которое развивается на фоне прививки АКДС – это аллергическая реакция. Она проявляется в виде отека Квинке, крапивницы и анафилаксии. Не менее опасны осложнения на нервную систему, что чревато развитием умственной и физической отсталости.
Несмотря на все риски появления осложнений, врачи настоятельно рекомендуют производить вакцинацию детей по календарю прививок. Это позволит снизить детскую смертность от коклюша, а также в несколько раз облегчить течение данного заболевания. Отказ от прививок и ошибочное мнение об их явном вреде для здоровья ребенка, увеличивает риски развития побочных реакций, связанных с инфицированием коклюшной инфекцией.
Какими симптомами и признаками может проявляться коклюш?
Симптомы и признаки коклюша зависят от возраста заболевшего человека, от того был ли он привит от этой болезни, а также от того, какое лечение он получает. Ниже мы подробно объясним это
Первые симптомы коклюша часто напоминают симптомы обычной простуды: насморк, незначительное повышение температуры тела (до 38,5 С), боли в горле, редкое покашливание, недомогание.
Через 1-2 недели после появления этих симптомов, когда человеку кажется, что он уже почти выздоровел, появляется основной симптом коклюша: сухой удушающий кашель, который приходит в виде приступов, длящихся в течение 1-2 минут.
Приступы кашля при коклюше могут повторяться несколько раз в час и особенно часто случаются в ночное время.
Кашель при коклюше может быть настолько сильным, что после нескольких приступов заболевшего человека может вырвать или он может потерять сознание.
В медицине также описаны случаи, когда во время сильного кашля у человека ломались ребра.
Когда приступ кашля проходит человек зараженный коклюшем может выглядеть нормально и чувствовать себя практически здоровым.
Через несколько недель после начала болезни кашель начинает ослабевать. В целом кашель при коклюше может сохраняться до 6-10 недель и даже более.
У детей и взрослых, которые получили прививку от коклюша, эта болезнь может развиваться в так называемой «атипичной» или «стертой» форме, при которой заболевшего человека беспокоит только сухой кашель (без насморка, без температуры), продолжающийся несколько недель. Следует заметить, что даже при «стертых» формах коклюша, несмотря на легкое развитие болезни, заболевший человек может заражать им других людей вокруг себя (в том числе детей, у которых еще нет иммунитета к этой инфекции и которые могут заболеть более тяжелыми формами этой болезни).
Профилактика, симптомы и лечение коклюша у детей
Симптомы коклюша у детей
Заболевание проходит в три этапа.
- Первый этап характерен катаральными явлениями. Присутствует насморк при коклюше, чихание, невысокая температура. Особенностью является кашель, который не проходит от приема противокашлевых средств. Это самые первые признаки коклюша у детей.
Этот период схож с обычным ОРВИ. Но при кашле и чихании больной выделяет огромное количество коклюшных палочек, что является причиной быстрого распространения инфекции в детских коллективах, поликлиниках.
- Далее коклюш у детей переходит в следующую стадию, стадию спазматического кашля. Кашель усиливается, становится приступообразным, особенно ночью. Во время приступа лицо ребенка становится красным, язык напряжен и высовывается изо рта. От нагрузки появляются кровоизлияния в конъюнктиву глаз. Может быть рвота из-за густой мокроты, которая не откашливается. Иногда возникают судороги. Такие приступы очень опасны для грудных детей. У них может наблюдаться остановка дыхания.
В общей сложности, кашель при коклюше может продолжаться до трех месяцев. Токсины действуют не только на дыхательный аппарат, но и на нервную систему. Поэтому дети становятся капризными, плохо спят, у них пропадает аппетит. Приступы могут повторяться до 30 раз на протяжении суток и длятся около месяца.
- Последний этап – выздоровление. Кашель ослабевает, теряет характер приступов. Этот период составляет примерно 3 недели.

Как лечить детский коклюш?
Лечить коклюш у детей можно дома, если болезнь протекает без осложнений.
В любом случае, это опасное инфекционное заболевание должно быть под контролем врача. Антибиотики при коклюше эффективны на первой стадии болезни, если подтвержден диагноз. Лекарство способно подавить развитие возбудителя и не допустить наступления второго этапа коклюша – спазматического кашля. Если этот момент упущен и начался приступообразный кашель, антибиотики уже не помогут.
В начале болезни при повышении температуры необходим постельный режим. Лечение симптоматическое – жаропонижающие и отхаркивающие средства, противоаллергические лекарства.
Следует избегать тепловых процедур. Не стоит использовать для лечения горчичники и банки.
Необходима частая влажная уборка комнаты, где находится больной ребенок. Обязательно проветривание. Свежий воздух крайне необходим. При улучшении состояния желательно долго гулять на свежем воздухе.
Старшим детям справиться с приступом кашля могут помочь новые, более сильные раздражители. Это может быть чтение интересной книги, спокойные игры, поездка в незнакомые места и даже полет на самолете. Соблюдение режима дня и режима питания.
Пища должна быть вкусной, разнообразной, богатой витаминами и не содержать раздражающих продуктов (кислого, соленого острого). Лучше если еда будет жидкая или протертая. Кормить ребенка нужно маленькими порциями и медленно, чтобы избежать рвоты.
Профилактика коклюша у детей
При малейшем подозрении на заболевание коклюшем и обнаружении источника инфекции, здорового ребенка следует оградить от больного. Изоляция длится в течение двух недель.
В настоящее время единственным методом профилактики заболевания являются прививки. Вакцинацию малышам проводят три раза, начиная с трех месячного возраста, при отсутствии противопоказаний. В полтора года ребенку делают ревакцинацию – однократно.
Лечение

Лечение коклюша у взрослых в домашних условиях может проходить только в тех случаях, когда болезнь носит неосложнённый характер, и человек проживает один. Если же есть риск заражения других членов семьи, терапию осуществляют в условиях инфекционного стационара.
Медикаментозное лечение
Стандартная схема терапии включает в себя:
- Этиотропная терапия — антибиотики. Назначаются строго по показаниям: в первые 10 дней заболевания можно назначать макролиды: «Эритромицин», «Мидекамицин» («Макропен»), «Азитромицин» («Сумамед», «Азитрал», «Азитрокс»), «Рокситромицин» («Рулид»), «Кларитромицин» («Клабакс»). Или в первые 7 дней можно назначать защищенные пенициллины («Амоксиклав», «Флемоклав»). В более поздний период (после 10 дней заболевания) антибиотики назначать нецелесообразно, однако, их прием оправдан при присоединении гнойных осложнений (пневмония, бронхит, плеврит и др.).
-
Для расширения бронхов назначается «Эуфиллин». При легкой и среднетяжелой стадии заболевания его можно принимать в таблетированной форме. При тяжелой необходимо внутривенное капельное введение препарата (в разведении с физиологическим раствором). Это оправдано при выраженной обструкции дыхательных путей, при отеке легких, а также при нарушениях мозгового кровообращения.
-
При тяжелых, некупируемых приступах кашля оправдано применение анксиолитиков («Седуксен», «Реланиум», «Сибазон»).
-
Оксигенотерапия в кислородных палатках или через маску. Это особо эффективно при признаках дыхательной недостаточности.
-
При развитии отека легких оправдано применение глюкокортикоидов («Преднизолон»), диуретических препаратов («Лазикс»).
Противококлюшный иммуноглобулин особой эффективности не показал, поэтому его практически не используют в настоящее время.
Больным коклюшем также рекомендуется гулять на улице, увлажнять воздух в помещении и ежедневно по несколько раз проветривать помещение. Обязательным условием является регулярная влажная уборка, так как пыль дополнительно раздражает органы дыхания, что может стать причиной ухудшения самочувствия и усиления приступов кашля.
Народное лечение
Использование любого из народных методов лечения должно проводиться только с разрешения лечащего врача.
Лечебные отвары и соки. Справиться с кашлем и улучшить отхождение мокроты помогут молочный отвар с чесноком и луковый сироп. Эти средства весьма эффективны в лечении коклюша, так как не только облегчают дыхание, но и оказывают дополнительную поддержку в борьбе с болезнетворными микроорганизмами.

Включение в рацион свежевыжатого апельсинового сока (сок промышленного производства не подойдёт) поможет укрепить иммунитет и ускорить выздоровление.
Сбор алтея лекарственного. Сбор можно купить в аптеке. Готовится лекарственное средство очень просто – 2 столовые ложки сбора нужно заварить 0,5 л кипятка и дать настояться в течение 30 минут. Пить маленькими глотками в течение дня.
Коклюш – коварное заболевание, которое может привести к тяжелейшим осложнениям и последствиям. Не нужно пытаться избавиться от недуга своими силами, так как есть риск существенно подорвать здоровье, а в случаях, когда поражение затрагивает головной мозг, велика вероятность получения инвалидности (например, при развитии эпилепсии) и даже летального исхода.
Прививка от коклюша взрослым
Сейчас в нашей стране зарегистрирована новая бесклеточная вакцина от коклюша дифтерии и столбняка производства Санофи Пастер Канада – Адасель. Это единственная вакцина от дифтерии и столбняка с коклюшным компонентом, которой проводятся прививки детям старше 4х лет и взрослым.
Это бесклеточная вакцина, т.е. она содержит отдельные коклюшные антигены, но не убитые коклюшные бактерии целиком. Содержание всех антигенов в этой вакцине снижено в несколько раз по сравнению с бесклеточными вакцинами, предназначенными для вакцинации детей от 0 до 4х лет.
Эта вакцина, согласно инструкции, предназначена только для ревакцинации, т.е. поддержания иммунитета к коклюшу у детей и взрослых, которые ранее прививались от коклюша, дифтерии и столбняка другими вакцинами. Схема вакцинации этой вакциной с нуля для непривитых не описана. Поэтому применять её с такой целью нельзя.
В муниципальных клиниках в бесплатном доступе для всех этой вакцины пока нет. Поэтому сделать прививку Адасель сегодня можно только в платной клинике. Но Российские ученые разрабатывают аналогичную отечественную вакцину и обещают, что она появится в ближайшем будущем.
Подробнее про прививку Адасель можно прочитать здесь.
Это всё на тему прививка от коклюша. Желаю Вам здоровья!
Несмотря на то, что на сегодня коклюш можно отнести к достаточно редким заболеваниям, он продолжает оставаться одной из самых опасных инфекций для детей. Особенно это касается новорождённых малышей. Болезни присущ надсадный, приступообразный кашель, доходящий до рвоты и удушья, продолжающийся на протяжении нескольких недель (и даже месяцев), не купирующийся известными противокашлевыми медикаментозными средствами. Уже только это относит коклюш к разряду тяжёлых заболеваний. Хотя кашель – не единственный и не самый страшный симптом.
Прививка от коклюша позволяет свести к минимуму риск заражения и обезопасить ребёнка от приступов изнуряющего кашля и развития осложнений. О том, какие вакцины применяются для противококлюшной вакцинации, как проходит процедура, и какие реакции могут возникать, – в предложенном материале. А ещё – о том, как снизить интенсивность поствакцинальных проявлений и избежать осложнений.
Защити своего ребенка
Коклюш является заболеванием, особенно опасным для новорожденных в возрасте до полугода. Болезнь может вызвать серьезные осложнения, в том числе воспаление легких (свыше 5%), потерю веса, острый энцефалит, и даже летальный исход. Свыше трети детей младше года, заболевшие коклюшем, госпитализируются в больницах, некоторые в отделениях интенсивной терапии. С 2006 по 2013 гг., 9 детей скончались от коклюша в Израиле.
Вакцина против коклюша для новорожденных включена в http://www.health.gov.il/Russian/Subjects/pregnancy_and_birth/birth_and_baby/Vaccination_of_infants/Pages/default.aspx. Не смотря на это, заболевание все еще остается достаточно распространенным. В 2012 году 322 новорожденных в возрасте до года заболели коклюшем. По сравнению с 2011 годом речь идет о росте заболевания на 100%.
Вакцина предоставляет наилучшую защиту против заболевания, но первую дозу вакцины можно получить, только начиная с двухмесячного возраста. Иммунитет к заболеванию вырабатывается постепенно после получения очередной дозы вакцины, вторую дозу следует получить в возрасте 4 месяца, последующие в 6 месяцев и в 1 год, для того чтобы ребенок выработал необходимый иммунитет к заболеванию. Поэтому, в первые месяцы жизни дети не защищены полностью от болезни.
Варианты вакцин
Вакцины против дифтерии производятся на основе дифтерийного анатоксина, являющегося модифицированным бактериальным токсином, который индуцирует защитный антитоксин.Прививка для профилактики дифтерии представляет собой анатоксин, адсорбированный на алюминия гидроксиде. Дифтерийный анатоксин выпускается также в комбинации со столбнячным анатоксином (прививки АДС, АДС-м) и коклюшной вакциной (цельноклеточной – АКДС, Бубо-М, Бубо-Кок; и бесклеточной, или ацеллюлярной – Инфанрикс, Пентаксим, Тетраксим, Инфанрикс Пента, ИнфанриксГекса). Профилактические прививки позволяют создать длительный и напряжённый антитоксический иммунитет от дифтерии.
Прививка АКДС состоит из смеси корпускулярной коклюшной вакцины, дифтерийного и столбнячного анатоксинов. АДС-анатоксин представляет собой очищенные и адсорбированные дифтерийный и столбнячный анатоксины. АДС-М-анатоксин отличается от АДС уменьшенным содержанием антигенов — в одной прививочной дозе (0,5 мл) содержится 5 ЛФ (единица измерения активности компонентов) дифтерийного анатоксина и 5 ЕС (единица измерения активности компонентов) столбнячного анатоксина (для сравнения, в 0,5 мл прививки АДС содержится 30 ЛФ дифтерийного анатоксина и 20 ЕС столбнячного анатоксина).
Все вакцины для профилактики дифтерии, столбняка и коклюша являются инактивированными (убитыми), то есть они не содержат ничего живого. Известно, что отдельные антигены в чистом виде и инактивированные вакцины уступают по эффективности живым вакцинам. В этой связи в качестве усилителя (т.н. адъюванта) прививки против дифтерии, столбняка, коклюша (и ряда других инфекций) используется гидроокись алюминия. Смысл использования этого вещества заключается в усилении воспалительной реакции в месте введения вакцин и, как следствие, интенсификации иммунных реакций и увеличении эффективности прививки в целом.
«Стодневный кашель» – отличительная черта коклюша у ребенка
У возникновения столь характерного кашля при коклюше у детей существуют свои специфические причины. А именно:
В бронхах и на внутренней поверхности дыхательных путей есть специальные тонкие наросты, именуемые «реснички» (внутреннюю поверхность трахеи и бронхов так и называют — реснитчатый эпителий). Они колеблются, двигаясь, и и таким образом перемещают мокроту по дыхательным путям, обеспечивая тем самым защиту и увлажнение в системе дыхания.
Именно эти «реснички» являются самым привлекательным местом в организме для коклюшной палочки — там ее излюбленная среда обитания и размножения. Постоянное раздражение (вызываемое активным размножением коклюшной палочки) заставляет «реснички» все время подавать сигналы в так называемый кашлевой центр в мозге — в ответ организм получает команду «Кашлять!». Отсюда и появляется этот эпизодический, страшный, безостановочный «лающий» кашель, который является самым ярким и самым тяжелым симптомом коклюша.
Это объясняет также и длительность лечения от коклюша — ранее, чем через 3 месяца, болезнь обычно не проходит. И дело не в том, что трудно убить саму палочку, «расплодившуюся» на «ресничках» (примерно на 20-й день болезни численность коклюшных палочек в организме сама по себе сильно сокращается и постепенно сходит на нет), а в том, что в процессе активности бактерий затрагивается нервный центр (тот самый участок мозга, который отвечает за кашель) — именно поэтому кашель и длится так долго. Во врачебном лексиконе даже существует специальный термин — «стодневный кашель», который вполне можно рассматривать как синоним коклюша.















