Аденоиды 3 степени: лечить или удалять?
Содержание:
Факторы развития заболевания
До семилетнего возраста у детей отмечается умеренная физиологическая гипертрофия (увеличение) миндалин, связанная с их высокой функциональной активностью в ранние периоды жизни.
Патологическая гипертрофия небных и глоточной миндалин обусловлена микробной инфекцией и часто возникает под влиянием повторных респираторных заболеваний (ОРЗ) или среднего отита (воспаления среднего уха).
По данным микробиологических исследований содержимого лакун миндалин у детей 3-14 лет с хроническим аденотонзиллитом, среди болезнетворных микроорганизмов ведущую роль играют пиогенный стрептококк и золотистый стафилококк. Следующая по частоте обнаружения — бранхамелла (моракселла), реже диагностируют гемофильную палочку. У подавляющего большинства больных детей выявляются сочетания 2-4 болезнетворных микроорганизмов. Развитие хронических воспалительных заболеваний лимфоидного глоточного кольца обусловлено не только микробами, но и состоянием иммунной системы организма. Риск заболевания ребенка значительно повышен при наличии хронического аденотонзиллита у матери.
Аналоги
Более современные и безопасные аналоги Диоксидина для детей в нос широко используются педиатрами. При лечении ринитов и синуситов у детей применяют:
- Изофра – назальный спрей с бактерицидными свойствами, показан детям с рождения. Имеет удобный для орошения слизистой носа флакон. Применяют трижды за сутки не дольше 10 дней;
- Полидекса – комбинированный антимикробный, сосудосуживающий, противовоспалительный спрей для носа. Детям с 2-3 лет делают по одному впрыску в каждую ноздрю трижды за сутки. Лечение длится не более 10 дней;
- Синуфорте – растительный препарат из клубней цикламена для малышей с 5-ти лет. Показан раствор для комплексного лечения гнойных синуситов. Комбинируют с антибиотиками или используют как монотерапию, распыляя средство интраназально один раз за сутки. Длительность терапии 6-12 дней.
Диоксидин имеет внушительный список безопасных и эффективных аналогов, разрешённых для детей. Выбор плана антибактериальной терапии отитов, ринитов, синуситов, аденоидов базируется на результатах анализа чувствительности болезнетворной микрофлоры к антибиотикам.
В каком случае нужно удалять аденоиды?
аденоидыВ следующих случаях удаление аденоидов является необходимостью:
- 2 – 3 степень разрастания аденоидов. В зависимости от размеров выделяют 3 степени разрастания аденоидов. Аденоиды первой степени являются относительно небольшими и закрывают лишь верхнюю часть просвета носовых ходов. Симптоматика в этом случае практически отсутствует, и главным проявлением служит посапывание или храп во время сна. Связанно это с тем, что в горизонтальном положении глоточная миндалина несколько увеличивается в размере и нарушает нормальное носовое дыхание. Аденоиды второй степени имеют более крупные размеры и могут закрывать половину или даже две трети просвета носовых ходов. Дыхание через нос в этом случае становится затруднительным не только в ночное, но также и в дневное время суток. При аденоидах третей степени глоточная миндалина полностью или почти полностью закрывает просвет носовых ходов. Вследствие того, что носовое дыхание становится невозможным, воздух может поступать только через рот (воздух не согревается и не очищается). Аденоиды 2 и 3 степени могут в значительной степени ухудшать качество жизни и становиться причиной возникновения острых респираторных заболеваний, среднего отита (воспаление полости среднего уха), тугоухости, а также негативно влиять на умственные способности в детском возрасте (вследствие кислородного голодания клеток головного мозга).
- Отсутствие положительных результатов при консервативном лечении аденоидов. Аденоиды первой, а иногда и второй степени принято начинать лечить медикаментозно. В этом случае назначаются препараты, которые способствуют уменьшению отека слизистой оболочки носа, обладают противовоспалительным и антибактериальным эффектом. Если в течение 2 – 4 недель положительной динамики от использования лекарственных средств не наблюдается, то, как правило, прибегают к хирургическому удалению аденоидов.
- Частые инфекции дыхательной системы. Аденоиды больших размеров могут полностью или практически полностью закрывать просвет носовых ходов, что нарушает носовое дыхание. В этом случае воздух в дыхательные пути поступает не через нос, а через рот, то есть не согревается и не очищается от болезнетворных микроорганизмов (назальный секрет содержит ферменты, обладающие антибактериальным действием). В этом случае создаются благоприятные условия для возникновения таких инфекционных заболеваний как грипп, ангина, бронхит и пневмония.
- Нарушение слуха. Разрастание глоточной миндалины может также неблагоприятно влиять на слух. Закрывая просвет носовых ходов, аденоиды не позволяют воздуху проникать в слуховую трубу (евстахиева трубы). Евстахиева труба нужна для того, чтобы уравновешивать давление в барабанной полости. При отсутствии нормальной вентиляции происходит снижение слуха, а также создаются условия для возникновения воспалительных процессов в полости среднего уха.
- Ночное апноэ (остановка дыхания). Одним из проявлений аденоидных разрастаний является ночная остановка дыхания более чем на 10 секунд (апноэ). Возникает апноэ из-за западения корня языка. При дыхании через рот нижняя челюсть несколько опускается, а язык при этом может стать причиной закупорки гортани. При ночном апноэ на утро дети встают уставшими и вялыми.
- Обнаружение аденоидов у взрослых. Раньше считалось, что разрастания аденоидов может встречаться только в детском возрасте, а у взрослых глоточная миндалина находится в атрофированном состоянии. На текущий момент установлено, что взрослые, так же как и дети могут иметь аденоиды, только диагностировать их ввиду анатомического строения носоглотки можно лишь с использованием эндоскопического исследования (осмотр носоглотки с помощью специальной гибкой трубки с оптической камерой на конце). Если у взрослого пациента обнаружили аденоиды, то, вероятнее всего, необходима хирургическая операция. Дело в том, что использование медикаментозного способа лечения в данном возрасте очень редко дает положительные результаты.
Выделяют следующие противопоказания к операции по удалению аденоидов:
- туберкулез легких;
- гемофилия или прочие заболевания крови, которые нарушают процесс свертываемости;
- сахарный диабет в стадии декомпенсации;
- активные инфекционные заболевания дыхательной системы (фарингит, трахеит, бронхит, пневмония и др.) и носоглотки;
- доброкачественные или злокачественные новообразования (опухоли);
- аномалии в развитии твердого или мягкого неба.
Как проявляются и лечатся аденоиды 2 степени
Аденоидами именуют увеличенную патологически глоточную миндалину у детей, которая затрудняет дыхание носом и приводит к другим нарушениям. Эта миндалина разрастается во все стороны и даже может закрыть слуховые трубы. Степень ее роста определяют по костной пластинке, служащей основой перегородки носа – сошнику.
Первая степень диагностируется, когда лимфоидные разрастания начинают прикрывать сошник в верхней его части. Обычно днем человек дышит совершенно нормально, а ночью из-за долгого нахождения тела в горизонтальном положении ткани отекают, дыхание носом затрудняется. Аденоиды 2 степени характеризуются невозможностью дышать носом ни в дневное, ни в ночное время, так как лимфоидная ткань прикрывает уже две трети сошника. Если же лимфоидная ткань разрастается настолько, что прикрывает сошник целиком, диагностируется третья степень аденоидов. Такое состояние вызывает не только нарушение дыхания носом, но и нарушения речи, слуха. В статье поговорим про аденоиды 2 степени.
Если лимфоидная ткань не воспалена, то есть аденоидит отсутствует, признаки в основном проявляются в затруднении дыхания через нос. Это отражается и на общем состоянии ребенка. Так, из-за недостатка кислорода могут появляться боли в голове, слабость, недомогание. Аденоиды 2 степени раздражают в области носа рефлекторные зоны, что влечет изменения в некоторых системах и органах и может приводить, например, к недержанию мочи, бронхиальной астме. Если же развивается аденоидит, симптомы дополняются ростом температуры, выделениями из носа (сначала жидкими, а затем гнойно-слизистыми), проблемами со сном, храпом.
При аденоидите производят промывание носа раствором соли, соды или же готовыми каплями из морской воды. Очистив нос от слизи, следует для снятия отека закапать в него сосудосуживающие капли. Однако капать их можно максимум три раза в день не более трех-пяти дней, при превышении этой дозы их действие прекратится, и отек станет стойким (его ничем нельзя будет снять). Вслед за каплями (через полчаса) следует закапать в нос лекарственные средства, например препараты Альбуцид , Протаргол , отвар дубовой коры. Если аденоиды 2 степени в стадии обострения доставляют ребенку сильный дискомфорт, могут быть назначены антибиотики и физиотерапия, а именно тубус, электрофорез с препаратом Димедрол и хлористым кальцием, УВЧ на нос. Вообще, при таком недуге главное – профилактика обострений, ведь если их не допускать, то и расти лимфоидная ткань не будет. Для этого следует закалять ребенка, применять иммуномодуляторы.
Выбор способа того, как лечить аденоиды 2 степени, зависит в основном от изменений, которые они в организме ребенка вызывают. Так, если патологический процесс влечет отставание ребенка в психическом и физическом развитии, частые обострения в виде аденоидита, гайморита, отита, развитие осложнений, приступы апноэ, рекомендуют оперативное лечение. И если у детей такой метод не всегда предпочтителен, то у взрослых аденоиды 2 степени удаляются практически всегда (то есть производится аденэктомия). Детям иногда удаляют только часть аденоидов (осуществляют аденотомию), чтобы открыть носовые ходы, но при этом оставить часть лимфоидной ткани и обеспечить сохранение иммунитета. Но аденотомия возможна только в тех случаях, когда обострения случаются нечасто или же вообще отсутствуют.
Лечение аденоидита
Как рекомендует доктор Комаровский, лечение аденоидита у детей должно начинаться при возникновении первых симптомов заболевания или подозрений на него.
Это обусловлено, прежде всего, риском возникновения осложнений на сердце и почки при переходе заболевания из острой формы в хроническую.
Оно направлено на снятие отека лимфоидной ткани, снижение чувствительности к аллергенам, борьбу с патологической микрофлорой (вирусами и микробами), повышение иммунного статуса.
Это достигается целым рядом действий.
- Климатотерапия. Пребывание ребёнка на летнем отдыхе в Крыму и на Черноморском побережье Кавказа оказывает благотворное влияние на его излечение от аденоидита, а так же оказывает выраженное профилактическое действие, предотвращая возникновение этого заболевания.
- Прием антигистаминных средств (Супрастин, Пипольфен и др.) и глюконата кальция.
- Противовоспалительные препараты (Аспирин, Ибуклин, Парацетамол и т.д).
- Антибиотики. Назначаются при эксудативно-серозном и гнойном аденоидите с выраженными явлениями интоксикации, а также при обострении хронического аденоидита с учетом предполагаемого возбудителя.
-
Местное воздействие на аденоиды:
- Сосудосуживающие капли (Нафазолин, Ксилин); антисептики (Протаргол, Биопарокс и др.);
- Ингаляция с использованием перечисленных средств;
- Откачивание слизи (у детей грудного возраста);
- Физиотерапия (кварц и лазеротерапия местно на гланды, электрофорез и диаметрия с применением лекарственных средств на региональные лимфоузлы).
- Поливитаминные комплексы и профилактика рахита.
- Полноценное питание с достаточным белково-углеводным соотношением. В случаях аллергического аденоидита и склонности к диатезам, из рациона ребенка необходимо убрать продукты которые могут вызвать эту реакцию: цитрусовые, орехи, клубника, какао, морепродукты.
Народные средства лечения аденоидитов ограничиваются добавлением в ингаляции трав, обладающих антимикробным действием (ромашка, шалфей).
Кроме того, с профилактической целью используют промывание носа солевым раствором (1 ст. ложка соли на 1 литр воды) и влажные компрессы на горло с использованием холодной воды.
Ранее для облегчения дыхания и снятия воспалительных процессов широко использовался так называемый «гоголь-моголь», в состав которого входили разогретое молоко (0,5 л), мед (1 чайная ложка), сырое яйцо и сливочное масло. Этот хорошо перемешанный коктейль в разогретом виде небольшими глотками выпивался в течение дня. Однако его эффективность спорна и обоснована только в качестве местного теплового воздействия на носоглотку в период выздоровления.
Операция заключается в механическом удалении увеличенной гланды и её разрастаний специальным аденотомом Бекмана, имеющим различные размеры в зависимости от возраста больного.
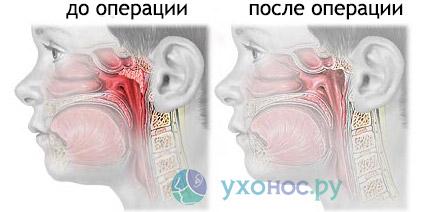
Вмешательство производят как с помощью местного обезболивания, так и при общем наркозе.
Через час-два после аденоидэктомии больной может быть выписан из медицинского центра.
Первые пять дней после операции рекомендован прием охлажденной жидкой пищи, разрешается мороженное. В последующие дни температурные ограничения снимаются.
Показания к операции:
- Выраженные нарушения носового дыхания;
- Начинающаяся деформация лицевого скелета и грудной клетки;
- Нарушения слуха, обусловленные гипертрофией носоглоточной миндалины;
- Имеющиеся хронические воспалительные заболевания других органов верхних дыхательных путей.
Абсолютные противопоказания к операции:
- Нарушения свертывающей системы крови;
- Юношеская ангиофиброма;
- Опухолевые заболевания крови;
- Сердечные заболевания с выраженными проявлениями недостаточности кровообращения.
Относительные противопоказания к аденоидэктомии:
- Острые инфекционные заболевания у ребенка;
- Заболевания кожи лица;
- Неблагоприятная эпидемическая обстановка (эпидемия гриппа, случаи кори в детском коллективе незадолго до планируемой операции).
В этих случаях, операцию производят через некоторое время (1-2 месяца), после устранения факторов риска.
Наиболее благоприятным возрастом для удаления аденоид считается период 5-7 лет.
Справка
Евгений Комаровский – известный детский врач, педиатр высшей квалификационной категории. Родился на Украине. Широко известен на территории России, бывших союзных государств, стал после серии научных публикаций в области педиатрии и нестандартного, порой противоречащего привычным канонам, взгляда на лечение детей.
Комаровский выпустил несколько книг, касающихся детского здоровья, предназначенных для родителей. Он является ведущим популярной телепрограммы «Школа доктора Комаровского» и радиопроекта «Русского радио» «Микстура шоу». Дважды папа – у него два взрослых сына. А с недавно времени и дважды дедушка – у Комаровского внук и внучка.

Показания к применению
Диоксидин назначается при аденоидах у детей. Но это не единственное его показание к применению в лечебных целях. Врачи прописывают препарат при тяжелом течении заболеваний, которые вызываются острым воспалением и образованием гнойных масс в очагах поражения. В подобных ситуациях обычные антибиотики не имеют существенного влияния на патологию, поэтому приходится подключать более действенные средства.
Лекарство является уместным при лечении таких болезненных состояний:
- Синусит.
- Цистит.
- Гайморит.
- Ринит в сопровождении с иммунодефицитом.
- Глубокие раны, которые гноятся.
- Болезни ЛОР-органов в хронической форме.
- Бактериальная форма ринита.
- Гнойная форма плеврита.
Также препарат может назначаться при лечении патологий, с которыми не справляются легкие антибактериальные составы.
Терапия на основе Диоксидина проводится в условиях стационара под руководством медицинского персонала. Такие меры позволяют предупредить развитие побочных эффектов.
Хотите снизить риск возникновения аденоидов у вашего ребенка1? Запомните 5 простых правил:
1) Кормите грудью минимум 6 месяцев, а лучше 1,5–2 года до «самоотлучения»;
2) Следите за сбалансированностью рациона малыша при переводе его на твердую пищу (общий стол);
3) Исключите из рациона ребенка консерванты и полуфабрикаты;
4) Сократите потребление ребенком сладостей;
5) Следите, чтобы ребенок как можно чаще находился на свежем воздухе.
• Экологическая обстановка. Городские дети чаще других сталкиваются с гипертрофией глоточной миндалины. Виной тому загазованность, вредные примеси в воздухе. Миндалина реагирует на эти раздражители постоянным воспаление;
• Наследственность. Такая генетическая патология как лимфатико-гипопластическая аномалия конституции может стать причиной аденоидов. Родителей должны насторожить склонность ребенка к отекам, повышенная масса тела в сравнении с возрастными нормами, а также вялость и апатичность.
Симптомы аденоидов
Подтвердить диагноз «аденоиды» может только врач и только после проведения ряда исследований. Однако, есть симптомы, которые должны послужить тревожным звоночком для родителей:
• Частые риниты. Попросту говоря, если ребенок не вылезает из соплей, и они не поддаются лечению — это повод проверить здоровье миндалин;
• Дыхание через рот, даже когда ребенок здоров;
• Плохой ночной сон, сопение или даже храп;
• Кашель как следствие постоянного стекания слизи по задней стенке глотки;
• Частые ОРВИ, ОРЗ, ангины, бронхиты, синуситы, отиты.
Помимо ярко выраженных симптомов, связанных непосредственно с органами дыхания, аденоиды, если их долгое время не лечить, могут провоцировать появление и других симптомов, связанных с наличием в организме постоянного воспалительного процесса:
• Нарушения работы ЖКТ;
• Проблемы с суставами;
• Нарушения работы нервной системы;
• Снижение слуха как следствие давления разрастающихся аденоидов на евстахиеву трубу;
• Повышенная утомляемость, кислородное голодание мозга, вялость;
• Нарушение речи, появление гнусавости голоса. Ребенок перестает выговаривать часть звуков, даже если раньше с дикцией у него все было отлично;
• Появление аденоидного типа лица: изменение в строении лицевых косей и зубов, удлинение нижней челюсти, искажение прикуса;
• Формирование «куриной грудки» в следствие недостаточной глубины вдоха10-14.
Доказано, что увеличенные аденоиды у детей могут снизить поступление кислорода в организм на 18%15!
Отставание в психическом развитии, ночной энурез и даже эпилепсия могут стать следствием гипертрофированных аденоидов.
Аденоиды — когда их надо удалять
В медицинской практике обычно подразделяют на три степени разросшихся миндалин:
Первая степень, когда миндалины не сильно увеличены в размерах. При этом может наблюдаться затруднение дыхания у ребёнка в ночное время суток и также у него может отмечаться похрапывание
Родители, как правило, нечасто обращают внимание на то, что у ребёнка аденоиды, особенно на первой стадии. Вторая степень аденоидов характеризуется тем, что ребёнок плохо дышит носом, отмечается стабильное храпение в ночное время
Именно по этим признакам чаще всего и проводят диагностику. Третья степень аденоидов является самой опасной. Они могут закрывать носоглотку более чем на 80% и тогда малыш может дышать только ртом. Кроме этого, появляется гнусавость, сильный храп во время сна. А также третья степень разрастания миндалин может стать причиной возникновения удушья.
Довольно часто родители не спешат обращать внимание на аденоиды, находящиеся на первой или второй степени. А это непременно приводит к ухудшению общего состояния здоровья маленького пациента
Когда ребёнок имеет аденоиды второй или третьей степени, то у него могут наблюдаться частые простудные заболевания. В то время, когда перекрывается область носоглотки, слизь, содержащие вредные бактерии попадает в гортанную область, вследствие чего провоцируются воспалительные процессы дыхательных путей.
Кроме этого, наличие аденоидов может замедлить у ребёнка речевое развитие. Малыши начинают гнусавить, невнятно произносить слова. А также отмечается повышенная усталость, утомляемость, маленькому пациенту постоянно хочется спать.
Такое заболевание, находясь даже в первой степени, может являться одной из причин ухудшения слуха у ребёнка. Соответственно в первую очередь, когда родители замечают проявление каких-либо перечисленных симптомов, то маленького пациента следует показать ЛОРу.
Показания для удаления аденоидов
 Конечно, спешить удалять аденоиды не стоит. По словам доктора Комаровского, делать это нужно только тогда, когда имеются существенные показания, и это зависит от того, насколько они увеличены.
Конечно, спешить удалять аденоиды не стоит. По словам доктора Комаровского, делать это нужно только тогда, когда имеются существенные показания, и это зависит от того, насколько они увеличены.
Показания для операции удаления аденоидов у детей в возрастном промежутке от трёх до шести лет могут быть следующими:
- ребёнок не дышит носом либо дышит очень плохо;
- у малыша отмечается ухудшение слуха;
- ребёнок плохо спит и часто просыпается;
- ребёнок храпит по ночам, что не является характерным для данной возрастной категории;
- часто отмечаются заболевания синуситом; отитом, ОРВИ;
- может отмечаться в редких случаях после пятилетнего возраста деформация лица.
Назначением показаний для проведения операции по удалению аденоидов занимается ЛОР врач, а затем к нему присоединяется хирург. А также необходимо разрешение от родителей. Довольно часто врачи хирургической специальности рекомендуют проводить операцию по удалению аденоидов в возрастном промежутке от пяти до семи лет в независимости от их степени.
Детский доктор Комаровский полагает, что с операцией спешить не следует и она является крайней мерой. Операцию, по его мнению, лучше сделать тогда, когда консервативные способы лечения не дают результатов. Или когда состояние ребёнка сильно ухудшается.
Чем опасны аденоиды?
Независимо от того, какая выявлена стадия болезни, следует приступать к лечению. Если этого не делать, то возможно развитие патологий:
- Нарушается слух. Это связано с тем, что увеличенные миндалины нарушают естественную вентиляцию среднего уха. При этом ухудшается работа барабанной перепонки, снижается слух.
- Часто возникают отиты. Разросшаяся ткань мешает нормальному протеканию физиологических процессов евстахиевой трубы, способствует возникновению гнойных или катаральных отитов.
- Развиваются хронические заболевания. Аденоиды становятся местом размножения микрофлоры. Постоянный очаг воспаления неблагоприятно действует на работу всего организма.
- Увеличивается количество простуд. Дыхание через рот приводит к накоплению в носовых ходах слизи с микроорганизмами. Ребенок часто болеет, промежутки между выздоровлением сокращаются.
- Ухудшается снабжение мозга кислородом. Это способствует снижению работоспособности, быстрой утомляемости.
Постоянное воспаление тканей приводит к усиленной выработке слизи. Постепенно она опускается в дыхательные пути, вызывая бронхит, фарингит, трахеит. Кроме внутренних изменений, можно заметить и внешние проявления болезни. Аденоиды 3, 4-й степени влияют на рост костей. У ребенка изменяется внешность, он не может правильно произносить некоторые слова, появляется гнусавость голоса.
Классификация
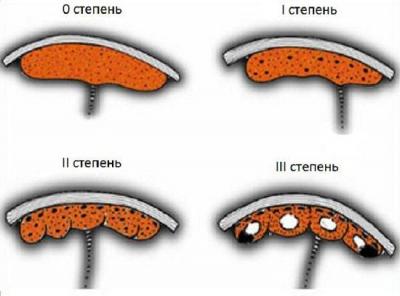
Классификация аденотонзиллита предусматривает выделение типичной и особой нетипичной форм хронического гипертрофического аденотонзиллита (при этих заболеваниях наблюдается патологическое разрастание ткани глоточной миндалины — аденоиды I, II, III степени).
Степени разрастания аденоидов:
аденоиды 1 степени — хоаны (от греч. choane — воронка), внутренние носовые отверстия, соединяющие носовую полость с ротовой и с глоткой, закрыты аденоидами на одну треть;
аденоиды 2 степени — хоаны закрыты аденоидами на две трети;
аденоиды 3 степени — хоаны закрыты аденоидами полностью.
Типичный хронический аденотонзиллит бывает:
1) Компенсированный — преобладание местных воспалительных процессов в небных и глоточной миндалинах над общими реакциями организма. Ухудшение общего состояния детей только при рецидивах (повторах) хронического аденотонзиллита или при повторных ОРЗ.
2) Субкомпенсированный — на фоне выраженных воспалительных изменений в небных и глоточной миндалинах появляется умеренное ухудшение самочувствия (общая слабость, вялость, головная боль, боль в суставах), часто возникают обострения хронического аденотонзиллита.
3) Декомпенсированный — хронические воспалительные изменения в небных и глоточной миндалинах сочетаются с полной недостаточностью системы местного иммунитета, выраженным ухудшением общего самочувствия и развитием серьезных сопутствующих хронических заболеваний соединительной ткани, таких, как ревматизм — воспалительное заболевание соединительной ткани с преимущественным поражением сердца, хронических заболеваний бронхолегочной системы, желудочно-кишечного тракта или осложнений (паратонзиллярные абсцессы — скопление гноя позади небных миндалин, хронический лимфаденит — воспаление близлежащих лимфатических узлов и др.)
Нетипичный хронический гипертрофический аденотонзиллит с аденоидами I, II, III степени как особая форма заболевания, по многим внешним признакам сопоставим с типичным, однако непосредственно в миндалинах воспалительный процесс выражен слабо.
По данным специалистов, аденотонзиллит влияет на частоту вирусных инфекций у ребенка, нарушает работу ресничек, выстилающих слизистую оболочку полости носа (выполняющих функцию самоочищения носа), из-за затрудненного дыхания кровь недостаточно насыщается кислородом, что ведет к кислородному голоданию головного мозга. Аденотонзиллит может способствовать развитию различных патологических состояний, таких, как нарушение формирования лицевого скелета в результате отсутствия носового дыхания, нарушению нормального расположения зубов, к воспалительным заболеваниям уха, носа и околоносовых пазух, воспалительных заболеваний глотки, гортани и нижележащих дыхательных путей и т.п.
Можно ли применять в уши при отите?
Диоксидин в уши детям применяют при воспалении наружного слухового прохода. Если повреждена барабанная перепонка, Диоксидин в ухо ребёнку не закапывают. При перфорации барабанной перепонки велика вероятность негативного влияния на головной мозг.
Диоксидин при отите у детей используют по назначению врача. Разводят препарат до концентрации 0,1/0,2/0,5%. Ухо очищают от загрязнения влажным ватным диском. Капают по 1-2 капле в каждый слуховой проход три раза за день на протяжении недели. Лечение каплями прекращают, если малыш жалуется на:
- головокружение, головную боль;
- высокую температуру;
- зудящую сыпь по телу;
- выделения из уха.
Ребёнку необходимо вызвать врача, подробно описав медику дозировку и схему приёма антибактериального препарата.
Противопоказания и побочные эффекты

Лекарство может спровоцировать расстройство желудка
Медикаментозное средство запрещено к применению в случаях, если у пациента выявлены к нему противопоказания. Речь идет о следующих состояниях:
- Кормление грудью и вынашивание ребенка.
- Дисфункция надпочечников.
- Возраст до 12 лет (если используется препарат в концентрированном виде).
- Индивидуальная непереносимости активного вещества лекарства.
Диоксидин в форме раствора не предназначается для употребления внутрь. Им необходимо исключительно полоскать горло. Но даже в этом случае часть активного вещества может оказаться в организме пациента. Оно проникает через слизистую оболочку в кровь. По этой причине запрещается лечиться подобным образом беременным женщинам, так как препарат токсичен для плода.
Организм маленького ребенка, который находится в утробе матери, очень слаб. Поэтому воздействие такого препарата будет иметь для него негативные последствия в виде нарушенного развития внутренних органов и систем. По этой же причине запрещается давать лекарство малышам в чистом виде. Хотя в отдельных случаях Диоксидин закапывают в нос детям при аденоидах.
Если лекарство вводится в организм больного внутривенным методом, то ему стоит ожидать развития побочных реакций:
- Высыпания на кожном покрове, образование пигментированных пятен.
- Головные боли.
- Судороги.
- Диспепсия.
- Боли в области живота.
- Рвота и диарея.
Побочные эффекты медики наблюдают у 10% пациентов, которые лечатся Диоксидином. Уменьшить вероятность развития отрицательных реакций позволяет соблюдение правил использования препарата в терапии.
Домашние средства лечения аденоидов
В домашних условиях на ранних стадиях заболевания можно применять средства народной медицины. Натуральные составы позволяют устранить воспаление, уменьшить отек и облегчить состояние ребенка. Предварительно следует проконсультироваться с лечащим врачом, исключив вероятные аллергические реакции.
Домашние средства:
- промывание носовых пазух раствором морской соли;
- употребление рыбьего жира;
- закапывания свекольного сока с медом (2:1);
- использовать каплю пихтового масла в каждую ноздрю (3-4 раза в день);
- масло туи закапывать на ночь (6-8 капель);
- промывания раствором соды и 10% спиртовой настойки прополиса (200 мл воды, ¼ ч. ложки соды, 15-20 капель настойки прополиса).
Регулярные промывания помогут очистить носоглотку от скопления слизи, бактерий и вирусов. Умеренное воздействие средств не вызывает дискомфорт при проведении процедур, позволяет не навредить нежной слизистой оболочке ребенка.
 Промывание носа морской солью.
Промывание носа морской солью.
Методы лечения аденоидита в педиатрии
Лечение хронического аденоидита у детей проводится двумя способами: консервативным (медикаментозным) и хирургическим.
 Консервативный подход в лечении
Консервативный подход в лечении
Симптоматическая терапия направлена на устранение признаков заболевания. Первоначально ребёнку восстанавливают носовое дыхание. Перед тем как применять лекарственные средства, проводят санацию слизистой оболочки – удаляют корочки, слизь, гной и другой патологический экссудат. Для промывания носа применяют такие растворы – Салин, Аквамарис, физраствор (NaCl 0,9%). Для этих целей также используют отвары лекарственных трав – ромашки, зверобоя. После тщательного очищения закапывают дезинфицирующие и антисептические препараты:
- Мирамистин, Хлоргексидин – антисептики широкого спектра действия;
- 3% Колларгол – коллоидный раствор серебра;
- 20% Альбуцид – антибиотик для местного применения.
Если в носу выраженный отёк, используют сосудосуживающие капли (продолжительность курса не более 5 дней):
- Фенилэфрин;
- Нафтизин;
- Галазолин;
- Ксимелин;
- Отривин.
Консервативное лечение проводится в домашних условиях и только при отсутствии осложнений. Основные направления терапии:
- промывание и полоскание горла;
- противовоспалительные средства;
- муколитические препараты;
- иммуномодуляторы;
- гомеопатия;
- витаминотерапия;
- симптоматические – жаропонижающие, болеутоляющие, седативные;
- дыхательная гимнастика, массаж;
- антибиотики по показаниям.
Залог успешного лечения дома – комплексный подход. Если это не дало результатов, то маленького пациента госпитализируют. Продолжительность пребывания в больнице 10-14 дней.
 Хирургическое лечение
Хирургическое лечение
При отсутствии результатов медикаментозной терапии, ребёнка лечат хирургическими методами. Удаление аденоидов проводят в стационаре под местным или общим наркозом.
Используют как классические, так и инновационные методики:
- Классическая аденотомия с применением специальных ножей Бекмана. Гипертрофированная ткань иссекается, продолжительность операции – 30-40 минут.
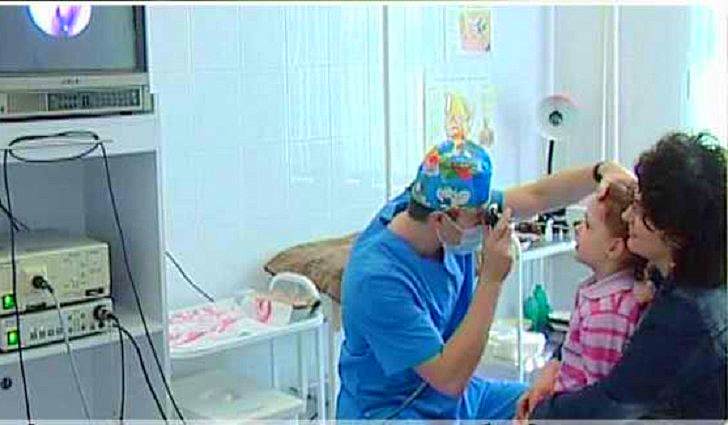
- Малоинвазивная эндоскопическая методика – применение специальных приборов, возможность визуализировать операционный процесс на экране. Преимущества – здоровые ткани не травмируются, удаляются только видоизменённые.
- Ликвидация аденоидов с использованием лазера. Преимущества – бескровность, отсутствие надрезов (атравматичность), быстрая реабилитация.
Противопоказания для хирургического вмешательства у детей:
- острые воспалительные заболевания дыхательной системы;
- патология органов кроветворения;
- подозрение на рак;
- аномалии строения твёрдого и мягкого нёба, расщелины;
- возраст малыша до 2 лет;
- 30 дней после прививки.
Профилактика аденоидита – своевременное лечение респираторных инфекций, укрепление иммунитета, создание высоких социальных стандартов жизни ребёнка.
Хронический аденоидит даже после удаления может рецидивировать. Чтобы предупредить эти неблагоприятные последствия, лечение проводят комплексно и под контролем отоларинголога, хирурга, иммунолога, аллерголога, педиатра. В будущем пациенту рекомендуют избегать переохлаждений, посещения общественных мероприятий и контакта с инфицированными людьми в период повышенной эпидемиологической обстановки.
Лечение небулайзером
Небулайзер представляет собой распылитель, который позволяет действующему веществу лучше усвоиться организмом. Удобен для лечения детей, т. к. процедура проходит безболезненно. Ингаляции помогают избавиться от симптомов, сопутствующих заболеванию. Список лекарственных средств, продолжительность сеансов, их частоту определяет врач. Правила применения растворов:
- в качестве растворителя следует использовать стерильный физраствор или минеральную воду без газа;
- не рекомендуется применять кипяченую или дистиллированную воду;
- температура жидкости к началу сеанса должна быть не выше 20°С;
- не использовать травяные отвары и эфирные масла, содержащие крупные частицы.
Противопоказания к проведению ингаляций:
- склонность к кровотечениям из носа;
- повышенная температура тела (более 37,5°С);
- повышенная чувствительность к компонентам раствора.
Использование данного аппарата не приносит эффективности на второй и третьей стадии заболевания. Он подходит для профилактики рецидивов.