Угроза и причины преждевременных родов — симптомы, признаки и профилактика
Содержание:
Как распознать у себя угроза преждевременных родов: симптомы
- Наличие болей внизу живота различного характера. Это могут быть тянущие и ноющие боли. Значительное опасение должны вызывать боли, которые приобретают регулярный характер, то есть возникают периодически через определенный промежуток времени. Боли в пояснице также могут говорить об угрозе преждевременных родов в результате гипертонуса задней стенки и натяжения связок, которые крепят матку к крестцу.
- Некоторые женщины в силу разности болевого порога могут не ощущать боли, однако отмечают ощущение скованности матки регулярного характера.
- Наличие кровянистых выделений из половых путей различной интенсивности. Данные симптом характерен и для других угрожающих состояний беременности, например, отслойки нормально расположенной плаценты, поэтому очень важна в этом случае дифференциальная.
Почему происходят преждевременные роды?
Преждевременные роды происходят по разным причинам. В большинстве случаев преждевременные роды происходят спонтанно, но некоторые в результате раннего стимулирования родовой деятельности или проведения кесарева сечения как по медицинским показаниям, так и по немедицинским причинам.
Общие причины преждевременных родов включают многоплодную беременность, инфекции и такие хронические состояния, как диабет и высокое кровяное давление; однако часто причина остается не выявленной. Оказывают воздействие также и генетические факторы. Лучшее понимание причин и механизмов будет способствовать разработке способов предотвращения преждевременных родов.
Преждевременные роды: причины
Причинами преждевременных родов могут стать самые разные факторы:
| связанные с состоянием здоровья матери |
|
| связанные с состоянием здоровья плода |
|
| вызванные особенностями течения данной беременности |
|
| другие причины |
|
Причины преждевременных родов
Прежде чем рассмотреть, что провоцирует преждевременные роды, следует отметить, что специалисты классифицируют их на несколько видов. А именно: преждевременные роды могут начаться спонтанно или могут быть вызванными медицинскими препаратами. Вызывать преждевременные роды врачи могут по показаниям со стороны матери (если у нее обнаружено тяжелое заболевание, угрожающее жизни) и по показаниям плода: неизлечимые пороки развития, прогрессирующее ухудшение состояния, внутриутробная гибель. Начаться преждевременные роды могут на разных сроках: на 22-28 неделях: ребенок весит не больше 1000 г, на 28-30 неделях: вес новорожденного может достигать 1500 г, на 31-33 неделях: недоношенность средней степени тяжести, на 34-36 неделях: практически доношенные дети.
Преждевременные роды могут начаться по разным причинам. В первую очередь выделяют материнские факторы преждевременных родов, которые обусловлены состоянием здоровья женщины, к ним относятся аборты и выскабливания матки, операции на шейке матки, а также предыдущие преждевременные роды. Кроме того, начаться преждевременные роды могут по причинам, обусловленным течением беременности. Они могут быть самыми разнообразными: злоупотребление алкоголем, никотином и наркотиками, хронический стресс или депрессия, возраст женщины младше 18 или старше 35 лет, травмы, инфекции половых органов, предлежание плаценты, истмико-цервикальная недостаточность, а также недостаточное количество микроэлементов и витаминов в организме.
Стоит особенное внимание уделить такой причине, как предлежание плаценты. Дело в том, что у 50% женщин начаться преждевременные роды могут при наличии этой патологии
В норме плацента должна быть прикреплена к верху матки. Но иногда она смещается к маточному зеву, перекрывая его. Основным симптомом предлежания плаценты является болезненное кровотечение, обнаружив которое стоит срочно обратиться к врачу. Кстати, при предлежании плаценты родовая деятельность возможна только путем кесарева сечения.
Руководящие принципы для улучшения результатов преждевременных родов
ВОЗ разработала новые руководящие принципы с рекомендациями для улучшения результатов преждевременных родов. Этот набор ключевых мероприятий может улучшить шансы для выживания и показатели здоровья преждевременно рожденных детей. Руководящие принципы включают мероприятия для матери, такие как стероидные инъекции перед родами, предоставление антибиотиков после отхода вод до начала схваток и сульфата магния для профилактики неврологических нарушений у ребенка) и мероприятия для новорожденного ребенка, такие как термальный уход (по методу кенгуру), поддержка кормления, безопасное использование кислорода и другие виды лечения, облегчающие дыхание ребенка.
Руководящие принципы с рекомендациями для улучшения результатов преждевременных родов — на английском языке
В настоящее время ВОЗ координирует проведение двух клинических испытаний, которые называются «ACTION» (аббревиатура для Antenatal Corticosteroids for Improving Outcomes in preterm Newborns – применение кортикостероидов в дородовой период для улучшения показателей здоровья у недоношенных новорожденных), среди женщин, которым угрожает риск преждевременных родов:
- Многострановое исследование в области незамедлительного применения «метода кенгуру» (по действующей в настоящее время рекомендации, этот метод следует начинать применять лишь после стабилизации состояния ребенка) в Гане, Индии, Малави, Нигерии и Объединенной Республике Танзания.
- Внедренческое исследование в области расширения масштабов применения «метода кенгуру» в Индии и Эфиопии.
В рамках этих испытаний будут оценены безопасность и эффективность использования стероидных инъекций для женщин и недоношенных новорожденных в странах с низким и средним уровнем дохода.
1 Liu L, Oza S, Hogan D, Chu Y, Perin J, Zhu J, et al. Global, regional, and national causes of under-5 mortality in 2000-15: an updated systematic analysis with implications for the Sustainable Development Goals. Lancet. 2016;388(10063):3027-35.
2Blencowe H, Cousens S, Oestergaard M, Chou D, Moller AB, Narwal R, Adler A, Garcia CV, Rohde S, Say L, Lawn JE. National, regional and worldwide estimates of preterm birth. The Lancet, June 2012. 9;379(9832):2162-72.
Последствия для матери
Восстановление после раннего прерывания беременности дольше, чем после обычных родов. В зависимости от состояния постельный режим рекомендуется соблюдать на 2–3 дня дольше. Провести в стационаре придется от недели до месяца, затем будет еще более долгий реабилитационный период. Возможность повторной беременности зависит от состояния женщины. В большинстве случаев повторная беременность будет угрожать жизни матери, поэтому противопоказана.
Если операция прошла недостаточно успешно, возможно развитие следующих осложнений:
- кровотечение;
- плацентарный полип – остаток плаценты в матке;
- воспалительные процессы – абсцессы, эндометриты, аднекситы;
- разрыв шейки матки из-за сильного напряжения мышц.
Многие из этих осложнений приводят к бесплодию из-за невынашивания беременности. Именно поэтому, если есть альтернатива, врачи рекомендуют родить в срок, а не раньше. Если же альтернативы нет, приходится идти на риск.
Беременность в дальнейшем не исключена, но крайне редко рекомендована. Перед тем, как запланировать следующего ребёнка, желательно подождать 4-5 лет, после этого посетить обследование и убедиться, что организм женщины готов к продолжению рода. И если это не так, отказаться от повторной беременности.

Как проходят искусственные роды подробно расскажет врач
Особенности послеродового периода
При преждевременных родах кроме акушеров и педиатра присутствует врач-неонатолог, который принимает ребенка в теплые пеленки, оценивает его состояние и при необходимости проводит реанимационные мероприятия. Довольно часто недоношенных малышей для дальнейшего наблюдения помещают в специальные кювезы. В них поддерживается определенный уровень влажности, температуры и насыщения воздуха кислородом, которые помогают малышу быстрее адаптироваться к новой жизни.
Для матери послеродовой период практически ничем не отличается от такового при срочных родах. Однако при преждевременных родах несколько чаще встречаются инфекционные осложнения (послеродовой эндометрит, нагноение швов) и кровотечения, поэтому проводится соответствующее лечение и профилактика.
Как это происходит?
Искусственные роды – довольно жестокая процедура. Вопрос о жизни плода отходит на второй план или вообще не ставится. Наиболее простой способ является и наиболее щадящим для плода – это применение простагландинов. Эти вещества стимулируют открытие шейки матки и сокращение ее мышц. Их вводят во влагалище в виде вагинальных свечей, таблеток или гелей. В результате удается стимулировать роды с минимальным кровотечением у матери.
В качестве дополнительных средств используются спазмолитики, чтобы раскрыть шейку матки, успокоительные препараты, окситоцин, прокол околоплодного пузыря. В матке происходят те же процессы, что и при обычных родах, – отделяется плацента, отходит пробка, разрывается плодный пузырь и рождается малыш.
Малое кесарево сечение не отличается от того, как проходят обычные операции завершения беременности. Женщина переносит его под общим наркозом. Такой метод предпочтителен, если состояние женщины не позволяет перенести обычный вариант родов.
Существуют методики, которые основаны на умерщвлении плода и изгнании или извлечении уже мертвого. Их допустимо применять только в том случае, если плод совершенно точно не будет жизнеспособен.
Лечение при опасении на преждевременные роды
После диагностирования такого процесса назначается дифференцированное лечение. Оно может быть проведено только при начальной родовой деятельности для сохранения беременности. Лечение в данном случае может включать в себя четыре составляющие:
-
Антибиотики.
Во время подбора метода лечения учитывается причина болезни. Например, если причиной преждевременных родов является инфекция, женщине назначат курс антибиотиков. Также назначают их в случае, если до 33 недели срока беременности у женщины отойдут околоплодные воды или начнется их подтекание. В том случае, если по этой же причине происходят преждевременные роды на 34 неделе беременности, их останавливать, скорее всего, уже не будут. Антибиотики назначают также для профилактики, поскольку эта мера помогает избежать инфицирования плода и воспалительных послеродовых заболеваний у матери.
-
Токолитическая терапия
Чтобы снизить возбудимость матки и ее активную сокращаемость, врач может назначить прием токолитических препаратов. Сегодня наиболее эффективным и безопасным средством является гинипрал, с помощью которого в экстренных случаях можно эффективно снять повышенный тонус матки. Могут также назначить нифедипин, индометацин, магния сульфат, 25% раствор сернокислой магнезии.
-
Седативная терапия
Если у женщины наблюдается угрожающая или начинающаяся стадия преждевременных родов, ей могут назначить прием обезболивающих и спазмолитических препаратов. Наиболее эффективным средством является эпидуральная анестезия. В том случае, если ее применение невозможно из-за противопоказаний у пациентки, назначаются другие виды анальгетиков и спазмолитиков: но-шпа, анальгин, атропин, папаверин и другие.
-
Профилактика респираторного дистресс-синдрома плода (РДС)
После инфицирования плода РДС является второй по значимости причиной смерти недоношенных детей, которые родились до 34 недели. Связано это с тем, что легкие плода до этого срока еще не способны осуществлять дыхание самостоятельно. Поэтому врачи назначают внутримышечно или внутривенно препараты из группы кортикостероидов. Стоит также отметить, что в случае истмико-цервикальной недостаточности шейки матки до 28 недели срока беременности могут наложить шов на шейку матки, который предотвратит ее раскрытие. Преждевременные роды на 34 недели врачи могут не останавливать, поскольку в этом случае их исход более благоприятный по сравнению с родовой деятельностью на более ранних сроках.
Истмико-цервикальная недостаточность шейки матки является распространенной причиной преждевременных родов. Эта болезнь представляет собой патологическое состояние шейки матки, во время которого она не способна противостоять внутриматочному давлению и удерживать плод в полости матки. На 16-18 неделях избавиться от истмико-цервикальной недостаточности можно хирургическим путем. Стоит отметить, что в таком случае возможны осложнения вплоть до разрыва шейки матки, сепсиса, стеноза шейки матки. Менее травматичным способом лечения истмико-цервикальной недостаточности является использование поддерживающих акушерских пессариев.
Лечение пациенток напрямую зависит от стадии преждевременных родов. Например, на угрожающей стадии назначают внутрь или ректально токолитические препараты, спазмолитики, антибиотики для лечения инфекций и успокоительные. На этом этапе возможно амбулаторное лечение. Пациенток с начинающейся стадией преждевременных родов лечат исключительно в стационарных условиях. В этом случае беременность стараются продлить как можно дольше. Женщин с начавшейся преждевременной родовой деятельностью госпитализируют и проводят подготовку легких плода. В этом случае использование токолитических препаратов является уже неэффективным.
Ультразвуковые признаки патологического состояния.
На ультразвуковом исследовании некоторые врачи могут выставлять гипертонус миометрия, особенно это касается локального гипертонуса (состояние, когда в тонусе находится не весь миометрий матки, а только какая-то его часть, например задняя или передняя стенка ). Без клинической симптоматики женщине выставляется диагноз угрозы преждевременных родов. Однако идентификация только гипертонуса миометрия не является основой для выставления диагноза. Это состояние может быть реакцией миометрия на прохождение ультразвука через его толщу, что является закономерным и нормальным ответом матки на такой раздражитель.
Первые роды: схватка схватке рознь.
Первороженицы, как правило, больше всех переживают, пройдут ли роды в срок. Незнание и неопытность делают их более нервными и мнительными. Конечно же, они будут комфортнее себя чувствовать под присмотром врачей. Однако именно при первых родах не стоит никуда торопиться и вот почему. Первые схватки чаще всего протекают незаметно, безболезненно. Учащаются тренировочные схватки, которые по ошибке можно принять за настоящие, а, значит, раньше времени переволноваться. Наверняка многие наблюдали такую картину в фильмах, где при малейшем подозрении беременная с вещами мчится в роддом, но ее отправляют обратно.
Важно понимать, что главным отличием тренировочных схваток от настоящих является нечеткость по времени. Промежуток между двумя схватками может быть от 5-15 мин
А тренировочные вообще можно остановить просто сменив позу или приняв теплую ванну. Также можно прибегнуть и к другим методам для расслабления мышц брюшной полости. Однако, бывают случаи, когда схватки Брэкстона-Хигса изнуряют женщину своим постоянством. В таком случае возможно затруднение развития родовой деятельности. Такая ситуация требует безотлагательного врачебного вмешательства.
Как говорилось ранее, настоящие схватки повторяются через определенное время. Если же время между ними и меняется, то только в меньшую сторону, а сами схватки усиливаются. Когда во время схваток не помогает хождение, смена позы, теплая ванная и т.п. — готовьтесь рожать. Особенно если промежуток между ними равен 5-7 минутам.
В случае со вторыми и третьими родами схватки протекают более выражено и ярко. К тому же женщине уже знакомы эти ощущения, да и тренировочные схватки практически исключаются.
Причины возникновения проблемы

Основными причинами, которые занимают ведущее место среди факторов возникновения такого состояния, являются установленная недостаточность лютеиновой фазы еще до беременности, а также прогестероновая недостаточность во время вынашивания, врожденные пороки развития, маточно-плодовая инфекция.
Недостаточность лютеиновой фазы
Это состояние гормонального фона женщины, характеризующееся снижением уровня прогестерона во вторую фазу овариально-менструального цикла. Именно прогестерон влияет на секреторные преобразования эндометрия (внутреннего слоя матки), которые готовят его к имплантации эмбриона. Если прогестерона недостаточно, то эндометрий имеет неподходящие характеристики для нормального присоединения к матке. Прогестерон, в свою очередь, является основным гормоном беременности, отвечающим за расслабление маточной мускулатуры, вернее мускулатуры тела матки, миометрия, в то же время обеспечивая спазм мышечного слоя шейки матки,что является профилактикой истмико-цервикальной недостаточности – укорочения и открытия шейки матки.
Также прогестерон обладает незаменимым влиянием на сосуды, обеспечивая их расслабленное состояние – вазодилатацию
Воздействуя на кору головного мозга, прогестерон оказывает седативное (успокаивающее) влияние на беременную, которая не должна обращать внимание на хлопоты и заботы повседневной жизни, формируя доминанту беременности. Именно недостаток данного гормона зачастую вызывает такую проблему, как тонус матки – угрозу преждевременных родов
Врожденные пороки развития
Это довольно частая причина угрожающего прерывания беременности. При поступлении в стационар женщины с клиникой болей внизу живота на сроке до 8 недель гестации, ей дается на подпись документ, в котором поясняется, что в 80% случаев причиной прерывания беременности на данных сроках являются врожденные пороки развития. Однако эта причина в современном обществе нивелируется на сроке после 22 недель, поскольку по всем протоколам и клиническим рекомендациям внедрено проведение скрининговых исследований на выявление врожденных пороков развития.
Но нельзя исключать и случаи, когда врождённые пороки пропускаются при проведении двух скрининговых обследований, которые и вызывают гипертонус.
МПИ
Маточно-плодовая инфекция – термин, который в последнее время всё чаще и чаще становится причиной госпитализации беременных женщин в акушерские стационары. Причинами развития данной нозологической формы являются:
- Острые респираторные вирусные инфекции, которые женщина перенесла в ранние сроки беременности.
- TORCH (Т – токсоплазмоз «toxoplasmosis», О – другие инфекции «others», R – краснуха «rubella», С – цитомегаловирусная инфекция «cytomegalovirus», H – герпес «herpes simplex virus») – группа инфекций, которые могут передаться от женщины плоду внутриутробным способом. Как правило, протекает остро во время беременности, а в случае затяжного нелечения перерастает в хроническую форму. Анализ на TORCH-инфекции рекомендуется делать за два-три месяца до беременности или на самых первых неделях после зачатия.
- Бактериальная инфекция. Может влиять на плод исходя как из кариозного зуба, так и, например, из почек, которые при беременности являются скомпрометированным органом из-за давления на мочевыводящие пути беременной матки, в силу чего может возникнуть нарушение оттока мочи – уростаз, благоприятное условие для развития инфекции в почке.
Иные причины
- Нельзя исключать влияние стрессовых факторов на организм беременной женщины. При возникновении стрессовой ситуации выделяются стероиды, которые на гормональном уровне вызывают повышение тонуса матки, тем самым провоцируя угрозу преждевременных родов.
- Наличие в анамнезе внутриматочных манипуляций в виде прерывания беременности путем использования острого кюретажа полости матки, кюретажа по причине замершей беременности, фракционно-диагностического исследования могут вести к возникновению и истмико-цервикальной недостаточности, тем самым вызывая угрозу преждевременных родов.
- Также среди причин выделяют многоводие, которое являются следствием проявления инфекционных агентов в организме беременной женщины, и многоплодную беременность.
Юридические вопросы
Искусственные роды запрещены во многих странах мира. В России также периодически поднимается вопрос об их запрете. Это объясняется тем, что после 16-й недели у малыша почти полностью сформированы органы чувств, он может ощущать боль. Исходя из этого считается, что процедура болезненна для матери и ребенка.
Активисты, настаивающие на запрете искусственных родов, считают, что у ребенка есть право на жизнь, поэтому прерывать беременность раньше времени недопустимо. Различные социальные аспекты, в том числе изнасилование, известны заранее и можно прервать беременность до 12-й недели. При этом вопрос о том, что делать женщине, чье здоровье оказалось под угрозой после 20-й недели, остается открытым.
Лечение: методы борьбы с данным состоянием
Основной задачей терапии преждевременных родов является проведение курса профилактики респираторного дистресс-синдрома плода. Делаются внутримышечные инъекции дексаметазона, бетаметазона, которые способствуют созреванию легких плода, что необходимо при неудачной попытке купирования данного состояния. Такая профилактика проводится на сроках с 24-й по 34-ю неделю гестации согласно действующим клиническим рекомендациям.
Направление лечение данного патологического состояния
- Седативная терапия — лечение, направленное на снижение тревожного компонента с целью успокоения женщины.
- Спазмолитическая терапия. Показаны к назначению такие спазмолитики, как платифиллин, спазмалгон, папаверин. Папаверин может применяться как внутримышечно, так и в виде ректальных суппозиториев. Прекрасным препаратом также являются индометациновые свечи в дозировке 50 мг, которые влияют на механизм развития угрозы путем блокирования простагландинов – веществ, участвующих в возникновении тонуса матки. Однако терапию индометацином не рекомендуется применять длительно.
- При идентификации регулярной родовой деятельности рекомендовано назначение токолитической терапии – лечения, направленного на снижение тонуса матки. С данной задачей прекрасно справляются гинипрал, трактоцил. В клинических рекомендациях также присутствует назначение нифедипина в таблетированной форме по схеме с целью проведения острого токолиза.
- При идентификации недостаточности прогестеронового компонента назначается утрожестан, дозировка которого регулируется в индивидуальном порядке.
- Если причиной явилась маточно-плодовая инфекция, для купирования необходимо воздействие на причину состояния – то есть противовирусная, антибактериальная терапия в сочетании со спазмолитиками.
Осложнения при преждевременных родах
В случае преждевременных родов бывают осложнения для состояния здоровья матери и ребенка. Что касается матери, то для нее последствия будут минимальными, поскольку преждевременные роды мало чем отличаются от своевременных. Более того, во время них реже случаются разрывы промежности. Тем не менее, пройти комплексное обследование состояния здоровья женщине все же придется. Нужно это в большей степени для определения причин проблемы и назначения лечения, которое в будущем могло бы предотвратить возможные преждевременные роды.
Что касается ребенка, то для него последствия преждевременных родов могут быть более значительными. Акушерская тактика ведения родов предусматривает, прежде всего, защиту плода от инфекций и вирусов. Но в любом случае осложнения зависят от того, на каком сроке родился малыш. Например, малыша, родившегося на 28 неделе срока, сразу же переводят в специализированную больницу, где есть все необходимое медицинское оборудование для ухода за ним.
Дети, рожденные в период от 28 до 34 недель срока беременности, переносят родовую деятельность лучше, поэтому их переводят в палату интенсивной терапии. Малыши, появившиеся на свет после 34 недели беременности, могут самостоятельно дышать, переваривать пищу, выводить отходы жизнедеятельности. Единственной их проблемой, которую нужно будет решить врачам, является недостаточный вес.
Деятельность ВОЗ
В мае 2012 года ВОЗ и партнеры опубликовали доклад «Рожденные слишком рано — доклад о глобальных действиях в отношении преждевременных родов», который содержит первые за всю историю оценки преждевременных родов в разбивке по странам.
Для уменьшения проблем со здоровьем и числа потерянных жизней в результате преждевременных родов ВОЗ проводит следующие конкретные действия:
- работает с государствами-членами и партнерами по подготовке плана «Каждый новорожденный: план действий по ликвидации предупреждаемой смертности» в рамках Глобальной стратегии охраны здоровья матери и ребенка Генерального секретаря ООН;
- работает с государствами-членами над улучшением доступности и качества данных о преждевременных родах;
- каждые три-пять лет проводит обновленный анализ глобальных уровней и тенденций преждевременной рождаемости;
- работает с партнерами во всем мире в области проведения научных исследований причин преждевременных родов, а также тестирования эффективности и подходов к проведению мер вмешательства для предотвращения преждевременных родов и лечения преждевременно рожденных детей;
- регулярно обновляет клинические руководящие принципы ведения беременности и матерей с преждевременно начавшейся родовой деятельностью или подвергающихся риску преждевременных родов, а также руководящие принципы ухода за преждевременно рожденными детьми, включая применение «метода кенгуру», кормление детей с низкой массой тела при рождении, лечение инфекций и респираторных проблем, а также последующий уход в домашних условиях; и
- разрабатывает методики для повышения квалификации работников здравоохранения и оценки качества медицинской помощи, оказываемой матерям, которым угрожает риск преждевременных родов и рождения недоношенных детей;
- поддерживает страны в области реализации руководящих принципов ВОЗ по дородовому наблюдению, направленных на снижение риска негативных результатов беременности, включая преждевременные роды, и обеспечение позитивного опыта беременности для всех женщин.
Недостатки и возможные осложнения
Медикаментозный аборт не всегда проходит гладко как в домашних условиях, так и под наблюдением специалиста. Частота осложнений намного ниже, чем у хирургического, но вероятность присутствует.
Неполный аборт
Самое серьезное и частое осложнение, к нему приводят частичное или полное отсутствие абортивного воздействия, в результате чего в полости матки остаются остатки плодного яйца, или, что случается гораздо реже, беременность развивается дальше. В этом случае из-за токсичного воздействия препарата вакуум-аспирация – вынужденная мера. Комбинация средств нарушает процесс органогенеза зародыша.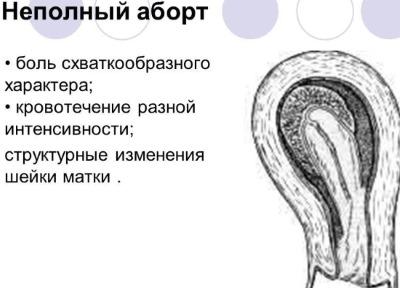
Частота неполного аборта достигает 4% и увеличивается пропорционально сроку беременности. При обнаружении последствий на аппарате УЗИ пациентка отправляется на процедуру вакуум-аспирации или выскабливания. Остатки плодного яйца способны вызвать развитие воспалительных процессов в эндометрии и проблемы с зачатием в будущем.
Маточное кровотечение
Обычная продолжительность кровянистых выделений 7-10 дней, при этом происходит постепенное уменьшение их объема. Если этого не наблюдается, а цвет крови ярко-алый, можно заподозрить патологию. Интенсивное кровотечение может наблюдаться при анемии или проблемах в гемостатической системе крови.
При частоте смены прокладок более 1 в течение часа требуется экстренное обращение за медицинской помощью для выявления причин и остановки кровотечения.
Интенсивные боли
Мизопростол стимулирует роды и вызывает схватки. Их выраженность и интенсивность могут отличаться у женщин и зависят от срока гестации. Острая режущая боль бывает при наличии внематочной беременности. В этом случае требуется неотложная помощь пациентке.
Диспептические нарушения
После приема препаратов могут возникать тошнота, рвота, диарея. Частота достигает 5%. Для симптоматической терапии рекомендуется «Метоклопромид» («Церукал») внутрь по 1 таблетке 3 раза в сутки. При неукротимой рвоте – внутримышечно по 10 мг 2 раза в сутки.
Повышение температуры тела, жар
Медикаментозный аборт может сопровождаться увеличением показателей до субфебрильных значений (37,5°С). Такая температура не должна вызывать опасений. Увеличение более 38,0°С и сохранение дольше 1 дня могут говорить о развитии инфекционно-воспалительного процесса в полости матки.
Температура может сопровождать неполный аборт, при котором остатки плодного яйца становятся благодатной почвой для размножения бактерий.
Скажем «нет» задержке родов.
Выражение «все в ваших руках» весьма актуально в случае возможного перенашивания. Для того чтобы выйти из зоны риска, нужно соблюдать несколько простых, но действенных правил.
1. Что мы кушаем? Третий триместр беременности должен проходить налегке. То есть из рациона исключить мясо, жирный творог, сладкое, дрожжевую сдобу и т.п. Если кушать, то по чуть-чуть. Оптимальным вариантом станет вегетарианство. Полезными будут каши, морепродукты, зелень, сухофрукты. Это приведет к мягкости и податливости мышц и суставов беременной, что положительно скажется на процессе родов.
2. Выполняем упражнения. Речь идет о подготовительной суставной гимнастике, задача которой научить женщину расслабляться. Лучше всего проводить ее комплексно, или подобрать свой тип — аэробная или общеразвивающая. Результат — быстрые и легкие роды.
3. Гулять, гулять и еще раз гулять. Прогулки на свежем воздухе не только расслабляют и успокаивают, но и питают организм беременной и ее малыша разными питательным веществами и кислородом.
4. «Мы одно целое». Женщине нужно общаться со своим малышом. На последнем сроке ребенок уже четко определяет голос матери, ее настроение. Так зарождается крепкая связь, которая закрепится моментом рождения.
Какие роды называют преждевременными?
Как известно, нормальная беременность одним плодом длится примерно 40 недель: родовая деятельность у первородящих в норме развивается на 38-40 неделях, у повторнородящих — на 37-38 неделях. Роды двойни в норме могут начаться на 37, тройни — на 34, четверни — на 28 неделях беременности. Преждевременными же, по определению ВОЗ, считают роды, развившиеся раньше этих сроков, начиная с 22 недели беременности, когда вес плода достиг 500 грамм.
В зависимости от срока гестации преждевременные роды подразделяют на несколько групп:
роды с 22 до 27 недель 6 дней
характеризуются высоким риском заболеваемости и смертности: рожденный в этот срок ребенок считается глубоко недоношенным,имеющим экстремально низкую массу тела (до 1000 г) и выраженную незрелость легких.
роды с 28 до 30 недель 6 дней
дети, появившиеся на свет на этом сроке, имеют тяжелую недоношенность, незрелые легкие и низкую массу тела (до 1500 г).
роды с 31 по 33 неделю 6 дней
малыши, родившиеся на этом сроке, имеют недоношенность средней степени, вес около 2000 г и более зрелые легкие.
роды с 34 по 36 неделю 6 дней
самый «благоприятный» срок для преждевременных родов: дети уже практически готовы к рождению, поскольку все функции их организма полностью сформированы и адаптированы к жизни вне материнской утробы.
Как можно заметить, чем раньше происходят преждевременные роды, тем тяжелее состояние новорожденного малыша и хуже прогноз для его дальнейшей жизни.
Профилактика преждевременных родов
Разумеется, профилактика преждевременных родов лучше, чем их лечение. Специалисты выделяют два вида профилактики: первичную, которая целесообразна до наступления беременности, и вторичную — во время протекания беременности. К методам первичной профилактики относятся ограничения внутриматочных манипуляций, к которым, например, относятся аборты. Кроме того, желательно женщине пройти комплексное медицинское обследование, направленное на выявление хронических гинекологических заболеваний, наличия инфекций и индивидуальных особенностей организма.
Вторичная профилактика может предполагать внедрение антиникотиновых программ среди беременных, а также назначения прогестерона. Кроме того, женщине нужно своевременно встать на учет в женскую консультацию и как можно точнее проинформировать врача о состоянии здоровья. Во время беременности стоит избегать контакта с больными людьми, чтобы не подхватить какую-либо инфекцию. Кроме того, женщина не должна подвергаться физическим нагрузкам, стрессам и перенапряжению. Она должна регулярно проходить все необходимые обследования, сдавать анализы на инфекции и вирусы, внимательно следить за состоянием здоровья.