Симптомы и лечение полиомиелита у детей
Содержание:
Как передается
Особенно опасными считаются лица с инаппарантной формой патологии или неспецифическими проявлениями без признаков поражения нервной системы. От таких людей могут заразиться многие, ведь изоляции они не подвергаются. Основными путями заражения полиомиелитом являются следующие:
-
Фекально-оральный. Заражение происходит через продукты, обсемененные патогенными микроорганизмами. Переносчиками инфекции являются мухи. По этой причине в тропических странах заболевание регистрируется на протяжении всего года, а при умеренном климате – летом или осенью.
-
Воздушно-капельный. Вирусоноситель или больной выделяют вирусные частицы при чихании, кашле, разговоре, вместе с испражнениями. Этот путь заражения более опасен при условии близкого контакта, причем только на ранней стадии заболевания.
-
Контактный. Заражение происходит при касаниях предметов обихода или других вещей, на которых остались вирусные частицы. Сам контакт не несет особой опасности, но при несоблюдении гигиены вирус может попасть на слизистые оболочки рта.
Первичная репликация вируса происходит в лимфоэпителиальной ткани ротоглотки, кишечнике, лимфатических узлах, пейеровых бляшках. Гематогенными и лимфогенными путями он доходит до селезенки, печени, костного мозга. Вирус попадает к нервным клеткам по осевым цилиндрам вегетативной нервной системы или через гематоэнцефалический барьер. Внедрившись, он нарушает синтез белка и нуклеиновых кислот. На фоне этого наблюдается:
-
периваскулярная инфильтрация из глиальных клеток и нейтрофилов;
-
деструктивные и дистрофические изменения, которые могут привести даже к полной гибели нейронов;
-
параличи и парезы, если в утолщениях спинного мозга разрушена 1/3-1/4 часть нервных клеток.
Каждая форма поражения полиовирусом проявляется определенными симптомами. При паралитической отмечаются парезы или параличи. Для остальных форм более характерны симптомы интоксикации. К общим признакам заболевания относятся:
-
лихорадка;
-
сыпь;
-
расстройство мочеиспускания и стула;
-
катаральные явления;
-
парестезия, болезненность мышц;
-
колебание артериального давления;
-
одышка, удушье;
-
потливость;
-
параличи, парезы;
-
нарушения фонации, проблемы с глотанием;
-
паралич лицевого нерва;
-
менингеальный синдром;
-
онемение конечностей;
-
цианоз.
Народные методы лечения болезни
Если говорить о народных средствах, то рекомендуется применять вишневый сок. Но существуют и другие методы борьбы с болезнью. Сироп из полезного шиповника рекомендован к применению на всех этапах болезни, а в острой стадии полезен чистотел. Принимайте сок этого чудесного растения с одной капли до 10, постепенно увеличивая необходимые дозы. Добавляйте в смесь молоко. Также можно применить и 50 г сухой травы чистотела. Залить его 300 г кипятка и настоять один час. Принимайте такую полезную настойку теплой по 30 г несколько раз на день.
Обратите свое внимание на алоэ. Это чудодейственное растение прекрасно восстанавливает необходимые процессы в организме, оно незаменимо для нервной системы
Подкожно в бедро на протяжении месяца вводите 1 мл сока. Сделайте перерыв на месяц, после чего повторите дозу – 30 уколов по 1 мл утром, желательно каждый день.
Для детей очень полезно вводить по 0,5 мл алоэ в течение 4 дней, можно и по 5 уколов на протяжении 25 дней, не забудьте сделать перерыв на 28 дней. В зависимости от формы заболевания можете продолжить процедуры 14 уколами через день под кожу по 0,5 мл. Не забывайте регулярно проводить консультации со своим врачом, это не только поможет в лечении, но и предостережет вас от совершения каких-либо ошибок.
Противоинфекционная терапия
Специальные сыворотки для купирования вируса полиомиелита в организме больного по состоянию на начало 2020 г еще не придумали, по крайней мере официальных сведений об этом не выявлено.
Для этого, больному вводят внутримышечно гамма-глобулин, с дозировкой в 0,5-1 мл на 1 кг массы тела, но в сумме не более 20 мл. Всего делается от 3 до 5 таких инъекций. Также вводятся препараты интерферона.
Также проводится гемотерапия (по методу М.А. Хазанова) – ребенку внутримышечно вводится 10-20 инъекций по 5-30 мл крови, взятая из вены отца или матери. Сыворотка для инъекций берется от выздоровевших от полиомиелита родителей или взрослых, которые контактировали с больными детьми (сыворотка реконвалесцентов).
Антибиотики при полиомиелите назначают лишь в том случае, если есть угроза присоединения вторичной инфекции бактериального происхождения, чтобы не допустить развитию пневмонии и других болезней бактериального характера. Антибиотики против вирусной инфекции не эффективны.
Причины и возбудитель полиомиелита
Все усилия инфекционистов были положены на изучение этиологии развития полиомиелита, и результатом многочисленных лабораторных анализов стала идентификация трех типов вируса-возбудителя, способных провоцировать развитие острого полиомиелита (вирус Брунгильда, вирус Лансинг и вирус Леон).
Возбудитель полиомиелита имеет относительно небольшие метрические параметры (средний диаметр 17-27 мкм) и относится к категории энтеровирусов. Отличительной особенностью вируса-возбудителя полиомиелита является его повышенная устойчивость к действию факторов окружающей среды, в связи с чем, возбудитель способен длительное время сохранять патогенность особенно в продуктах питания, воде и испражнениях человека.
Возбудитель полиомиелита может длительный период времени сохранять признаки жизнедеятельности в условиях пониженных температур, длительного замораживания и высушивания, и в то же время проявляет крайнюю чувствительность к повышенным температурным реакциям. Так, при воздействии температуры более 55°С инактивация вируса наступает в течение 8 минут. Полное разрушение вируса полиомиелита в кратчайшие сроки наблюдается при воздействии хлорамина, раствора хлорной извести или формалина, а также калия перманганата и перекиси водорода.
Основной составляющей вируса-возбудителя полиомиелита являются нуклеопротеины. Так, при полном очищении вируса полиомиелита содержание рибонуклеиновой кислоты составляет 20%, однако данный субстрат обуславливает высокую патогенность вируса по отношению к человеческому организму.
Попадание вируса полиомиелита в организм человека происходит через ротоглотку или носоглотку, однако репликация возбудителя осуществляется в структурах лимфатической системы кишечника, а также лимфоглоточном кольце. Продолжительность вирусемии при полиомиелите составляет в среднем семь суток, в течение которых отмечается повсеместное распространение вируса с появлением патоморфологических изменений во всех тканях и внутренних органах. В структуры центральной и периферической нервной системы происходит проникновение вируса полиомиелита не только гематогенным путем, но и через периневральные пространства. Максимально выраженные патологические изменения при полиомиелите развиваются в структурах нервной системы, так как во внутренних органах возбудитель быстро погибает.
Основные патоморфологические изменения при полиомиелите локализуются в нейронах ствола головного, а также передних рогах спинного мозга. При непосредственном внедрении вируса полиомиелита в нейрон происходит запуск выраженных гемодинамических нарушений в виде паралитического расширения сосудов, отека, мелкоточечных множественных кровоизлияний, локализующихся в мозговом веществе, а также в оболочках. При патоморфологическом анализе удается обнаружить выраженную периваскулярную клеточную инфильтрацию, субстратом которой являются нейтрофилы и глиальные клетки. Основу патогенеза неврологических нарушений при полиомиелите составляют деструктивные изменения нейронов, обусловленные дисбалансом внутриклеточной продукции белков.
Дебют неврологических нарушений при полиомиелите провоцируется разрушением хроматофильного вещества Ниссля в цитоплазме мотонейронов, которое можно выявить методом окрашивания нервной ткани специальными красителями. Впоследствии наблюдается разрушение ядра, что влечет за собой нарушение репаративных процессов в нейроне. После деструкции нервных элементов остаются продукты распада, которые утилизируются макрофагами, тем самым попадая в общий кровоток. Организация дефектов нервной ткани заключается в разрастании астроцитарной глии, которая представляет собой пролиферативную реакцию, а формирование глиального рубца занимает примерно три месяца.
Патоморфологические изменения во внутренних органах заключаются отеком, точечными кровоизлияниями, мелкоочаговым некрозом, поэтому острый полиомиелит инфекционистами рассматривается как общая инфекционная патология, основные патоморфологические проявления которой локализуются в структурах центральной нервной системы.
Как проявляется полиомиелит у детей: первые признаки
Продолжительность инкубационного периода при полиомиелите может быть в среднем около 2 недель.
Различают 4 стадии в течение полиомиелита: начальную, паралитическую, восстановительную и стадию остаточных явлений. Как проявляется полиомиелит у детей на каждой из этих стадий?
Начинается заболевание остро. В большинстве случаев начало болезни похоже на грипп. Первым признаком полиомиелита у ребенка являются катаральные изменения со стороны верхних дыхательных путей — могут быть насморк, боли в горле, кашель, значительно повышается температура тела. Есть повышенная потливость. У части детей, больны полиомиелитом, имеют место расстройства деятельности желудочно-кишечного тракта — запоры или поносы. Больной ребенок может предъявлять жалобы на общую слабость, головную боль; он вялый, сонливый, однако ночью спит плохо. Отмечаются тошнота и рвота. Порой у ребенка можно наблюдать затемненное сознание и бред. Также симптомом полиомиелита у ребенка могут быть характерные подергивания и судороги. Наиболее часто судороги можно увидеть у детей первого года жизни. При сгибании шеи и спины ребенок чувствует болезненность в позвоночнике; также он отмечает болезненность при надавливании на позвоночник. Беспокоят боли в конечностях. С нарастанием тяжести заболевания появляются сильные боли в плечах, спине; при движении эти боли резко усиливаются. Иногда признаком полиомиелита у ребенка является ригидность затылочных мышц (ребенок оказывается не в состоянии нагнуть голову). Описанную клиническую картину можно наблюдать в течение нескольких дней.
Как видно на фото, иногда симптомами полиомиелита у детей могут быть поражения мышц шеи, туловища, живота (брюшного пресса), а также мышц грудной клетки:
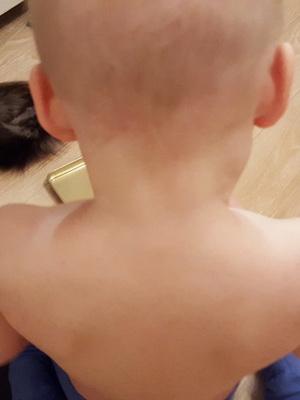

Если развивается паралич диафрагмы и межреберных мышц, страдает дыхание. Продолжается паралитическая стадия полиомиелита в течение 1-2 недель, иногда и более.
Уже в начале восстановительной стадии заболевания признаки полиомиелита у детей сходят на нет: исчезают головная боль и чрезмерная потливость; как правило, прекращается болезненность в позвоночнике и конечностях. В отдельных группах мышц восстанавливается движение. Сначала процесс восстановления идет быстро, но потом замедляется. Продолжительность восстановительного периода — до 3 лет. Если в каких-то мышцах функция не восстанавливается, то развивается атрофия этих мышц.
Для стадии остаточных явлений характерны стойкие вялые параличи, атрофия некоторых групп мышц, развитие контрактур. Имеют место различные деформации.
На этих фото представлены фото признаков полиомиелита у детей на каждой стадии:


В ряду осложнений полиомиелита у детей нужно назвать воспаление легких, инфекцию мочевых путей. Зачастую именно из-за присоединения того или иного осложнения после полиомиелита дети и погибают.
Эффективность вакцин
Введение в практику вакцин, предупреждающих полиомиелит, привело к быстрому снижению заболеваемости, а на многих территориях — к практически полной его ликвидации (например, в СССР с 1961 г.). (В 1961 г. заболеваемость снизилась с 22000 случаев до 4000 случаев, с 1962 г. регистрировалось не более 100—150 случаев в год, причем многие из них, возможно, вызывались другими энтеровирусами).
С 1988 года число случаев заболевания полиомиелитом в мире уменьшилось более чем на 99%: по оценкам, с 350 000 до 73 случаев, зарегистрированных в 2015 году. Такое уменьшение стало результатом глобальных усилий по ликвидации этой болезни. Вакцина против полиомиелита формирует длительный иммунитет к вирусу всех типов у 95% привитых уже после первого курса вакцинации (три прививки).
Некоторые из стран переключились только на инактивированную полиовакцину в связи с достигнутым прогрессом в направлении окончательного искоренения полиомиелита (когда риск дикого полиовируса снизился). Но большинство стран пользуются ОПВ, поскольку она обладает уникальной способностью вызывать формирование местного иммунитета кишечника, что означает, что она может прервать передачу дикого полиовируса в природной окружающей среде. Это невозможно в случае использования ИПВ — инактивированной полиовакцины, которая стимулирует низкий уровень иммунитета против полиовируса в кишечнике и в результате обеспечивает индивидуальную защиту против полиомиелита, однако в отличие от ОПВ не способна предотвратить распространение дикого полиовируса. ИПВ рекомендуется больным иммунодефицитом, ВИЧ-инфицированным, а также тем, в чьих семьях есть такие больные.
Диагностика полиомиелита
Если ребенок не привит от полиомиелита, то любые симптомы, схожие с ОРВИ могут свидетельствовать о развитии заболевания. Поэтому при наличии нескольких общих симптомов необходимо сразу же вызывать врача, чтобы не упустить драгоценное время и вовремя диагностировать заболевание.
Точными методами являются лабораторные исследования, для которых потребуется сдать биоматериал, в котором может быть обнаружен вирус – это:
- кровь;
- мазок из носоглотки;
- кал.
Также специалист может отправить ребенка на электроэнцефалограмму и МРТ. Однако данные методы дают неспецифические результаты.
Стоит отметить, что при подозрении на полиомиелит, ребенка госпитализируют в инфекционный стационар.
Примечание: Так симптоматика полиомиелита схожа с признаками многих других заболеваний, а в некоторых случаях болезнь не проявляется вообще, то единственными правильными методами диагностики являются лабораторные исследования.
Живая вакцина против полиомиелита
В СССР первые эпидемии полиомиелита официально зарегистрированы в 1949 году — в Прибалтике, Казахстане и Сибири. Однако еще в 1945 году советский эпидемиолог Михаил Чумаков вел активные исследования в области разработки вакцины от полиомиелита. В молодости он стал жертвой клещевого энцефалита, после чего почти полностью оглох и потерял подвижность правой руки.
Уже став академиком, Чумаков засыпал руководство Академии наук и советское правительство письмами о создании центра по борьбе с полиомиелитом. Институт по изучению полиомиелита он получил в 1955 году — и сразу же начал действовать.
В 1956 году академик Чумаков с несколькими коллегами отправились в длительную командировку в США. Там началось их сотрудничество с Альбертом Сейбиным, изменившее ход истории болезни.
К тому времени эпидемия в СССР приняла страшный размах. По некоторым данным, в 1957 году было зарегистрировано 24 тыс. случаев полиомиелита, 13 тыс. из них паралитических, — тысячи смертей. Система здравоохранения оказалась не готова к появлению огромного числа детей-инвалидов.
Усилиями команды Чумакова в 1957 году в стране начала производиться инактивированная вакцина, которую срочно отправляли в эндемичные районы. Однако требовалось более универсальное решение и явно больший охват иммунизации.
Альберт Сейбин бесплатно передал свои штаммы Михаилу Чумакову и Анатолию Смородинцеву, которые подвергли их тщательным лабораторным исследованиям. После получения положительных результатов они провели первые ограниченные исследования. В круг испытуемых, рассказывают современники, входили сотрудники институтов и их дети (в том числе дети Михаила Петровича Чумакова).
Переход на ОПВ был актуален для СССР. В отличие от убитой вакцины, она обладала низкой себестоимостью и могла производиться практически в любых количествах. Для введения ОПВ не требовался квалифицированный медицинский персонал, поскольку капля этой жидкости помещалась непосредственно в рот ребенка или на кубик рафинированного сахара, что позволяло охватить иммунизацией максимальное количество населения.
Не менее весомые преимущества нашлись и с биологической точки зрения. Живая вакцина препятствует репликации вируса и выделению его с калом — простыми словами, она рвет цепочку распространения дикого вируса. Зато введенный привитому ребенку вакцинный вирус контактным способом передается его братьям, сестрам и друзьям, создавая таким образом коллективный иммунитет.
В 1958 году Минздрав СССР разрешил проведение расширенных испытаний ОПВ. В январе — апреле 1959 года в Эстонии и Литве под руководством Михаила Чумакова были привиты и тщательно обследованы 27 тыс. детей, а под руководством Анатолия Смородинцева — 12 тыс. детей в Латвии. Полученные результаты подтвердили безопасность и высокую эффективность вакцины. К концу 1959 года в СССР были привиты более 15 млн человек. В 1960 году Минздрав издал указ о проведении обязательной иммунизации населения от 2 месяцев до 20 лет, вакциной было привито 77,5 млн человек (более 35% населения).
В 1961 году эпидемии полиомиелита в нашей стране прекратились. Динамика была поразительная: в 1958 году в СССР заболеваемость составляла 10,6 случая на 100 тыс. населения, а уже в 1963-м — 0,43 случая, в 1964–1979 годах — 0,1–0,01 случая на 100 тыс. человек.
Причины заражения
Инфекцию провоцирует один из трех штаммов полиовируса. Источником его являются уже заболевшие люди или вирусоносители. К факторам риска развития полиомиелита относятся:
-
плохая канализация;
-
большое скопление людей;
-
большие миграционные потоки из стран Центральной и Средней Азии;
-
отсутствие массовой специфической профилактики;
-
недостаточные гигиенические навыки у детей;
-
немытые овощи, фрукты и другие зараженные продукты;
-
употребление зараженной воды, купание в загрязненных водоемах;
-
несоблюдение правил личной гигиены (редкое мытье рук);
-
домашние мухи.
Как передается
Особенно опасными считаются лица с инаппарантной формой патологии или неспецифическими проявлениями без признаков поражения нервной системы. От таких людей могут заразиться многие, ведь изоляции они не подвергаются. Основными путями заражения полиомиелитом являются следующие:
-
Фекально-оральный. Заражение происходит через продукты, обсемененные патогенными микроорганизмами. Переносчиками инфекции являются мухи. По этой причине в тропических странах заболевание регистрируется на протяжении всего года, а при умеренном климате – летом или осенью.
-
Воздушно-капельный. Вирусоноситель или больной выделяют вирусные частицы при чихании, кашле, разговоре, вместе с испражнениями. Этот путь заражения более опасен при условии близкого контакта, причем только на ранней стадии заболевания.
-
Контактный. Заражение происходит при касаниях предметов обихода или других вещей, на которых остались вирусные частицы. Сам контакт не несет особой опасности, но при несоблюдении гигиены вирус может попасть на слизистые оболочки рта.

Первичная репликация вируса происходит в лимфоэпителиальной ткани ротоглотки, кишечнике, лимфатических узлах, пейеровых бляшках. Гематогенными и лимфогенными путями он доходит до селезенки, печени, костного мозга. Вирус попадает к нервным клеткам по осевым цилиндрам вегетативной нервной системы или через гематоэнцефалический барьер. Внедрившись, он нарушает синтез белка и нуклеиновых кислот. На фоне этого наблюдается:
-
периваскулярная инфильтрация из глиальных клеток и нейтрофилов;
-
деструктивные и дистрофические изменения, которые могут привести даже к полной гибели нейронов;
-
параличи и парезы, если в утолщениях спинного мозга разрушена 1/3-1/4 часть нервных клеток.
Профилактические мероприятия
При подозрении на полиомиелит больного немедленно изолируют, а всех, кто с ним контактировал, подлежат наблюдению в течение 21 дня.
Безусловно, самый лучший способ профилактики полиомиелита — это вакцинация. На сегодняшний день пока не придумали ничего лучше, чем такая профилактика полиомиелита.
Прививочные мероприятия по предупреждению заболевания являются строго обязательными. Начинают вакцинацию с первых месяцев жизни ребёнка. Она включена в перечень обязательных детских прививок, поэтому проводится бесплатно.
Вакцина бывает двух видов:
- инактивированная (ИПВ) с убитыми вирусами — инъекционная форма;
- пероральная живая вакцина (ОПВ) в виде драже или жидкого раствора.
Родители должны знать всё о прививке от полиомиелита, — когда её делают, как вести себя после неё, какие возможны осложнения.
Вакцинация от полиомиелита
 Первая волна вакцинации проходит в три этапа:
Первая волна вакцинации проходит в три этапа:
- в 3 месяца;
- в 4 месяца;
- в 5 месяцев.
Следующая волна вакцинации проходит в 18 месяцев, шесть лет и заканчивается в 14 лет. Вторая волна ревакцинации может быть проведена совместно с вакцинами от коклюша, столбняка и дифтерии (АКДС).
Как называется прививка от полиомиелита?
Однокомпонентные вакцины:
- российская вакцина полиомиелитная 1,2,3 типа (per os) — в виде капель;
- французская вакцина «Имовакс Полио» — раствор для внутримышечного введения;
- бельгийская инактивированная вакцина «Полиорикс» — внутримышечная инъекция.
Многокомпонентные вакцины:
- бельгийская многокомпонентная «Инфанрикс Пента» (коклюш, дифтерия, столбняк, гепатит B, полиомиелит) — инактивированная для инъекций;
- французская инактивированная «Тетраксим» многокомпонентная полиомиелит, дифтерия, столбняк, коклюш — для внутримышечного введения;
- бельгийская многокомпонентная «Инфанрикс Гекса» — гепатит B, столбняк, коклюш, дифтерия, полиомиелит (инактивированная) и от гемофильной палочки (менингит, пневмония) — инъекции;
- французская многокомпонентная вакцина «Пентаксим» (от столбняка, дифтерии, коклюша и полиомиелита, а также от гемофильной палочки, вызывающей менингит и пневмонии) — внутримышечно.
В течение часа после введения живой вакцины нельзя кормить и поить ребёнка.
Если рассматривать полиомиелит у взрослых, с точки зрения заражения и осложнений, то становится очевидна необходимость прививки, потому что взрослые тоже болеют этой болезнью. Для взрослых вакцинация необходима, если человек не получил её в детстве и при поездке в зоны опасные по данному заболеванию: Пакистан, Афганистан и т. д. Ревакцинация проводится каждые 5–10 лет.
Благодаря усилиям всеобщей вакцинации полиомиелит у беременных женщин встречается крайне редко. Раньше среди беременных заболеваемость была высокой, болезнь протекала тяжелее, чем у остальных людей. Нередки были случаи самопроизвольного аборта. Если случалось внутриутробное заражение, то плод имел различные виды параличей. Смертность таких детей приближалась к 25%.
Подведём итоги. Полиомиелит поражает самый уязвимый возраст 4–5 летних деток. Когда ребёнок стремится всё познать и исследовать. Отмирание нервных клеток в этом возрасте трудно будет восстановить даже самой продолжительной реабилитацией. Вирус опасен и для взрослых людей. Лекарства во время вспышки полиомиелита бесполезны, а каждый новый случай будет способствовать передаче вируса. И пока в мире остаётся хоть один инфицированный ребёнок, риску заражения полиомиелитом будут подвергаться все дети, поэтому лучший способ профилактики болезни — это вакцинация.
https://youtube.com/watch?v=prgeVV9iq2U
Последствия и осложнения после полиомиелита
Период восстановления различных неврологических дисфункций у каждого пациента может варьировать в широких временных пределах. Первоначально отмечается восстановление активной двигательной функции в менее пораженных мышечных волокнах с последующим распространением на другие группы мышц. При глубоком поражении мышц, обусловленном полной гибелью мотонейронов, восстановление движений может вовсе не произойти. В большинстве ситуаций полное восстановление двигательных функций у пациента, страдающего полиомиелитом, наблюдается лишь спустя 1,5 года, однако в некоторых ситуациях период восстановления может занимать десятилетия.
При осложненном течении полиомиелита развиваются стойкие парезы, а также параличи, которые не имеют тенденцию к восстановлению даже спустя много лет, а также формируются пожизненные остаточные явления. При паралитической клинической форме полиомиелита период восстановления начинается с купирования интоксикационных проявлений и болевого синдрома. Паралитическая форма полиомиелита отличается неблагоприятным течением и замедленным восстановлением двигательных функций. Длительный период времени у пациента отмечается пониженный мышечный тонус, арефлексия, а также атрофия. Ввиду того, что восстановление тонуса и трофики мышечных волокон происходит ассиметрично и неравномерно, создаются условия для формирования искривлений, деформаций и контрактур. Кроме того, отмечается замедление роста кости в пораженной конечности, что провоцирует развитие хромоты.
Контрактуры суставов проявляются в виде ограничения объема движений в них, а также склонностью к развитию привычных вывихов, паралитического искривления грудного и поясничного отдела позвоночника, деформацией стоп, косолапостью.
Летальный исход при полиомиелите наступает крайне редко, преимущественно при развитии тяжелых гемодинамических и дыхательных расстройств.
Профилактика полиомиелита
Несмотря на определенную эффективность санитарных условий и личной гигиены, наиболее эффективным способом предотвращения распространения полиомиелита является вакцинация.
В настоящее время дети в Российской Федерации, согласно Национальному календарю прививок, получают две дозы инактивированной полиомиелитной вакцины (ИПВ) (V1 в 3 месяца, V2 в 4,5 месяца) и четыре дозы живой полиомиелитной вакцины (ОПВ) (V3 в 6 месяцев, R1 в 18 месяцев, R2 в 20 месяцев и R3 в 14 лет) или 4 дозы ИПВ (в 3, 4-4,5, 5-6 и 18 мес.) + 2 дозы ОПВ (в 20 мес. и 14 лет). Помимо этого могут применяться туровые (дополнительные) дозы вакцины при ухудшении эпидемической обстановки или снижении процента охвата вакцинацией.
Аллергическая реакция на вакцину ИПВ/ОПВ может вызывать аллергическую реакцию у некоторых людей. Это связано с тем, что препарат (ИПВ) содержит следовые количества антибиотиков (стрептомицина, полимиксина B и неомицина). Поэтому вакцина не должна вводиться людям, имеющим аллергию на эти лекарства.
Симптомы аллергической реакции, как правило, развиваются в течение от нескольких минут до нескольких часов после введения прививки и могут включать в себя:
- Затрудненное дыхание
- Слабость
- Осиплость голоса, или свистящее дыхание
- Сердцебиение
- Крапивницу
- Головокружение
- Чрезвычайную бледность
- Отек гортани
Если у Вас или Вашего ребенока возникла аллергическая реакция после введения вакцины, следует незамедлительно обратиться за медицинской помощью.
Уменьшение количества инъекций, необходимых ребенку Для уменьшения количества болезненных инъекций, в настоящее время все чаще создаются и применяются многокомпонентные вакцины. К примеру, Пентаксим (АаКДС + ИПВ + ХИБ) или Инфанрикс Гекса ( АаКДС + ИПВ + гепатит В + ХИБ). Эти вакцины не всегда доступны по полису ОМС, и получить их можно в частном медицинском центре.
Частота побочных реакций при введении комбинированных вакцин практически не отличается от таковой при введении аналогичных раздельных вакцин. Об этом подробнее можно прочесть здесь
Вакцинация взрослых от полиомиелита В Российской Федерации практически все взрослые были привиты против полиомиелита в детстве. Поэтому при планировании поездки в неблагополучный по полиомиелиту район взрослому человеку, получившему в детстве полный курс вацинации от полиомиелита, следует ввести лишь одну дозу ИПВ или ОПВ, гарантирующую пожизненный иммунитет.
Однако, тем взрослым, которые не были полностью привиты в детстве, показана трехкратная иммунизация против полиомиелита, по схеме 0 – 1(2) – 14 месяцев.
Лечение полиомиелита
Лечение полиомиелита осуществляется врачом-инфекционистом в условиях стационара.
Больные изолируются в бокс на 40 дней.
Специфического лечения против заболевания не существует –
- проводится симптоматическая терапия (жаропонижающие, обезболивающие, успокоительные препараты),
- назначается гаммаглобулин и витаминотерапия (витамины С, В1, В 12, В6), аминокислоты.
Больным в острой стадии заболевания показан строгий постельный режим (2-3 недели). При параличе дыхательной мускулатуры – искусственная вентиляция легких.
Особого внимания требуют парализованные конечности. Положения ног, рук и позвоночника должны быть правильными. Ноги укладывают параллельно, чуть сгибая в коленных и тазобедренных суставах с помощью подложенных валиков. Стопы должны находиться перпендикулярно к голеням (их фиксируют подкладыванием плотной подушки под подошвы). Руки разводят в стороны и сгибают в локтевых суставах под углом в 90°.
Для улучшения нервно-мышечной проводимости назначают прозерин, нейромидин, дибазол. Лечение в инфекционном отделении занимает 3-4 недели.
Восстановительное лечение начинается в стационаре и продолжается амбулаторно. Назначается лечебная физкультура, проводятся занятия с ортопедом, водные процедуры (упражнения под водой), физиотерапия (УВЧ, электростимуляция, прикладывание горячих влажных компрессов на больные мышцы). В дальнейшем показано санаторно-курортное лечение (морские, серные ванны, грязи).
Деятельность ВОЗ
Создание Глобальной инициативы по ликвидации полиомиелита
В 1988 году на 41-й сессии Всемирной ассамблеи здравоохранения была принята резолюция о ликвидации полиомиелита в мире. Это положило начало Глобальной инициативе по ликвидации полиомиелита (ГИЛП), возглавляемой национальными правительствами, ВОЗ, «Ротари Интернэшнл», Центрами США по контролю и профилактике болезней (CDC) и ЮНИСЕФ и поддерживаемой основными партнерами, включая Фонд Билла и Мелинды Гейтс. Это произошло после сертификации ликвидации натуральной оспы в 1980 году, прогресса, достигнутого на протяжении 1980-х гг. в области ликвидации полиовируса в Америке, и принятия «Ротари Интернэшнл» обязательств по мобилизации средств для защиты всех детей от этой болезни.
Прогресс
В целом, с момента создания ГИЛП число случаев заболевания уменьшилось более чем на 99%.
В 1994 году Американский регион ВОЗ был сертифицирован как свободный от полиомиелита. За ним последовали в 2000 году Регион ВОЗ для стран Западной части Тихого океана и в июне 2002 года Европейский регион ВОЗ.
27 марта 2014 года Регион стран Юго-Восточной Азии ВОЗ был сертифицирован как свободный от полиомиелита, т.е. в этой группе стран от Индонезии до Индии передача дикого полиовируса прекращена. Это достижение знаменует важный шаг вперед в глобальной ликвидации — в настоящее время 80% населения планеты живет в сертифицированных на отсутствие полиомиелита регионах.
На сегодняшний день более 16 миллионов людей спасено от паралича. По оценкам, благодаря систематическому предоставлению детям витамина А во время проведения мероприятий по иммунизации против полиомиелита предотвращено более 1,5 миллиона случаев смерти детей.
Возможности и риски: чрезвычайный подход
Стратегии ликвидации полиомиелита эффективны в случае их осуществления в полном объеме. Это ясно видно на примере Индии, которая в январе 2011 года успешно остановила полиомиелит, вероятно, в самых технически сложных условиях, и в марте 2014 года весь Регион стран Юго-Восточной Азии ВОЗ был сертифицирован как свободный от полиомиелита.
Но неспособность применять стратегические подходы приводит к продолжающейся передаче вируса. Эндемическая передача вируса продолжается в Афганистане, Нигерии и Пакистане. Неспособность остановить распространение полиомиелита в этих остающихся районах может привести к тому, что через 10 лет в мире ежегодно будет происходить до 200 000 новых случаев заболевания.
Признавая как эпидемиологическую возможность, так и значительные риски потенциальной неспособности, при консультировании со странами, пораженными полиомиелитом, заинтересованными сторонами, донорами, партнерами, а также национальными и международными консультативными органами был разработан новый «Стратегический план ликвидации полиомиелита и осуществления завершающего этапа».
Новый План был представлен на Глобальном саммите по вакцинам в Абу-Даби, Объединенные Арабские Эмираты, в конце апреля 2013 года. Это первый план по одновременной ликвидации всех типов болезни, вызванных как диким полиовирусом, так и полиовирусами вакцинного происхождения.
Будущие преимущества ликвидации полиомиелита
С ликвидацией полиомиелита человечество будет праздновать получение значительного глобального общественного блага, преимуществами которого будут в равной мере пользоваться все люди, независимо от того, где они живут. Экономическое моделирование показало, что ликвидация полиомиелита позволит сэкономить, по меньшей мере, 40-50 миллиардов долларов США главным образом в странах с низким уровнем дохода
И, что самое важное, успех будет означать, что ни один ребенок никогда больше не будет страдать от ужасных пожизненных последствий паралича, вызванного полиомиелитом