Пилоростеноз у новорожденных
Содержание:
Симптомы и признаки пилоростеноза
Врожденный пилоростеноз дает о себе знать с первых недель жизни ребенка, но всегда есть промежуток, протекающий без каких-либо симптомов, малыш выглядит крепким и здоровым, хорошо ест. Наличие такого благополучного периода объясняется очень маленькими порциями пищи, съедаемой в первую-вторую неделю после рождения, она успевает пройти через узкое отверстие привратника между кормлениями. Потом появляется довольно обильное срыгивание, которое особого беспокойства не вызывает, поскольку свойственно многим детям. Но в скором времени пилоростеноз переходит в фазу явных проявлений, срыгивание превращается в рвоту. Она обильная, пищевые массы вылетают тугой струей, количество рвотных масс в части случаев не превышает количества принятой пищи, но иногда может быть больше съеденного объема, потому что желудок не опорожнился между кормлениями. В рвотных массах не бывает примеси желчи, она не может попасть в желудок из-за того же сужения привратника. Аппетит у ребенка не нарушается, даже возрастает, поскольку достаточного количества пищи он не получает из-за рвоты.
Пилоростеноз у новорожденных быстро приводит к тому, что малыш перестает набирать вес, затем начинает его терять. Ребенок реже мочится и оправляется.
На раннем этапе пилоростеноз у детей проявляется повышенной перистальтикой желудка, который прилагает усилия для проталкивания пищевых масс через узкий выходной отдел, это заметно на глаз – верхняя часть живота как бы пульсирует. Погладив ладонью в эпигастральной области, можно вызвать усиление перистальтики и увидеть перетяжку, напоминающую по форме песочные часы – характерный симптом, позволяющий заподозрить пилоростеноз у грудных детей.
В дальнейшем пилоростеноз у новорожденных приводит к обезвоживанию, ребенок становится вялым, малоподвижным, кожа приобретает сероватый оттенок, зачастую с мраморным рисунком, снижение эластичности кожи может быть столь выраженным, что на лбу ребенка появляются морщины, лицо приобретает вид «маленького старичка». Могут развиться осложнения в виде желудочных кровотечений, нередки забросы рвотных масс в дыхательные пути с развитием аспирационной пневмонии.
Пилоростеноз у взрослых сопровождается жалобами на ощущение тяжести в эпигастрии, неприятный запах изо рта, рвоту, плохое самочувствие. Обязательный признак заболевания – постепенное уменьшение массы тела. Из-за обезвоживания пациент может жаловаться на сухость и шелушение кожи, жажду. Поскольку пилоростеноз у взрослых – это осложнение другого заболевания, то, естественно, будут присутствовать и его симптомы, в каждом случае разные.
Пилоростеноз по выраженности проявлений и их тяжести подразделяют на три степени. При первой (компенсированной) присутствует ощущение переполнения в верхней части живота и тошнота, рвота же бывает эпизодической, приносящей облегчение, больные связывают ее с погрешностями в питании. Лабораторные показатели незначительно отличаются от нормы, может наблюдаться гипокалиемия, умеренно повышенный показатель СОЭ. При второй (субкомпенсированной) степени пилоростеноз проявляется обильной рвотой застойными пищевыми массами, которые длительно находились в желудке и имеют выраженный кислый запах. При лабораторной диагностике к пониженному уровню содержания калия в крови присоединяется дефицит натрия, хлора. При третьей (декомпенсированной) степени пища почти не эвакуируется в кишечник, застаивается и загнивает в желудке, вызывает существенный дискомфорт и столь неприятные ощущения, что больной предпочитает вызывать рвоту самостоятельно, не дожидаясь ее спонтанного начала. Рвотные массы имеют крайне неприятный гнилостный запах, облегчение после рвоты незначительное. При лабораторном исследовании крови будет выявляться низкий уровень калия, натрия, хлора, белка, существенно повышается СОЭ, присутствуют признаки алкалоза.
Врожденный пилоростеноз по тяжести течения подразделяют на формы: легкую, среднетяжелую, тяжелую, главным оценочным критерием при этом является снижение массы тела. Легкая форма подразумевает суточную потерю веса у ребенка не более 0,1%. При среднетяжелой форме этот показатель повышается до 0,3%. Пилоростеноз в тяжелой форме характеризуется снижением веса до 0,4% и более.
Пилоростеноз у взрослых
Первые проявляющиеся симптомы довольно быстро прогрессируют, а потому требуют особого внимания, дабы диагностировать заболевание в кратчайшие сроки:
• Тяжесть в желудке и тошнота после приема пищи.• Боли, напоминающие колики, возникающие вскоре после еды.• При переедании – многократная рвота.• Отрыжка с неприятным запахом.• Слабость, апатия, сонливость и прочие признаки общего ухудшения самочувствия.• Дефицит витаминов, аминокислот, минералов.
В зависимости от степени проявления врачи выделяют 3 степени развития заболевания:
- Первая стадия – компенсированная. Для нее свойственна тяжесть в желудке и рвота при переедании.
- Вторая стадия – субкомпенсированная. Вследствие того что пища длительное время не эвакуируется из желудка, возникают застойные явления и многократная рвота.
- Третья стадия – некомпенсированная. Пища не проходит в кишечник совсем. В результате больные вынуждены самостоятельно вызывать рвотный рефлекс, поскольку возникают сильные боли в желудке.
Со временем у больного появляются признаки анорексии и серьезного обезвоживания, что требует безотлагательной госпитализации.
Лечение пилоростеноза
Лечится пилоростеноз преимущественно хирургическими методами, вид операции выбирается с учетом нескольких факторов: общего состояния больного, степени обезвоживания тканей и отклонения от нормы лабораторных показателей, наличия индивидуальных особенностей.
У детей выполняется пилоротомия по Фреде-Рамштедту – операция, максимально сохраняющая целостность пищеварительного тракта. В ходе операции рассекается серозная оболочка, утолщенный и уплотненный мышечный слой, разрез выполняется по продольной оси привратника. Слизистую оболочку в ходе операции не затрагивают, швов на пересеченные серозный и мышечный слои не накладывают. Размыкая плотное кольцо вокруг выходного отдела желудка, уменьшают давление на слизистую оболочку, у нее появляется возможность расправиться, формируется нормальный диаметр просвета привратника, в итоге пилоростеноз устраняется. При этом пересекается часть нервных волокон, что устраняет также спастический компонент заболевания.
Тяжесть состояния ребенка противопоказанием к операции быть не может, поскольку без оперативного лечения пилоростеноз заканчивается летальным исходом. При тяжелом состоянии проводится объемная подготовка к операции, в ходе которой восполняется объем циркулирующей крови, приводятся хотя бы в относительную норму реологические показатели. Ребенку подкожно и ректально вводится жидкость, внутривенно – физиологический раствор и глюкоза, при необходимости производят переливание крови. После операции ребенок остается в стационаре до тех пор, пока его состояние не будет оцениваться как удовлетворительное. Проводится курс реабилитации, за время которого постепенно увеличиваются порции потребляемой пищи. Начинают с пары ложек физиологического раствора и наблюдают за перистальтикой желудка, если она в пределах нормы, то ребенка кормят небольшим (20-25 мл) количеством сцеженного грудного молока. Кормления должны быть частыми, до десяти в день, с каждым разом количество молока немного увеличивают, через неделю переводят на материнское вскармливание, доводя порции до нормальных возрастных пищевых нагрузок.
Пилоростеноз после оперативного лечения заканчивается выздоровлением, дети развиваются правильно, нарушений со стороны желудочно-кишечного тракта не наблюдается. После операции возможны случаи рвоты, но единичные, они вскоре проходят сами собой. Отдаленные наблюдения за оперированными детьми показывают полное стойкое выздоровление.
Пилоростеноз у взрослых – это следствие далеко зашедших случаев других заболеваний, поэтому операции при пилоростенозе у взрослых проводятся с учетом первичной патологии. Если возможна пилоропластика – выполняют именно ее. Если пилоростеноз развился вследствие язвенного или опухолевого поражения привратника, то предпочтение отдается частичной резекции желудка с последующей пластикой (формированием) выходного отверстия, при более существенных поражениях производят субтотальную резекцию желудка с формированием желудочно-кишечного анастомоза или наложением гастростомы.
Пилоростеноз при несвоевременной диагностике и запоздалом лечении может закончиться летальным исходом вследствие массивного обезвоживания и его осложнений. Своевременное распознание заболевания с последующим оперативным восстановлением проходимости пилорического отдела желудка имеет благоприятный исход.
Патологическая анатомия
Для частичного П., врожденного П., сочетающегося с деформацией привратника (пилоростеноз Ландерера — Майера) характерно изменение пилорического кольца, принимающего округлую или щелевидную форму. Микроскопические изменения при этом виде П. или полностью отсутствуют, или обнаруживается гипертрофия отдельных мышечных волокон пилорического кольца. При пилоростенозе Гиршспрунга пилорический канал приобретает форму трубки с резко утолщенной стенкой, достигающей плотности хряща. Микроскопически наблюдается гипертрофия слизистой оболочки пилорического отдела вплоть до формирования полипов, однако наиболее типичным признаком является резкая гипертрофия мышечных волокон преимущественно циркулярного слоя, сочетающаяся с гипертрофией эластических волокон и дегенерацией ядер ганглиозных клеток нервных сплетений стенки желудка. Изменения мышц связывают с гипертрофией «пилорического утолщения» эмбриона, возникающего на ранних этапах эмбриогенеза.
Рис. 1. Микропрепараты пилорического отдела желудка при пилоростенозе: а — слизистая оболочка; гиперплазия обкладочных клеток указана стрелками; окраска гематоксилин-эозином; Х80; б — подслизистая основа; 1—гипертрофия мышц слизистой оболочки, 2— расширение просвета сосудов; окраска гематоксилин-эозином; х80; в — мышечная пластинка; резкая гипертрофия мышечных волокон указана стрелками; окраска гематоксилин-эозином; х160.
Приобретенный П. делят на функциональный и органический. При функциональном П. возникает утолщение стенки пилорического отдела желудка без сужения его просвета и расширение других отделов желудка. Органический П. может быть частичным (компенсированным и субкомпенсированным) или полным (декомпенсированным). При частичном П. пилорическое кольцо имеет диаметр не менее 0,5 см. Сужение пилорического кольца до нескольких миллиметров относят к полному П. При приобретенном П. слизистая оболочка пилорического отдела желудка обычно утолщена, складки ее грубые. Атрофия слизистой оболочки развивается только в поздних стадиях заболевания. Мышечные слои стенки желудка в большинстве случаев уплотнены и утолщены. При длительном существовании П. мышечные волокна пилорического кольца истончаются. Микроскопически наблюдается гиперплазия пилорических желез слизистой оболочки, их просвет заполнен слизью. Отмечается также гиперплазия обкладочных и париетальных клеток главных желез (рис. 1,а), что свидетельствует об их повышенной секреторной деятельности. Наблюдается отек слизистой оболочки, пролиферация тучных клеток в ней, гипертрофия ее мышечных волокон с истончением и извитостью их в поздних фазах процесса. В подслизистом слое — увеличение числа сосудов (рис. 1,6). В мышечных слоях отмечается очаговая или диффузная гипертрофия мышечных волокон с увеличением размеров их ядер и вакуолизацией цитоплазмы (рис. 1, в) в сочетании с гиперплазией эластических волокон вокруг них. Число ганглиозных клеток в нервных сплетениях желудка уменьшено, в ядрах их наблюдается дистрофия.
Причины пилоростеноза
При пилоростенозе наблюдается аномальное сужение привратника (нижнего отдела) желудка. При этом еда даже в жидком виде не может продвигаться дальше, и нарушается процесс пищеварения. Все остается в желудке и впоследствии выходит с рвотными массами. Малыш при этом не получает нужных питательных веществ, слабея на глазах. Кроме того, с рвотой теряется жидкость, что приводит к обезвоживанию организма и сухости слизистых.
Как правило, патология носит врожденный характер, чаще встречается у мальчиков. Причина — недоразвитие или неправильное развитие нижнего отдела желудка, при котором мышцы привратника выстилаются неэластичной соединительной тканью. Сфинктер остается небольшим, с трудом растягивается и очень плохо пропускает твердую пищу и жидкости.
Появлению болезни предшествуют следующие факторы:
- эндокринные заболевания матери (например, повышенный уровень гастрина);
- наследственность;
- прием антибиотиков и других медикаментов при беременности;
- тяжелый токсикоз в первом триместре;
- инфекционные заболевания, перенесенные после зачатия, в т.ч. такие как краснуха, герпетический вирус.
Кроме острого пилоростеноза существует затяжная форма патологии. Она имеет 3 стадии: компенсации, субкомпенсации и декомпенсации.
На выраженность симптомов и скорость развития клинических проявлений влияют степень сужения канала и состояние желудка младенца.
У детей старшего возраста встречается приобретенная форма патологии. Ее причины – химические ожоги внутренних стенок желудка, язвенная болезнь в тяжелой форме. Заболевание лечится гораздо тяжелее, чем при врожденной аномалии.
Лечение
Для устранения неблагоприятных симптомов заболевания проводятся различные виды хирургического лечения. Выбор операции осуществляет детский хирург с учетом исходного состояния ребенка, его возраста и наличия у малыша сопутствующих хронических заболеваний. Чаще всего хирургическое лечение пилоростеноза проводится в плановом порядке.
В детской хирургической практике достаточно часто используется операция по Фреде-Рамштедту. Этот способ — максимально щадящий для нежного организма ребенка. В процессе операции хирурги проводят послойное рассечение слизистой и мышечной оболочек, доходя до привратника. Во время оперативного лечения воздействия на слизистую оболочку не оказывается. Такая щадящая методика позволяет существенно снизить вероятность развития постоперационных осложнений.
Дойдя до суженного отдела привратника, врачи проводят последовательное размыкание плотного мышечного кольца. Это способствует тому, что слизистая оболочка может самостоятельно расправиться без нанесения хирургических насечек на нее. Впоследствии размеры желудка постепенно приходят в норму, а все неблагоприятные клинические симптомы пилоростеноза полностью исчезают.
Даже тяжелое течение пилоростеноза является показанием для проведения операции. При несвоевременном выполнении хирургического лечения у ребенка стремительно развиваются опасные осложнения. В некоторых случаях это даже может привести к летальному исходу. Пилоростеноз — это довольно опасное клиническое состояние, требующее безотлагательного лечения.
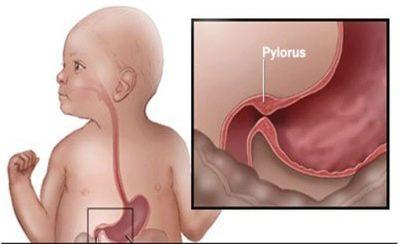
С чем можно спутать?

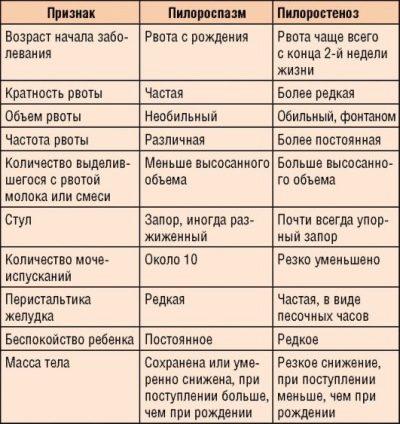
Есть ещё один недуг в области привратника – пилороспазм. Так называется аномальное сокращение привратника на фоне расстройства нервно – мышечной регуляции желудка. Пилоростеноз и пилороспазм имеют сходства, но больше кардинальных различий
Важно не путать два этих заболевания. Таблица поможет их различить
| Пилоростеноз | Пилороспазм |
|---|---|
| Симптомы | |
| Признаки появляются через 2 -3 недели после рождения | Признаки заметны сразу после рождения |
| Рвотные массы по объёму больше, чем ребёнок съел. | Рвотные массы по объёму немного меньше съеденного, около двух столовых ложек. |
| Каловые массы приобретают тёмный цвет, в составе имеется желчь. Склонность к запорам. | Каловые массы не изменяются. Опорожнения кишечника регулярные. |
| Кожа сухая, дряблая, сероватого оттенка. | Кожа чистая, гладкая. |
| Происходит резкое снижение веса. | Незначительно набирает вес. |
| Последствия | |
| Ведёт к летальному исходу | Ведёт к истощению без лечения |
| Лечение | |
| Хирургическая операция | Коррекция режима дня для успокоения нервной системы. Лекарственная терапия дня снятия спазма. Диета для восстановления питания. |
| Прогноз при лечении | |
| Полное выздоровление |
Врачи не перепутают болезни, молодым родителям не надо самим ставить диагноз, лучше обращаться за медицинской помощью. Не только пилороспазм вызывает сильную рвоту. Это может быть диафрагмальная грыжа, гнойный менингит, халазия пищевода, другие заболевания.
Что это такое?
Патологическое состояние, при котором существенно сужен привратник желудка, называется пилоростенозом. Эта патология чаще всего бывает врожденной. Мальчики, по статистике, болеют несколько чаще, чем девочки. Первые неблагоприятные симптомы врожденной формы заболевания появляются уже у новорожденных малышей.
Пилоростеноз также может быть и приобретенным. Обычно такие клинические формы болезни встречаются у детей более старшего возраста. Чаще всего это следствие перенесенной тяжелой формы язвенной болезни желудка или последствие химического ожога внутренней желудочной стенки. Врожденные формы заболевания встречаются в детской практике намного чаще, чем приобретенные. Проведение консервативного лечения в этих ситуациях оказывается совсем неэффективным.
В настоящее время ученые так и не установили единой причины, которая вызывает развитие сужения привратника желудка. Они выделяют несколько причинных факторов, которые чаще всего способствуют развитию заболевания. К ним относятся:
- Различные вирусные инфекции, которые перенес ребенок во время внутриутробного развития.
- Осложненное течение беременности. Сильный токсикоз, особенно на поздних стадиях вынашивания плода, способствует различным нарушениям органогенеза у малыша. После рождения у ребенка появляются различные анатомические дефекты строения внутренних органов, а также функциональные нарушения, проявляющиеся часто пилороспазмом.
- Длительное употребление некоторых лекарственных средств.
- Выраженные эндокринологические заболевания у будущей мамы.
Различные внутриутробные патологии приводят к появлению у ребенка после рождения клинических признаков пилоростеноза. В норме привратник желудка обеспечивает нормальное проведение пищевого комка по пищеварительному тракту. Это функция называется эвакуаторной. Если пища из желудка не выходит и застаивается в нем в течение долгого времени, то это в конечном итоге приводит к перерастяжению его стенок.
Диагностика
Подозрение на пилоростеноз должно появиться при наличии следующих симптомов:
1. Рвота «фонтаном» с 2-3 недельного возраста с постоянной частотой.
2. Количество молока, выделенного при рвоте, больше количества высосанного молока.
3. Резкое снижение массы тела — масса тела меньше, чем при рождении.
4. Значительно уменьшенное число мочеиспусканий (около 6).
5. Наличие тяжелых запоров (в большинстве случаев).
6. Появление симптома «песочных часов» после кормления.
7. Резкая бледность кожи.
8. Ребенок вялый, спокойный, состояние его прогрессивно ухудшается.
Инструментальная диагностика
Обязательные исследования
: УЗИ и гастродуоденоскопия.
УЗИ
позволяет увидеть пилорическую оливу в продольном и поперечном срезах, определить характер перистальтики желудка и наблюдать продвижение желудочного содержимого через пилорический канал.
В норме у детей первых месяцев жизни в желудке натощак отсутствует содержимое, длина привратника не превышает 18 мм, просвет пилорического канала хорошо визуализируется, толщина мышечного слоя стенки- не более 3-4 мм, диаметр привратника — не более 10 мм.
При гипертрофическом пилоростенозе во время проведения УЗИ натощак, в желудке обнаруживают большое количество жидкого содержимого, перистальтика глубокая, «перетягивающая». При прохождении перистальтической волны пилорический канал ригиден и не раскрывается, его длина составляет в среднем 21 мм (от 18 до 25 мм), наружный диаметр привратника — 14 мм (от 11 до 16 мм).
На продольном срезе циркулярная мышца представлена двумя параллельными гипоэхогенными полосками, между которыми располагается эхогенная полоска слизистой оболочки. На поперечном срезе циркулярная мышца визуализируется в виде гипоэхогенного кольца вокруг эхогенного кружка слизистой оболочки. Толщина мышцы составляет в среднем 5 мм (от 3 до 6 мм).
ЭГДС
в случае пилоростеноза позволяет выявить расширение желудка, резкое сужение и ригидность пилорического канала, нередко — недостаточность кардии. В желудке натощак часто находят жидкое содержимое, стенки желудка гипертрофированы, перистальтика усилена, либо желудок атоничен, на слизистой оболочке желудка могут быть обнаружены эрозии.
Дополнительные исследования
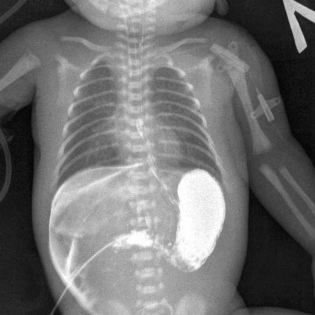
Рентгеновское исследование желудка с барием
Прямые рентгенологические признаки
: изменение формы, величины и функции антропилорического отдела желудка.
Если сужение привратника выражено резко, в результате перистальтики желудка контрастное вещество заполняет только начальную часть пилорического канала, не проникая в двенадцатиперстную кишку (симптом «антропилорического клюва»). Стенка желудка нависает над суженным пилорическим каналом в основании «клюва», в результате происходит своего рода инвагинация (внедрение) утолщенного привратника в просвет антрального отдела — симптом «плечиков» или «фигурной скобки».
При менее выраженном стенозеСтеноз — сужение трубчатого органа или его наружного отверстия.
на рентгенологическим изображении виден весь пилорический канал. Он значительно удлинен (симптом «усика», или «жгутика»).
Симптом «параллельных линий», которые образованы расширенными складками слизистой оболочки, является признаком, свидетельствующим о сужении пилорического канала из-за гипертрофии мышц и утолщения слизистой оболочки.
Выявление хотя бы одного из перечисленных прямых признаков позволяет считать диагноз врожденного гипертрофического пилоростеноза верифицированным.Косвенные признаки
указывают на изменения эвакуаторной функции, а также изменение картины распределения газа по петлям кишечника.
Наиболее значимые из них:
1. Уменьшение количества газа в петлях кишечника при растянутом желудке;
2. Сегментирующая учащенная перистальтика желудка, иногда по типу «песочных часов»: удлиненный и суженный привратник не сокращается. Даже при усиленных перистальтических сокращениях желудка, его содержимое не перемещается в двенадцатиперстную кишку в течение длительного времеми — симптом задержки эвакуации. Спустя 24-72 ч после приема бария его часть все еще наблюдается в желудке.
Диагностика
При появлении первых клинических симптомов болезни очень важно срочно обратиться к врачу. Доктор проведет полноценный клинический осмотр и обследование малыша, которое необходимо для постановки правильного диагноза
Во время проведения осмотра врач обязательно проводит пальпацию живота и определяет размеры органов желудочно-кишечного тракта.
Для установления метаболических нарушений доктор назначит ребенку обязательный анализ крови. Обследовать органы желудочно-кишечного тракта можно с помощью проведения ультразвукового исследования. К другому, более неприятному исследованию, относится проведение эндоскопического обследования верхних отделов пищеварительной системы. С помощью специальных приборов — эндоскопов врачи проводят осмотр всех анатомических отделов желудка, а также определяют наличие и объем застойного в нем содержимого.
На поздних стадиях заболевания при эндоскопическом исследовании выявляются признаки рубцовых сужений. Они также могут присутствовать у малышей с приобретенными формами пилоростенозов, возникших в результате химического ожога слизистой желудка различными веществами. Для детей более старшего возраста с целью исключения сужения привратника проводится рентгенография. Она также помогает установить степень выраженности имеющихся анатомических дефектов.

В настоящее время рентгенография желудка у детей применяется все реже и реже. На смену этому методу пришли различные ультразвуковые исследования, которые позволяют более точно и достоверно уточнить наличие имеющихся сужений в желудке. Ультразвук не несет лучевой нагрузки, как рентгенография, а значит, может применяться даже у самых маленьких пациентов.

В диагностике очень важно отличать органические (структурные) дефекты от функциональных. Пилоростеноз — это органическая патология, характеризующаяся наличием выраженного сужения в области привратника
Пилороспазм — функциональное нарушение, связанное с нарушением нервной иннервации органа. В некоторых случаях для проведения дифференциальной диагностики между этими двумя патологическими состояниями врачи прибегают к назначению курсовых схем спазмолитиков.
В чем отличие пилороспазма и пилоростеноза смотрите в следующем видео.
Лечение
В настоящее время основным методом лечения пилоростеноза является оперативный.
Хирургическое лечение
Когда диагноз установлен, всем детям проводят внеслизистую пилоромиотомию по Фреде-Рамштедту.
Предоперационная подготовка детей в тяжелом состоянии включает инфузионную регидратацию, коррекцию водно-солевого обмена и кислотно-основного состояния (реополиглюкин, 5% раствор глюкозы, 5% раствор альбумина, растворы аминокислот, панангин, аскорбиновая кислота, препараты кальция и витамины, физиологический раствор, раствор Рингера). В случае 12-часовой подготовке не назначают энтеральное питание. Когда необходима более длительная подготовка, ребенка кормят сцеженным грудным молоком или адаптированной смесью по 10 мл через 2ч.
Немедикаментозное лечение
В первые сутки после операции ребенка следует кормить сцеженным грудным молоком по 10-20 мл через 2ч, постепенно объем кормления увеличивается (на 100 мл каждые сутки). Перевод на кормление грудью возможен при улучшении состояния к 6-7 дню после операции.
Медикаментозное лечение
В первые дни после операции осуществляется инфузионная терапия растворами аминокислот, глюкозы, микроэлементов, витаминов. Это необходимо для коррекции метаболических нарушений и получения достаточного объема питания.
В комплексе лечения используют препараты, защищающие слизистую оболочку (Маалокс, Фосфалюгель и др.), витамины, биопрепараты (Бифиформ, Линекс), ферменты (Креон, Панцитрат и т.п.). В случае присоединения гнойно-септических заболеваний (пневмония, сепсис, остеомиелит) показано назначение антибактериальных средств.















