Санитарно-эпидемиологические правила «профилактика кори, краснухи, эпидемического паротита»
Содержание:
Краснуха
Провоцирует недуг вирус из группы Togaviridae, передающийся воздушно-капельным способом. Размножается патоген в клетках эпителия слизистых, расположенных в органах верхних дыхательных путей.
Другие органы поражаются через кровь. Сыпь при краснухе обусловлена реакцией иммунитета на действия возбудителя. Заболевают краснухой только при длительном и тесном контакте в закрытом помещении с зараженным. Протекает болезнь легче, чем другие две.
Отличить краснуху от других патологий можно по следующим проявлениям:
- Температура — до 38°.
- Увеличиваются лимфоузлы.
- Кратковременный, прерывистый, сухой кашель, который связан с поражением патогеном слизистой верхних дыхательных отделов.
- Заложенность носа, обильное выделение водянистой слизи, затрудненное дыхание, что вызвано гиперсекрецией слизистых желез.
- Ангина из-за поражения патогеном миндалин. Горло — красное с видимыми катаральными изменениями. Если происходит вторичное бактериальное инфицирование, развивается гнойная ангина.
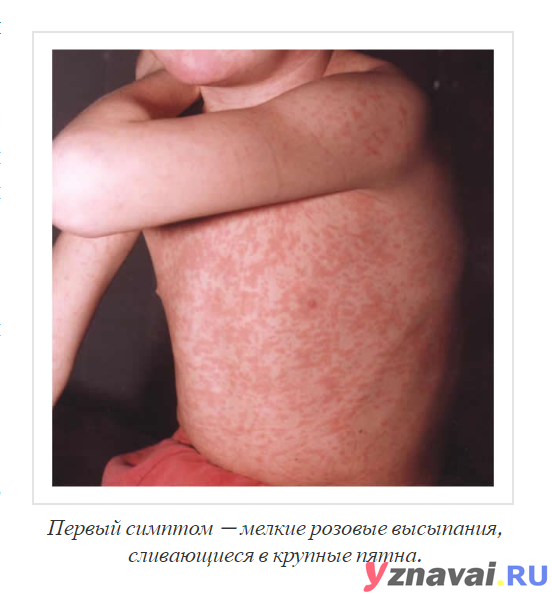
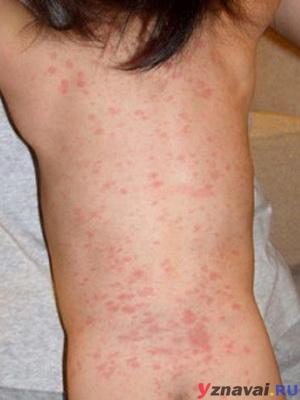
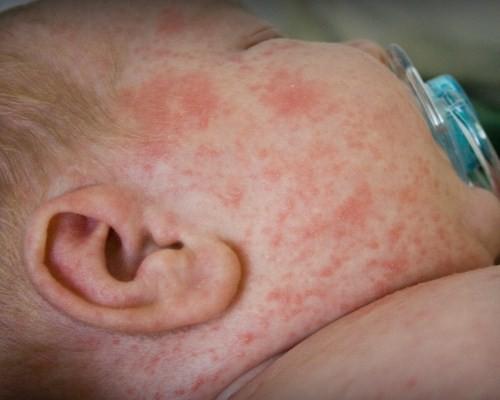
- Высыпания появляются на лицевой части, потом на груди, животе, спине, конечностях с основной локализацией на сгибающихся участках тела. Сыпь выглядит, как небольшие пятна розового или красного окраса, округлой формы, но не зудящие. У взрослых элементы сливаются в одно целое, у детей — разрозненны. Пятна проступают с 5-го по 7-й день. После исчезновения следов не остается.
- Инкубационный период — 2 — 3 недели при длительности самой болезни не более 7 суток.
- Осложнения — отит, артрит, пневмония, ангина, тромбоцитопеническая пурпура, менингоэнцефалит. Случаются крайне редко и только у людей с иммунодефицитом.
Как выглядит коревая краснуха у детей: изучаем по фото
Коревая краснуха (не корь) – это вирусная инфекция, которая проявляет себя в виде пятен и выраженных папул и высокой температуры. Сначала краснуха проявляет себя на лице. Через пару часов можно заметить распространение пятен на спине, ягодицах, шее, разгибательных частях рук. Даже на слизистой оболочке рта они бывают. На вопрос, как выглядит краснуха у детей, которым меньше года, врачи не дают точного ответа. Почему? Так как размер пятен у всех детей разный. И внешний вид папул может у разных детей отличаться. У кого-то высыпания имеют размер горошка, у кого-то они не дотягивают и до размера чечевицы. Но в целом мелкие розовые пятна в первые два дня – характерный симптом коревой краснухи. Диагностируются также увеличенные лимфатические узлы, кашель, фарингит, конъюктивит и повышенная температура. Реже – боль в суставах. Тем, кого волнует вопрос, как выглядит сыпь при краснухе у маленьких детей, врачи напоминают, что самые яркие высыпания наблюдаются всегда в течение первых дней. Затем они становятся бледными и мало заметными (практически все их признаки сходят на 4 сутки). После исчезновения пятен на теле может остаться слабо заметная пигментация. Если сравнивать пятна от краснухи с пятнами от инфекционных заболеваний, то краснушная сыпь в таком случае будет выглядеть более мелкой.
Внимания заслуживают осложнения. Нередко возникает энцефалит. Может наблюдаться и тромбоцитопения крови, а также паротит. Негативным моментом можно назвать и присоединение вторичных вирусов. Обычно это бактериальное вторичное инфицирование.
Больные краснухой заразны 10 дней до и после появления первой сыпи.
Методы диагностических исследований и принципы терапии
У детей очень просто диагностируется описываемое заболевание. Профессиональный врач уже при визуальном осмотре сможет поставить точный диагноз. У взрослых диагностируется недуг сложнее. У них берут серологический анализ, проводится вирусологическое исследование и исследование методом ПЦР.
Стационарного лечения краснуха не требует. Лечение как такового не сущестует, рекомендуется придерживаться диеты, принимая белковую пищу. Врачи рекомендуют в этот период употреблять нежирные виды мяса. Пить нужно в сутки не менее 2 литров воды. Детям назначают жаропонижающие препараты, могут назначить антигистаминные средства. Появившиеся осложнения следует лечить антибиотиками.
Инкубационный период заболевания
Важно знать, что этот вирус передается от человека к человеку при прямом контакте и посредством капель влаги из дыхательных путей. У детей краснуха протекает легко и практически не ощутимо
В этот период они ощущают себя сравнительно бодро и отвлекаются в игровых процессах.
Инкубационный период после попадания вирусной инфекции на слизистую полости рта составляет от 11 до 24 дней. За это время увеличиваются лимфоузлы под руками, в паховой области и под челюстью. Явные внешние проявления не наблюдаются.
Заражение здоровых детей от больного ребенка в садике происходит именно в этот период. Наибольший риск заразиться приходится на период за семь суток по появления кожных высыпаний.
Как предупредить недуг?
Родителям, которые ищут информацию о том, как выглядит краснуха у детей по фото, следует знать, что профилактикой описываемого выше заболевания является своевременная вакцинация. В медпрактике сегодня разные вакцины используют для иммунопрофилактики. Хорошие отзывы можно услышать о вакцинах импортного производства. Данную прививку (имеются противопоказания) ставят малышам с 15 по 18 месяцы жизни. Повторяют ее в подростковом периоде. После иммунизации организм сохраняет невосприимчивость к вирусу два десятка лет.
Теперь вы знаете, как выглядит краснуха у детей по фото и как начальная стадия проявляет себя. Берегите себя и своих детей, принимая профилактические меры, которые смогут защитить от описываемого недуга. И посоветуйтесь с врачом.
Врач педиатр I категории Лобова М.В.
Прививки от кори, паротита, краснухи детям
Деткам прививку КПК проводят два раза:
- в 12 месяцев
- в 6 лет
Такая двойная процедура обусловлена тем фактом, что после единоразового введения сыворотки иммунитет формируется не у всех малышей. Поэтому для положительного результата требуется повторная манипуляция.
Следующую вакцинацию специалисты рекомендуют провести в возрасте 15-17 лет:
- девушкам – для профилактики от краснухи, так как в ближайшие 7-10 лет у большинства из них вероятно наступление беременности, а это заболевание чрезвычайно опасно для плода;
- юношам – с целью защиты от паротита, инфицирование которым во время полового созревания может привести в будущем к бесплодию.
В тех случаях, если ребенка не прививали в детстве, то первую вакцину вводят подростку в 13–летнем возрасте.
 Область введения прививки зависит от возраста ребенка:
Область введения прививки зависит от возраста ребенка:
- до 3- х лет – снаружи бедра
- после 3-х лет – в мышцу плеча или под лопатку
Связано это с тем, что в указанных местах:
- кожа тонкая и расположена близко к мышцам;
- подкожный жир тонкий – в толстых слоях жира вакцина депонируется, поступает в лимфу медленно, и эффект от процедуры сводится практически к нулю.
Основные правила вакцинации детей:
- Ребенок должен быть здоров. В день прививки проверьте его самочувствие, измерьте температуру
- Необходимо сдать анализ крови и мочи для определения общего состояния организма
- Невролог должен подтвердить отсутствие со стороны нервной системы каких-либо противопоказаний
- При наличии хронической болезни прививка делается в период четкой ремиссии
Лечение в домашних условиях
Основные рекомендации врачей при лечении краснухи у детей:
- соблюдать постельный режим;
- давать ребенку много спать (в идеале не менее 10 часов в сутки);
- не кутать ребенка;
- регулярно проводить влажную уборку в помещении;
- при очень высокой температуре (выше 38-38,5 градусов) дать ребенку жаропонижающие средства;
- при насморке и заложенности закапывать нос малыша специальными средствами от насморка для детей;
- при конъюнктивите использовать глазные капли;
- при необходимости дать ребенку антигистаминные средства;
- в некоторых случаях врач может назначить медикаментозные препараты (Интерферон и т.д.).
Также на период заболевания следует изменить рацион питания ребенка:
- разделить приемы пищи на равные интервалы времени – лучше давать одинаковые небольшие порции каждые 3-4 часа;
- еда должна быть приготовлена в виде пюре или жидком/полужидком виде;
- блюда не должны быть горячими или холодными;
- исключить жареное, копченое, соленое;
- включить в рацион фруктовые и ягодные пюре или смузи;
- давать ребенку много питья – теплые, но не горячие компоты, чаи (лучше с малиной, шиповником, ромашкой, медом и т.д.), воду, соки, морсы и т.д.
Важно! На период заболевания необходимо изолировать ребенка, чтобы не заразить краснухой окружающих. Особенно важно прекратить контакты с беременными женщинами, так как данное заболевание очень опасно для беременных женщин, а именно для плода («Краснуха при беременности»).
Антибиотики при краснухе
Для лечения краснухи не назначают антибактериальные препараты, так как возбудителем данного заболевания является вирус. В то же время лечащий врач может назначить антибиотики, в случае если краснуха сопровождается бактериальными инфекциями (пневмония, гнойный отит, ангина и т.д.).
Сыпь при краснухе у детей
Основным симптомом краснухи является кожная сыпь. Однако данная болезнь также встречается в атипичной форме, без высыпаний.
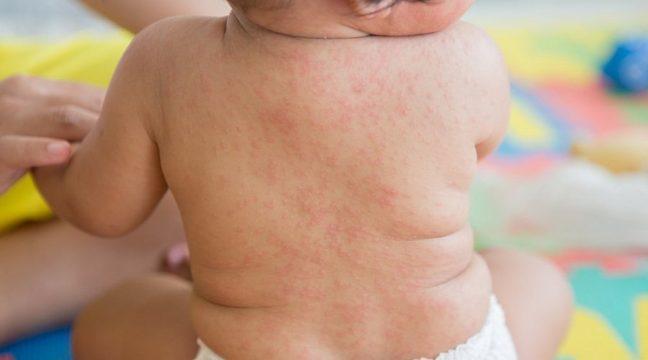 Как выглядит сыпь при краснухе
Как выглядит сыпь при краснухе
Обычно сыпь на теле не зудит и не вызывает дискомфорта. Если же болезнь у ребенка сопровождается зудом, следует исключить расчесывание, чтобы избежать попадания инфекций через открытые ранки. В данном случае можно дать ребенку антигистаминное средство.
Примечание: Также стоит отметить, что кожный зуд может указывать на другие заболевания, такие как ветрянка, лишай, аллергия, укусы насекомых и т.д.
Температура при краснухе
Если температура тела у ребенка поднимается выше 38,5 градусов, а у детей до года выше 38 градусов, следует дать жаропонижающие средства, в составе которых содержится Ибупрофен или Парацетамол.
 Нельзя давать детям Аспирин в качестве жаропонижающего средства!
Нельзя давать детям Аспирин в качестве жаропонижающего средства!
Ветрянка
Ветряная оспа—острое инфекционное вирусное заболевание, характеризующееся образованием пузырьковой сыпи и лихорадочным состоянием.
Свое название ветрянка получила, потому что врачи прошлых столетий думали, что это заболевание – форма натуральной оспы. За относительно легкое течение болезни, ее назвали ветряной оспой. К натуральной оспе ветрянка никакого отношения не имеет.
Известно заболевание с давних времен. Заболевание намного тяжелее переносится во взрослом возрасте, чем в детском. Так как ребенок, переболевший ветрянкой, получает пожизненный иммунитет, в давние времена было принято к больному ребенку приводить соседских детей, чтобы они тоже переболели. Это было гарантией, что человек не заболеет во взрослом возрасте.
Только в начале прошлого века, ученые выявили связь ветрянки и герпеса. Но возбудитель был выявлен только в 1951 году.
В настоящее время ветрянка считается одним из самых распространенных заболеваний. Успешно лечится и редко приводит к тяжелым последствиям.
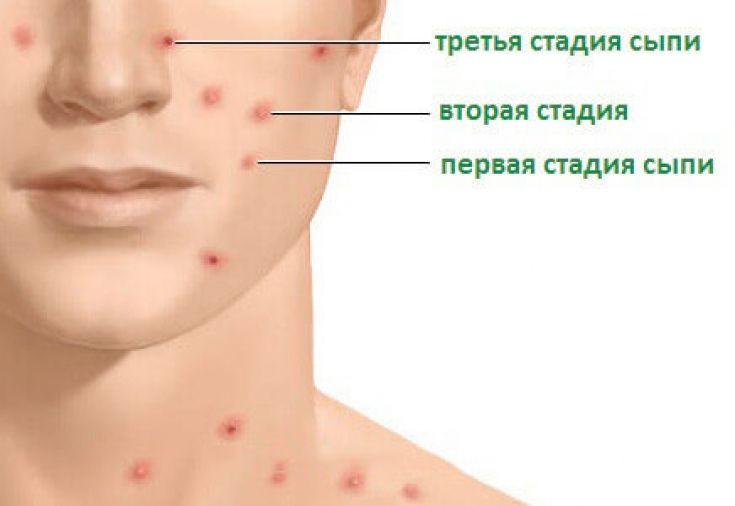
Инкубационный период ветрянки может затянуться до трех недель. У детей симптоматика заболевания всегда легче, чем у взрослых. Заболевание ребенка может проявиться в виде сыпи, при отсутствии других симптомов.
Состояние взрослого человека характеризуется тяжелыми симптомами: лихорадка, интоксикация, высокая температура, сыпь. Часто присоединяется тошнота или рвота.
Сыпь при ветрянке возникает на всем теле, без каких-либо закономерностей. Сначала появляется маленькая красная точка, затем образование увеличивается в размере и наполняется прозрачной жидкостью. Когда сыпь вскрывается, на ее месте образуется корочка. Если образование было большого размера, впоследствии может остаться небольшой шрам. Для ветряной оспы характерно наличие высыпаний различных стадий образования.
Высыпания при ветряной оспе сильно чешутся. При расчесывании может присоединиться инфекция. При нагноении высыпаний, состояние больного ухудшается. У взрослых высыпания обильнее, чем у детей.
Также сыпь может появляться на слизистых оболочках.
Возбудитель ветряной оспы—вирус герпеса человека 3 типа. Возбудитель не жизнеспособен во внешней среде. Он быстро инактивируется при нагревании, воздействии солнечных лучей, высушивании. Размножается вирус только в теле человека.
Путь передачи инфекции только аэрозольный. Только таким образом можно заразиться. Больной человек при кашле и чихании выделяет в окружающее пространство капельки слюны, насыщенные вирусами. Попадая на слизистые оболочки здорового человека, вирус быстро активизируется и происходит инфицирование. Ветряная оспа – крайне заразное заболевание.
В основном, осложнения наблюдаются у людей с ослабленным иммунитетом или имеющих тяжелые хронические заболевания. Самые распространённые осложнения: абсцесс, флегмона, в редких случаях сепсис. Опасными последствиями являются: вирусная пневмония, менингит, миокардит. У взрослого населения осложнения встречаются намного чаще, чем у детей.
Диагностика заболевания начинается со сбора анамнестических данных. Затем проводится осмотр пациента. В большинстве случаев, это бывает достаточно, для постановки диагноза. При диагностировании учитывается эпидемиологическая обстановка в населенном пункте.
Лабораторные анализы крови покажут характерную картину для вирусной инфекции. Более сложные анализы, направленные на выявление вируса герпеса проводятся в редких случаях.
Лечение в большинстве случаев амбулаторное. Госпитализация требуется при наличии тяжелых осложнений или при неблагоприятной санитарно – гигиенической обстановке в месте проживания больного.
Лечение направлено на уменьшение проявления симптоматики и общую поддержку организма. Рекомендуется прием витаминов.
В европейских странах для профилактики ветряной оспы разработаны специальные вакцины. Там они применяются уже более 50 лет. В Российской Федерации вакцинация против ветрянки не является обязательной. Вакцина в России имеется, и по собственному желанию человек может сделать прививку. Особенно это актуально для групп риска (например, женщины детородного возраста, планирующие рождение ребенка, которые ветрянкой не болели).
Некоторые врачи придерживаются мнения, что ветрянкой лучше переболеть в детстве. Многие родители тоже так думают и стараются, чтобы ребенок переболел еще в детском саду. Такой подход имеет право на существование, так как ветрянка у взрослого человека может обернуться тяжелыми последствиями.
Человек, переболевший ветрянкой сохраняет иммунитет на всю жизнь. Повторные случаи заболевания одного и того же человека отмечаются в медицине крайне редко.
Что такое краснуха?
Краснуха — симптомы у детей, фото сыпи
Недуг не давал покоя всем педиатрам. Несколько десятилетий назад инфекция занимала третье место в рейтинге заболеваний, вызывающих сыпь у детей. Она была распространена повсюду и заболеть ею в детстве считалось нормой. А так как полноценного лечения не придумали до сих пор — осложнения наблюдались практически у каждого заболевшего ребёнка.
Но в прошлом столетии, с момента изобретения вакцины против заболевания, врачи вздохнули с облегчением. В странах, где вакцинируют 100% населения о болезни уже практически забыли, а врачи изучают краснуху по медицинской литературе.
Краснуха – заразная болезнь. Возбудитель – вирус Rubivirus. Особенность патогенного микроорганизма – чувствительность к влиянию природных факторов.
Общая характеристика:
- жизнестойкость возбудителя высокая;
- вирус активен в различные периоды года, независимо от погоды;
- источник заражения – больной человек;
- путь передачи вирусной инфекции – воздушно-капельный.
Как действует вирус:
- После заражения возбудитель прочно захватывает под свой контроль кожные покровы, проникает в лимфоузлы;
- Вирус усиленно размножается, увеличиваются лимфатические узлы;
- Далее – проникновение с кровотоком к разным отделам организма;
- Заражение крови провоцирует высыпания на коже.
Важно! После перенесённого заболевания организм формирует устойчивый иммунитет к вирусу Rubivirus. Заболеть повторно невозможно
Вирус краснухи отличается высокой степенью выживаемости за счет сдвоенной мембраны, из-за чего не погибает во внешней среде достаточно долгое время. Он попадает в организм через верхние дыхательные пути, проникая через слизистую и внедряя молекулу рибонуклеиновой кислоты.
Если до попадания инфекции не была произведена прививка, иммунная система не может противостоять такому вирусу, поэтому коревая краснуха у ребенка способна нанести серьезный вред внутренним органам.
Из-за устойчивости вируса и передаче воздушно-капельным методом риск заболевания при контакте с больным превышает 90%, и наиболее часто дети сталкиваются с этим явлением в местах скопления людей (детские сады, поликлиники, интернаты, школы, подготовительные кружки и пр.).
Вирусное распространение происходит при дыхании, приступах кашля или насморка, во время разговора. Инфекция остается активной в течение 6-8 часов в зависимости от степени влажности воздуха и температурного режима, при этом кварцевание способствует его уничтожению.
Следует принять во внимание следующие моменты при оценке состояния ребенка:
- Если прививка от краснухи не была сделана, риск заражения повышается в разы.
- Наиболее часто заболевание поражает детей в осенне-зимний период и весной; летом случаев поражения намного меньше.
- При наличии в окружении человека с заболеванием риск заражения максимален.
- Наиболее чувствительны к вирусу дети в возрасте 1,5-4 лет.
- Краснуха у ребенка может быть врожденной, и ее симптомы проявляются под влиянием таких факторов, как простуды, вирусные болезни, ранний прикорм, прорезающиеся зубы и т.д.
- Диагностические манипуляции осложняются тем, что ребенок обычно заражается от больного на инкубационном этапе развития вируса, который может занять до 20 дней.
- Уже со вторых суток присутствия инфекции в организме начинает распространять его в воздушно-капельной среде, и только спустя 6-8 дней, когда на коже появляется сыпь, вирус перестает размножаться.
Скарлатина
Заболевание проявляется остро: высокая температура, головная боль, ребенок жалуется, что ему больно глотать. Иногда бывает рвота. Скарлатина всегда сопровождается ангиной, и самый характерный ее признак — ярко-малиновые миндалины.
Сыпь появляется в первый же день болезни: это мелкие, еле заметные розовые точечки на лице и теле. Внизу живота, на боках и в кожных складках сыпь более насыщенная. Она проходит в течение недели, не оставляя пигментных следов. На ее месте кожа немного шелушится.
Инкубационный период может быть от 2 часов до 10 дней. Скарлатина передается не только воздушно-капельным путем, но и через посуду, предметы обихода, игрушки. Ребенок заразен для окружающих в течение первых 10 дней с момента проявления болезни.
Чего опасаться? Осложнений на почки, сердце, которые проявляются уже после нормализации температуры и исчезновения сыпи и ангины.
Вакцинация. Прививок против скарлатины нет. Иммунитет от перенесенного заболевания сохраняется на всю жизнь. Но у переболевших скарлатиной всегда есть риск заболеть другой стрептококковой инфекцией — отитом, ангиной.
Особенности вакцинации
Инъекция выполнятся специалистами в стерильных условиях (в процедурном кабинете), при этом для манипуляции применяются одноразовые шприцы. Обязательно проверяются маркировка и срок годности препарата, укол делается согласно техники, описанной в инструкции по применению. Большое значение имеет визуальный осмотр упаковки. Если целостность ампулы нарушена, а сам состав изменил цвет или содержит хлопья, то применять его запрещено. Ампулу следует вскрывать непосредственно перед набором суспензии в шприц, предварительно обработав место скола антисептическим раствором.
В каком возрасте делают прививку
До года детям прививку от краснухи не ставят. Даже в случае заболевания кого-то из близких экстренную вакцинацию не проводят. Это связано с тем, что в состав вакцины включены живые, хотя и ослабленные, вирусы, которые к детям до года не применяются.
Календарь прививок
Реакция на прививку от краснухи у маленьких детей тем слабее, чем они младше. Именно поэтому схема противокраснушной вакцинации выглядит так.
- 1-я прививка – возраст 12 месяцев. Используется состав корь-краснуха-паротит.
- 1-я ревакцинация – возраст 6 лет. Используют такую же трёхкомпонентную вакцину.
- 3-я прививка – возраст 13 лет (только девочки). Это обусловлено бурным развитием организма и изменением гормонального фона подростков, что сильно ослабляет иммунитет.
Существуют важные нюансы, о которых должны знать родители. Мальчикам нельзя делать прививку от краснухи после 16 лет, девочек нельзя прививать от эпидемического паротита после 15 лет.
Далее прививки ставятся каждые 10-15 лет. Вакцинация взрослых, как правило, организуется по месту регистрации или работы при достижении определённого возрастного рубежа. Прививание в возрасте 22-29 лет обусловлено окончанием периода действия иммунитета (10 лет). Большинство женщин именно в этот период обзаводятся семьями и детьми, поэтому необходимость выполнения прививки от краснухи очевидна. Следующий этап вакцинации наступает примерно в 32-39 лет, однако в этом возрасте женщины рожают реже, и риск развития синдрома врождённой краснухи очень невелик.
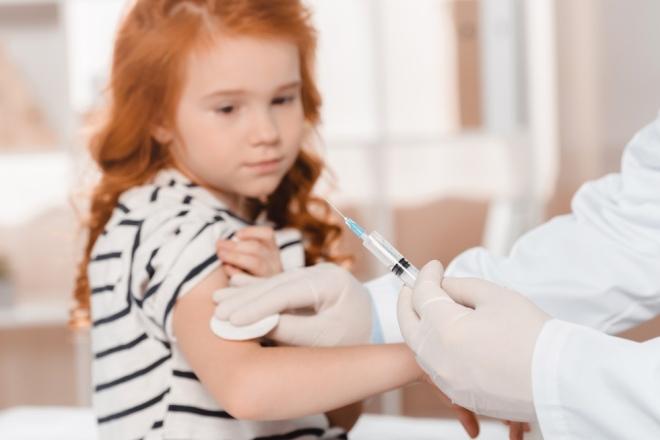
Куда и как делают прививку
Каждый пациент должен подписать документ о добровольном согласии на процедуру. Врач обязан довести до него сведения о возможных побочных эффектах и рассказать о правилах поведения после прививки. Место, куда будет вводиться состав, зависит от возраста пациента.
- Дети от 12 месяцев до 6 лет. Состав вводится в мышцу бедра для обеспечения большей эффективности вакцины.
- Дети старше 7 лет. Вакцина вводится в руку (область ниже плеча). Укол в бедро в этом возрасте не делается, так как это ограничивает двигательную активность.
- Взрослому укол делают в руку или под лопатку.
Прививку против краснухи не ставят в ягодицу, поскольку сильно развитая подкожная жировая клетчатка в этом месте может явиться причиной уплотнений. Всасывание препарата при этом будет ограничено.
Механизм формирования защиты и сколько она действует
Все вакцины против краснухи созданы на базе ослабленных живых вирусов. Антиген сохраняет все свойства активной инфекции, в ответ на него организм вырабатывает иммунитет более стойкий, чем при использовании «мёртвых» составов. Слабый (обезвреженный) вирус попадает в кровь пациента, запускается механизм антиген-антитело, который и формирует иммунную защиту. Процессы, происходящие в привитом организме, похожи на реальный инфекционный процесс со «смазанной» симптоматикой. Сформированный иммунитет защищает человека на протяжении минимум 10 лет.
Можно ли заболеть краснухой после прививки
Прививка против краснухи обеспечивает человеку стойкую иммунную защиту к инфекции на 10-20 лет. Врачи рекомендуют проводить ревакцинацию по истечении этого срока. Каждый человек может выяснить, сохранился ли у него иммунитет, сдав анализ крови на антитела. Прививка от краснухи сегодня – самый надежный способ защититься от инфекции. У 95 % привитых вырабатывается стойкий иммунитет, однако есть взрослые и дети, попадающие в 5 % невосприимчивых к вакцине, они остаются беззащитными перед заражением. Поэтому на вопрос: «Может ли привитый ребенок заразиться краснухой?» ответ: «Да, с вероятностью в 5 %».
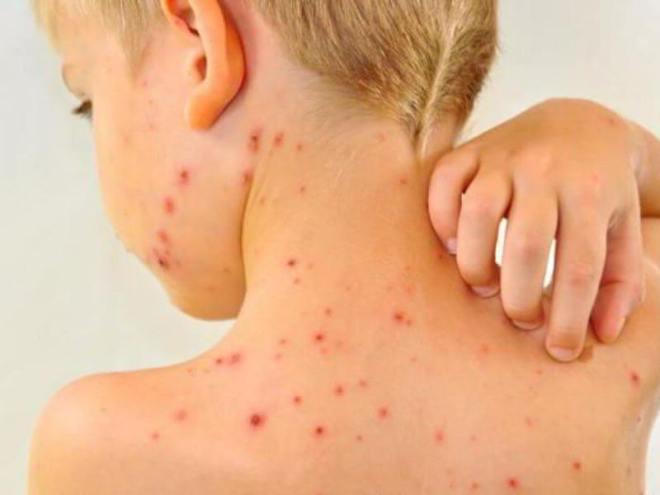
Чтобы предотвратить заболевание после прививки, следует чётко соблюдать противопоказания, особенно связанные с иммунодефицитными состояниями. Если ребёнка с такими проблемами привили по ошибке или недосмотру, инфекция может перерасти в болезнь. Даже ослабленный вирус для такого организма является очень опасным.
Прививки: корь, краснуха, паротит
Инфекции краснухи, эпидемического паротита и кори достаточно распространены во всем мире. Это заболевания вирусного характера, передаются воздушно — капельным путем.
При контакте с человеком, который болен паротитом, риск заражения составляет около 40%, а краснухой либо корью — 92-98%. Указанные болезни очень опасны и в отдельных случаях могут вызвать тяжелые последствия.
Паротит (свинка).
Симптомы:
- поражения ушных и подчелюстных желез, вследствие чего они распухают
- большая отечность лица
- общее недомогание
- небольшая температура
- интоксикация организма
Возможные осложнения:
- панкреатит
- менингит
- глухота
- у юношей воспаление яичек (орхит)
- у девушек поражение яичников (оофорит)
Корь.
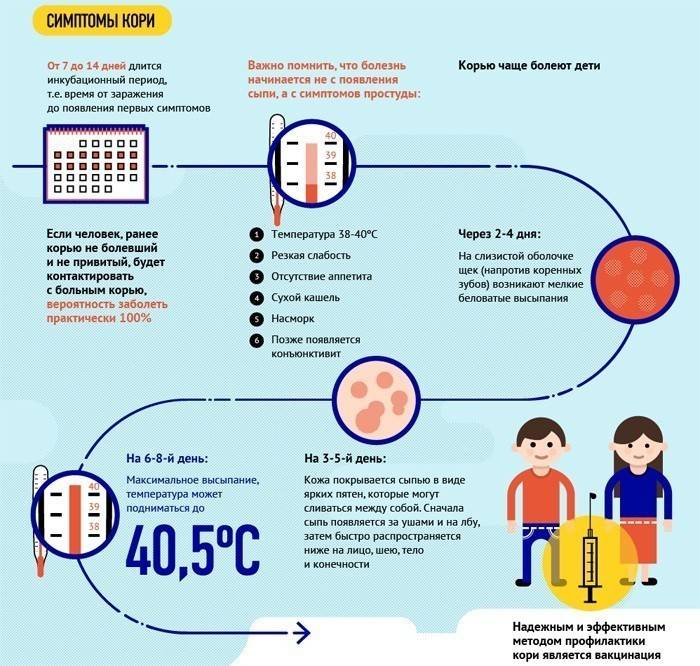
Симптомы:
- очень высокая температура (до 40 °C)
- наличие сыпи – сначала она появляется на слизистой щек, а затем на коже, покрывая тело сверху вниз
- конъюнктивит
- насморк
- сухой кашель
Возможные осложнения:
- пневмония
- ларингит
- отит
- трахеит
- болезни крови
Краснуха.
Симптомы:
- высокая температура (до 38 °C)
- головная боль
- недомогание
- сыпь в виде мелких красных пятен на боковых участках ног, рук, туловища
- лимфоузлы за ушами увеличены
Осложнения:
- в редких случаях воспаление головного мозга (энцефалит)
- у женщин в период беременности происходит поражение всех тканей плода, что приводит к появлению патологий у будущего ребенка
Перечисленные заболевания не имеют типичного противовирусного лечения. Терапия назначается для устранения симптомов и с целью предотвращения осложнений.
Прививку можно делать:
- ребенку — с 1 года
- взрослому – в любом возрасте (рекомендовано до 55 лет)
После введения вакцины длительность иммунитета сохраняется:
- от паротита, кори – от 20 до 30 лет
- от краснухи — около 10 лет
Поэтому рекомендуется делать такую прививку раз в 10 лет.
Особенности вакцинации и ревакцинации:
- возможно проведение процедуры одновременно с другими профилактическими прививками (кроме БЦЖ).
- вакцины, которые не включены в Национальный календарь прививок, вводятся с разницей в 1-3 месяца.
- туберкулиновую пробу необходимо вводить либо с вакцинацией, либо через 6 недель после нее, во избежание снижения чувствительности к туберкулину и получения ложного результата.
Противопоказаниями к прививке от указанных болезней являются:
- периоды обострения хронических болезней
- беременность
- новообразования
- планирование зачатия в течение последующих 3-х месяцев
- аллергия на ранее введенную вакцину
- иммунодефицит первичный
- высокая чувствительность к какому-либо компоненту вакцины
- кишечные заболевания обостренного характера
- туберкулез
- заболевания крови и период 3 месяца после переливания
- онкопатологии
- ОРВИ