Что собой представляет функциональная кардиопатия
Содержание:
Лечение

Сроки выздоровления назвать почти невозможно. Они степени поражения органа, наличия смежных заболеваний, причин появления кардиомиопатии и многого другого. Чаще всего на ранних стадиях КМ у детей хорошо поддается лечению. Если специалист назначит корректный курс препаратов, а родители будут следить, что ребенок придерживается всех рекомендаций, деформация может остаться в прошлом. Однако не стоит надеяться, что восстановление окажется быстрым.
На ранних этапах любой вид кардиомиопатии лечится медикаментозной терапией. Препараты при этом назначаются индивидуально. Выбирать лекарства самостоятельно нельзя: неправильно подобранные препараты могут ухудшить самочувствие и привести к сердечной недостаточности. Чаще всего специалисты назначают:
- диуретики для снижения отечности и вывода из организма лишней жидкости;
- ингибиторы АПФ, уменьшающие потребность органа в кислороде;
- блокаторы кальциевых каналов для снижения силы сердечных сокращений и нагрузки на сосуды;
- антикоагулянты, чтобы предотвратить развитие тромбоза;
- блокаторы рецепторов атгиотензина II для облегчения перекачивания крови (используются в качестве замены АПФ ингибиторов);
- антиаритмические препараты при аномальных ритмах сердечных сокращений;
- бета-блокаторы для снижения нагрузки на сердце при чувстве сдавленности в груди и одышке.
В последние время популярным становится безмедикаментозный метод лечения кардиомиопатии, т.к. у многих детей проявляются побочные эффекты от препаратов. Также востребованность лекарственного способа снижается из-за аллергии и индивидуальной непереносимости отдельных ингредиентов. Поэтому многим больным с нарушениями развития сердечной мышцы назначают курс интерференцтерапии с использованием аппаратов АИТ. Такое лечение подходит пациентам 10-14 лет.
https://youtube.com/watch?v=ycOX2HJAGLM
Интерференцтерапия не актуальна при климактерической кардиомиопатии. В этом случае назначают медикаментозное лечение, преимущественно с использованием препаратов на основе валерианы. Если на анализах проявились отрицательные Т-зубцы, также выписывают верапамил и наприл. Однако принимать их категорически запрещено детям, у которых диагностирована брадикардия.
В тяжелых формах кардиомиопатии врачи дополнительно назначают прием половых гормонов, если пациент достиг возраста 14 лет. Чтобы отследить эффективность лечения, необходимо постоянно проходить обследования. Главные способы диагностики в данном случае — ЭКГ и ЭхоКг. Они показывают даже малейшие изменения размеров желудочков. О выздоровлении говорит снижения уровня боли в покое и во время физических нагрузок.
Нередко при нарушениях в развитии сердца назначают ингибиторы АПФ. Дозировка при этом индивидуальна для каждого пациента и зависит от стадии заболевания. Некоторые препараты детям не подходят из-за побочных эффектов. Например, при кардиомиопатии нельзя принимать ингибиторы, повышающие артериальное давление или оказывающие другую нежелательную нагрузку на сердце. По той же причине нельзя самостоятельно использовать народные методы лечения не посоветовавшись с врачом.
Внимание нужно уделить питанию. Если больной не придерживается правильного питания, из-за плохой сократимости сердца в нем могут образоваться отложения калия или натрия, поэтому потребление соли необходимо снизить
Недопустимо появление приобретенного сахарного диабета, т.к. из-за него прогноз сильно ухудшается. Лучшим решением будет диета с низким содержанием углеводов и полным отказом от сахара, мучного, жареного. Нужно следить за показателями холестерина: его повышение может стать причиной развития тромбоза, который вкупе с плохой сократимостью в короткий срок вызывает внезапную остановку сердца.
Внимание!
Гиперактивным детям следует принимать успокоительные средства, т.к. чрезмерная нагрузка быстрее изнашивает желудочки. Можно использовать настои пустырника или другие травы, не повышающие давление.
Функциональная кардиопатия у детей и ее проявления
Функциональная кардиопатия у детей — это малая аномалия развития сердца. Источники большинства психологических и физиологических нарушений скрываются в далеком детстве. Накапливая счастливые воспоминания об этом периоде, люди одновременно приобретают различные патологии.
Часто они возникают под воздействием определенных факторов в младшем возрасте и в подростковый период под давлением дисгармонии гормонального фона. Заболевание может иметь врожденный или приобретенный характер.
Обе разновидности одинаково негативно влияют на развитие сердечной мышцы, приводя к возникновению следующих нарушений:
- непропорциональное строение желудочка;
- образование дополнительных хорд;
- развитие клапанных пороков, в том числе и пролапса митрального клапана;
- утолщение межжелудочковой перегородки и др.
Выделяют 3 группы источников кардиопатии у детей и подростков:
- нарушения миокарда, возникшие в период нахождения в утробе;
- последствия других патологий;
- функциональные нарушения развития миокарда.
Все источники одинаково приводят к сбою сердечного ритма, развитию сердечной недостаточности и возникновению характерных симптомов: боли, отечностей, бледности кожи и другое.
Врожденная форма патологии может проявляться уже с первых дней жизни, но чаще всего эти признаки возникают в период младшего школьного возраста.
По этой причине кардиопатию трудно диагностировать у малышей, которые не могут внятно объяснить свои ощущения.
В этот период сложно услышать характерные шумы в сердце, а потому задачей родителей является наблюдение за ребенком во время физически активных игр с целью своевременного выявления симптомов заболевания.
В подростковом возрасте кардиопатия проявляется в симптомах повышенной утомляемости, в виде учащения сердечного ритма и возникновения внеочередных сокращений миокарда (экстрасистол).
При обнаружении у ребенка нарушений миокарда, задачей специалиста является детальное разъяснение родителям полной картины заболевания.
В этом случае у ребенка наблюдается малая аномалия развития сердца, которая при неправильном распределении физических нагрузок может приводить к сбою сердечного ритма.
Игнорирование этого факта и дальнейшее способствование родителями занятиям танцами, гимнастикой или посещению уроков физкультуры негативно сказывается на работе уязвленного органа ребенка.
Неумеренные физические нагрузки могут спровоцировать возникновение симптомов сердечной недостаточности.
Функциональная кардиопатия у детей чаще всего проявляется у младших школьников и подростков, и выражается следующими признаками, характерными для вегетативной дисфункции:
- бледность кожи;
- нарушения сердечного ритма;
- отдышка;
- повышенное потоотделение;
- в отдельных случаях — обмороки.
Особенности кардиопатии
У грудничков кардиопатия наблюдается после внутриутробной или перинатальной гипоксии и носит название постгипоксическая кардиопатия. При ней нарушается метаболизм сердца и его вегетативная регуляция, что нарушает его функцию.В диагноз и в медицинскую статистику такое состояние не выносится, однако встречается оно более чем у 50% новорожденных. Стоит сказать, что последствия внутриутробной гипоксии чаще всего проходят в течение 3 лет.
Новорожденные также могут страдать кардиопатиями. Заболевание часто развивается на фоне перенесенного недостатка кислорода
Притом не важно, когда возникла гипоксия, во время родов или еще во время беременности. Из-за дефицита кислорода нарушается регуляция работы сердца с изменением вегетативной нервной системы
С греческого языка слово «кардиопатия» звучит как «нарушение сердца». Код МКБ (международной классификации болезней) 10 пересмотра у патологии I42. В данном нормативном документе она прописана как «кардиомиопатия». По сути, разницы между этими двумя понятиями (кардиопатией и кардимиопатией) нет, поэтому оба варианта используются при описании структурных изменений миокарда у ребенка.
Зачастую выявляют их при ультразвуковом исследовании (УЗИ) сердца.Видов кардиопатии достаточно много, каждый из них спровоцирован определенными факторами. Менее опасной и наиболее распространенной формой болезни считается функциональная. Она развивается зачастую у детей школьного возраста из-за стрессов и перегрузок и фактически не проявляется.
- аномалии коронарных сосудов;
- разрастание перегородки между желудочками;
- сбои в сердцебиении;
- нарушения в системе проводимости сигнала;
- пороки развития желудочков;
- пролапс (неполное закрытие) клапанов.
Это характерные кардиопатии изменения структуры и работы сердца.Большая часть факторов свидетельствует о наличии пороков сердца. В остальных случаях болезнь проявляется на фоне развития прочих заболеваний и сбоев в обмене веществ. Для точной постановки диагноза придется пройти полное инструментальное обследование.
Многим родителям пришлось на своем опыте узнать, что такое кардиопатия у детей, из-за ее распространенности. У грудничка болезнь имеет врожденную форму, а у более зрелого ребенка чаще выявляют приобретенную. В основе патологического процесса лежат метаболические сбои. Из-за них развивается дистрофия мышечных тканей.
Постепенно они заменяются соединительными, которые не проводят электрические импульсы. У ребенка возникают различные аритмии, проявляется сердечная недостаточность и разрастается (гипертрофируется) миокард.Наиболее высокая вероятность появления кардиопатии в школьном возрасте.Малыш постоянно устает (физически и умственно) и испытывает гормональные всплески, связанные с периодом полового созревания, что ведет к сбоям в обменных процессах и развитию сердечной недостаточности. Сопровождает процесс появление лишнего веса и одышка при любой физической активности.
У известного педиатра, Комаровского Евгения Олеговича, часто спрашивают про кардиопатию у новорожденных, так как многие врачи не могут ответить точно, что это такое. По мнению специалиста, болезнь приписывают всем людям, у которых здоровое сердце, но есть какие-то патологические изменения. В переводе с греческого «патия» («pathos») означает «заболевание».
У грудничков кардиопатия наблюдается после внутриутробной или перинатальной гипоксии и носит название постгипоксическая кардиопатия. При ней нарушается метаболизм сердца и его вегетативная регуляция, что нарушает его функцию.
Новорожденные также могут страдать кардиопатиями. Заболевание часто развивается на фоне перенесенного недостатка кислорода
Притом не важно, когда возникла гипоксия, во время родов или еще во время беременности. Из-за дефицита кислорода нарушается регуляция работы сердца с изменением вегетативной нервной системы
Дисфункция миокарда возникает из-за нарушения процессов энергетического обмена.
В среднем, 50-70 % перенесших гипоксию новорожденных страдают кардиопатиями. Тяжесть патологии во многом зависит от продолжительности перенесенной гипоксии. Если нехватка кислорода наблюдалась и после рождения, то с большей долей вероятности развивается патология сердца, которую нужно потом специфически лечить. Обычно подобные кардиопатии сохраняются от месяца и до трехлетнего возраста примерно у трети заболевших детей.
Кардиопатия у детей и подростков: что это такое, причины, симптомы и лечение
Кардиопатией называется патология сердечной мышцы. При недостаточном внимании к болезни она развивается в серьезные проблемы, к примеру, сердечную недостаточность. Детская кардиопатия связана с неправильным развитием сердца, однако все чаще встречаются и другие разновидности, поэтому родителям стоит всерьез задуматься о том, что это такое – кардиопатия у подростков и детей?
Виды
Существует две основных разновидности кардиопатии у подростков и детей:
- Врожденная;
- Приобретенная.
Внешне разницу между этими разновидностями иногда довольно сложно выявить. Хотя кардиомиопатию у новорожденных можно диагностировать на первых двух неделях жизни, такое раннее проявление болезни все еще остается редкостью.
Чаще всего примерно до 7 лет малыш практически не жалуется на симптомы врожденной кардиопатии.
Иногда причиной для беспокойства может стать наблюдение за поведением ребенка во время подвижных игр, однако, в большинстве случаев врожденный порок не дает о себе знать до 7–12 лет.
https://youtube.com/watch?v=oi1G9yH213A
Этот же возраст у детей совпадает с появлением приобретенной кардиопатии. Вторая волна жалоб на боли в сердце обычно наступает ближе к 15 годам, когда подросток вступает в пубертатный период.
Приобретенную патологию можно разделить еще на несколько категорий, в зависимости от причин проявления болезни:
- Вторичная кардиомиопатия у детей. Патология возникает в результате некоторых заболеваний в детском возрасте. Хотя к группе риска сопряженных болезней относятся такие патологии, как миокардит или астма, болезнь сердца может развиться и на фоне долгого насморка или обычной простуды.
- Функциональная. Болезнь сердца в данном случае является реакцией организма на чрезмерную физическую нагрузку. Подвижные игры для детей – обычное дело, они не станут причиной функциональной патологии. А вот занятия в различных спортивных секциях могут привести к заболеванию. Обычно это вина тренера или учителя, который заставляет ребенка выполнить нагрузку, слишком тяжелую для его возраста.
Можно выделить и другие разновидности в этой классификации. К примеру, тонзиллогенная кардиопатия тоже часто развивается у детей, так как связана с наличием тонзиллита в миндалинах и аденоидах. А инфекционно-токсическую кардиопатию можно считать как вторичной моделью, так и обособленным заболеванием.
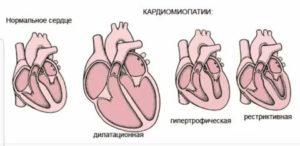
Следует выделить классификацию патологии, связанную с тем, какие именно изменения возникают в сердце. Суть дилатационной разновидности заключается в том, что растягиваются мышцы левого желудочка.
Фактически сердечные стенки не меняют своей толщины, однако из-за увеличения объема участка сердца, сокращения мышцы недостаточно резкие и сильные для нормальной работы. Также такой вид могут называть застойным, так как движение крови сильно замедлено.
Гипертрофическая кардиопатия выражается в утолщении стенок. При этом они также теряют свою эластичность, поэтому для нормального кровотока требуется большее усилие со стороны сердца. Заболевание также бывает врожденным и приобретенным; на врожденную патологию влияет наследственность, а не проблемы с внутриутробным развитием.
Термин диспластическая кардиопатия у детей используется лишь на территории стран постсоветского пространства. Второе ее название – рестриктивная. Она редко встречается в детском возрасте, хотя в советские времена врачи обычно приписывали именно эту категорию. Суть этого вида в том, что мышечная ткань замещается соединительной тканью.
Лечение
Виды лечения таковы:
- Этиотропное и патогенетическое лечение назначается при ясной причине КМП (диабет, тиреотоксикоз, алкоголизм, климакс). В этих случаях на первый план выходят мероприятия по нормализации гормонального фона, коррекции сахара крови и обменных нарушений или другие назначения, сделанные соответствующими специалистами.
- С наследственными формами КМП ничего поделать невозможно (например, генетическая дилатационная кардиопатия), выходом является только радикальное лечение — пересадка сердца.
- При отсутствии указаний на причину развития патологии устраняют имеющиеся симптомы. Такое лечение называется симптоматическим, оно проводится для облегчения состояния больного и улучшения качества его жизни. Препаратами выбора при тяжелых нарушениях ритма сердца являются бета-блокаторы (Бисопролол и аналоги) — они уменьшают частоту и силу сердечных сокращений, улучшают кровенаполнение сердца, расслабляют гладкую мускулатуру сосудов, купируют одышку. В комплексе мероприятий используются мочегонные, антиангинальные средства, препараты, улучшающие метаболизм в сердечной мышце (Предуктал), ингибиторы АПФ и антагонисты кальциевых каналов.
- Хирургическое лечение применяется при гипертрофической форме КМП (удаление избыточного количества мышечной ткани) достаточно успешно. Современным методом является вживление пациенту под кожу маленького дефибриллятора, который срабатывает через несколько секунд после остановки сердца и дает больному шанс продлить жизнь.
Виды
Кардиопатия представлена следующими видами и формами:
- дисгормональная. Предполагает патологию деятельности сердца, связанную с проблемами в эндокринной системе. Часто дисгормональная форма болезни проявляется у подростков, пожилых людей (чаще – женщин) или после проведения лечения гормонами. При этом у пациента обычно недостаточно половых гормонов. Заболевание носит не воспалительный характер;
- алкогольная. Алкогольная форма болезни проявляется вследствие употребления токсического вещества этанола. Он приводит к разрушению сердечных клеток, вызывая в них интоксикацию. Миокард при алкогольной форме заболевания становится рыхлым. Среди признаков алкогольной формы болезни выделяют одышку, тахикардию и отёки ног;
- метаболическая. Эта разновидность заболевания связывается как с врождёнными патологиями, так и с нарушением обмена определённых веществ (в частности, жирных кислот). Это, в свою очередь, вызывается недостатком разных ферментов (например, карнитина);
- инфекционно-токсическая. Носит название миокардит и является воспалительной формой. Развивается вследствие системных инфекций. После попадания микроорганизмов (грибка, паразитов, бактерий) в миокард, они вызывают там отёк с воспалением, который может привести к смерти клеток. На их месте образовывается соединительная ткань;
- климактерическая. Климакс вызывает такую разновидность недуга, как климактерическая кардиопатия;
- диспластическая. Кардиопатия этого типа предполагает нарушение целостности мышц сердца. Диспластическая кардиопатия нередко становится причиной прогрессирования сердечной недостаточности.
Осложнения кардиомиопатии
Заболевание опасно не только патологическим состояние желудочков. При нарушениях развития миокарда со 100% вероятностью возникают сбои ЧСС. Чаще всего они проявляются в виде тахикардии или брадикардии. Если сердце достаточно долго работает в ускоренном режиме, орган изнашивается. Это приводит к развитию фибрилляции желудочков и предсердий. Из-за патологического состояния органы не получают достаточно кислорода, т.к. кровоток становится хаотичным.
Поскольку аритмия разрушает организм, для борьбы с ней назначают специальные препараты. При отсутствии эффекта от лечения, специалисты могут назначить установку кардиостимулятора для регулировки ритма сердечных сокращений. Такое осложнение — самое распространенное, оно встречается у 10% детей, больных кардиомиопатией. При отсутствии лечения аритмия может вызвать внезапную остановку сердца даже у младенцев.
Также КМ провоцирует застой крови из-за дилатации желудочков. Это особенно опасно при повышенном холестерине или заболеваниях, сгущающих крови. Осложнение влияет не только на самочувствие: появляется риск развития тромбоза. В таком случае могут назначить кроворазжижающие препараты. Без лечения сгущение крови становится причиной внезапной смерти из-за инсульта сердца. Не менее опасна тромбоэмболия мозга: если он долго не получает кислород и глюкозу, наступают необратимая деградация умственных способностей, вплоть до полной потери необходимых для жизни навыков.
Кардиомиопатия может вызвать смежные заболевания. Предрасположенность к ним не зависит от типа КМ или способа ее приобретения. Чаще всего в виде осложнений проявляются симптомы:
- Эндокардита. У детей с нарушениями в работе миокарда воспаление стенок сердца, клапанов или отдельных сосудов возникает чаще. Заразиться инфекцией можно на приеме у стоматолога. Также причиной становится хирургическое вмешательство и восстановительный период после. Без своевременного лечения антибиотиками эндокардит становится причиной смерти даже у детей.
- Сердечная недостаточность. Хроническое заболевание, почти не поддающееся лечению. Кардиомиопатия изнашивает мышечные ткани, из-за чего орган теряет возможность нормально перекачивать кровь. Излишек жидкости вызывает отеки и может скапливаться в легких. Без лечения вызывает внезапную смерть. Часто требуется пересадка органа.
- Остановка сердца. Самое серьезное осложнение. Реже встречается у детей, больных дилатационной кардиомиопатией. Чаще всего причиной внезапной смерти становится износ мышцы из-за гипертрофического или рестриктивного типа заболевания. Наиболее распространенное осложнение, предшествующее остановке сердца — аритмия с возможной желудочковой тахикардией или обструкцией оттока.
Внимание!
Кардиомиопатия требует постоянного приема лекарств для поддержания работы мышцы. В противном случае износ органа и его отказ наступает раньше на несколько лет.
Причины и факторы риска кардиомиопатии
Дилатационная кардиомиопатия:
- Генетика: считается, что около 20-30% случаев дилатационной кардиомиопатии протекают в семьях. Точные вовлеченные гены неизвестны;
- Вирусная инфекция сердечной мышцы (миокардит), вызванная вирусом Коксаки и проч.;
- Алкоголь и другие токсины, включая химиотерапевтический препарат Доксорубицин;
- Беременность;
- Другие заболевания: гемохроматоз, саркоидоз, системная красная волчанка (СКВ), системный склероз и мышечная дистрофия — все эти болезни связаны с дилатационной кардиомиопатией.
Гипертрофическая кардиомиопатия
Около 50% случаев являются семейными (т. е. наследственными). Тип наследования называется аутосомно-доминантным, что означает, что для того, чтобы ребенок получил расстройство, аномальный ген должен передаться только от одного из родителей.
Вовлеченные гены провоцирующие болезнь, связаны с сократительным механизмом сердца, поэтому при отклонении от нормы мышцы становятся толстыми и гиперактивными. ГКМП также может быть вызвана другими заболеваниями, такими как атаксия Фридриха и синдром Нунана.
- Амилоидоз (и другие инфильтративные заболевания): это наиболее распространенная форма рестриктивной кардиомиопатии, когда аномальные белки накапливаются в сердечной мышце;
- Саркоидоз: это системное заболевание неизвестной причины, которое вызывает образование гранулем в различных тканях, включая сердечную мышцу;
- Радиационный фиброз;
- Эндомиокардиальный фиброз (заболевание, встречающееся в основном в Африке и тропических районах);
- Эндокардит Лоффлера (болезнь, вызывающая фиброз и утолщение сердечной мышцы).
Врожденная кардиопатия связана с внутриутробным развитием, поэтому во время беременности женщинам необходимо периодически обследоваться у врача, а также следить за своим здоровьем. Желательно отказаться от вредных привычек, которые имеют влияние на формирование плода.
К сожалению, даже в таком случае нет гарантии в том, что ребенок родится абсолютно здоровым. Для врожденной патологии большую роль играет наследственность и проблемы с сердцем у ближайших родственников. Чаще всего они «повторяются» и у малыша.
Частично причины приобретенной кардиопатии рассматривались в предыдущем пункте:
- Чрезмерная физическая нагрузка;
- Последствия перенесенных болезней.
Кардиомиопатии бывают первичными и вторичными.
Что именно вызывает первичные кардиомиопатии, ученым пока не ясно. Предполагают, что их могут вызывать такие факторы, как:
- Отягощенная наследственность Повреждать миокард могут врожденные генетические дефекты белков, а также различные мутации генов при формировании плода в утробе.
- Вирусные инфекции Гепатит В, С, вирус Коксаки и ряд других вирусов вызывают аутоиммунную реакцию в организме, которая может повредить миокард.
- Иммунные заболевания Иммунные патологии могут провоцировать гибель клеток-миоцитов сердечной мышцы.
Есть три основных типа первичных кардиомиопатий — дилатационная (застойная), гипертрофическая и рестриктивная. Поражение сердечной мышцы при каждой из них развивается по-разному.