Выделения как признак беременности: до задержки, на ранних и поздних сроках
Содержание:
Белые выделения на поздних сроках беременности
Начиная с 35 недели, ткани влагалища активно готовятся к родам, в организме начинается новый виток гормональных изменений, поэтому увеличивается общий объем выделений. Часто утром в последние дни перед родами количество выделяемого секрета особо увеличивается, такие выделения называются предвестниками родов.
Достаточно сильные жидкие выделения характерны и для последних недель беременности – это нормальное явление, которое не опасно для плода. Однако появление сильных выделений–вод, которые сочатся в течение нескольких часов, могут указывать на подтекание околоплодных вод. Часто это становится причиной стимулирования родов, а на более раннем сроке принимаются меры по сохранению беременности.
 Прозрачные выделения с неприятным запахом могут быть признаком бактериального вагиноза, вызванного дисбалансом влагалищной микрофлоры. Лактобактерии вырабатывают перекись водорода, которая является антисептиком и убивает стрептококки, кишечную палочку и другие патогенные бактерии, желающие попасть в матку. Если лактобактерий не хватает, то образовывается много условно-патогенной флоры, которая называется бактериальным вагинозом.
Прозрачные выделения с неприятным запахом могут быть признаком бактериального вагиноза, вызванного дисбалансом влагалищной микрофлоры. Лактобактерии вырабатывают перекись водорода, которая является антисептиком и убивает стрептококки, кишечную палочку и другие патогенные бактерии, желающие попасть в матку. Если лактобактерий не хватает, то образовывается много условно-патогенной флоры, которая называется бактериальным вагинозом.
На последних неделях беременности женщине желательно пользоваться ежедневными прокладками, с их помощью удобно отслеживать цвет и объем выделений. При этом у многих беременных начинается аллергия на синтетические вещества, входящие в состав прокладок, поэтому относитесь к их выбору тщательно, покупайте простые гигиенические средства без ароматизаторов и красителей.
Водянистые белые или прозрачные выделения во второй половине беременности могут указывать на подтекание околоплодных вод, поэтому желательно проконсультироваться с лечащим врачом и пройти необходимое обследование.
На 39-40 неделе появляются обильные и густые выделения без запаха с мелкими прожилками крови, которые часто указывают на отхождение слизистой пробки. Это означает, что шейка готова к родам, и они могут начаться в любой момент. Иногда схватки появляются практически сразу после того, как отошла слизистая пробка, а иногда приходится ждать еще неделю-две
Обратите внимание, что в этот период половая система женщины остается незащищенной, поэтому важно тщательно следить за гигиеной, чтобы не занести инфекцию. Для профилактики инфицирования плода желательно придерживаться нескольких простых правил:
- Носить белье из натуральных тканей.
- Пользоваться ежедневными прокладками, менять их несколько раз в день.
- Исключить острую, пряную, жирную пищу, она оказывает негативное влияние на микрофлору влагалища, что может стимулировать возникновение кандидоза и других бактериальных инфекций.
- На последних неделях беременности желательно воздержаться от половых отношений.
- По возможности подмываться после каждого похода в туалет, чтобы предотвратить размножение патогенной флоры.
Лечебные мероприятия и необходимость госпитализации
При выявлении одного из перечисленных выше патологических симптомов нужно без промедлений обратиться к гинекологу, который ведёт беременность. Врач осмотрит пациентку, при необходимости возьмёт образцы выделений на анализ. В частности, бактериологический мазок из влагалища или шейки матки необходим для определения типа возбудителя. Если причиной появления аномальных выделений является инфекция, доктор назначает пациентке эффективный и безопасный в период вынашивания антибиотик одной из следующих групп:
- пенициллины (Ампициллин, Амоксициллин, Оксациллин);
- макролиды (Эритромицин, Азитромицин);
- цефалоспорины (Цефазолин, Цефотаксим).
Лечение кандидоза у беременных проводится противогрибковыми препаратами (например, Пимафуцином) в форме для местного применения — свечи или крем. После курса лечения неприятные симптомы чаще всего бесследно исчезают.

Свечи Пимафуцин при беременности являются препаратом, который наиболее часто назначают для лечения молочницы
Подтекание околоплодных вод в конце беременности не столь опасно, как в начале. Если ребёнок окончательно сформирован, гинекологами может быть назначена искусственная стимуляция родов. В тех случаях, когда органы и системы малыша ещё не готовы функционировать самостоятельно, беременную кладут в стационар под непосредственное медицинское наблюдение, включая проведение следующих мер:
- контроль лабораторных и других показателей здоровья организма женщины и плода;
- проведение антибактериальной терапии для профилактики инфицирования;
- обеспечение гормонального лечения для скорейшего созревания лёгких у ребёнка.
Ярко-красные или коричневые выделения рассматриваются, как особо опасные, являющиеся фактически кровотечением. В связи с тревожным состоянием, необходима срочная госпитализация для спасения жизней матери и ребёнка. В больнице пациентке будет срочно проведена ультразвуковая диагностика для опровержения или подтверждения диагноза отслойки плаценты, установления её степени. Если степень отслойки небольшая и кровотечение незначительно, беременную кладут в стационар, где её состояние стабилизируют с помощью кровоостанавливающих средств и препаратов против повышенного тонуса матки. Женщине в это время предписан постельный режим и полный покой. Обязателен постоянный контроль лабораторных анализов на свёртываемость крови. При значительной степени отслойки с обильным кровотечением врачи принимают срочное решение о родоразрешении путём кесарева сечения.
Белые выделения на ранних сроках беременности
Для всех здоровых женщин характерно наличие секреторной жидкости во влагалище, при беременности ее количество может увеличиваться. Состав нормальных выделений:
- Слизистая жидкость, которую вырабатывают половые железы
- Микроорганизмы, постоянно обитающие во влагалище и в нормальных условиях не причиняющие вреда. Главным образом это молочно-кислые бактерии, но встречаются и другие условно патогенные микроорганизмы.
- Отмершие клетки эпителия, которые отшелушиваются с органов и заменяются молодыми.
Патологическими считаются выделения, которые возникают на фоне бактериальных, грибковых или инфекционных болезней. Количество выделений бывает разным, обычно их становится больше к середине цикла (во время овуляции), во время сексуального возбуждения и в период грудного вскармливания. Иногда обильные выделения появляются на фоне сильного стресса, переохлаждения, приема гормональных препаратов или при резкой смене климата.
В большинстве случаев прозрачные белые или бесцветные выделения на ранних сроках беременности носят физиологический характер и являются первыми признаками гормональных изменений, происходящих в организме беременной. Нормальными считаются необильные прозрачные выделения без запаха и хлопьев. Сразу после того, как зигота закрепляется в матке, шейка закрывается слизистой пробкой, в результате усиливается секреция шейки. Поэтому если у вас появляются слизистые белые выделения без запаха, то можно не нервничать — главное соблюдать правила гигиены, чтобы не развивалась патогенная микрофлора и не возникла молочница.
Прогестерон оказывает колоссальное влияние на закрепление яйцеклетки в матке и на формирование плаценты, при этом возникают очень густые, непрозрачные, вязкие выделения. С 13 недели в действие вступает эстроген, и объем секреторной жидкости уменьшается, цвет меняется до прозрачного или матового белого, а консистенция становится похожа на белок яйца.
Несмотря на то, что обычно белые выделения безопасны, есть ряд заболеваний, симптомами которых являются как раз бели, поэтому в любом случае желательно проконсультироваться с врачом. Например, желтоватые выделения с неприятным запахом часто указывают на воспалительный процесс и на инфекции половых путей.
Белые выделения с прожилками крови встречаются при эрозии шейки матки или цервиците (воспалении канала шейки матки)
Обратите внимание, что часто белые выделения появляются после использования ежедневных прокладок. У многих женщин сегодня развивается аллергия на средства гигиены, поэтому выбирайте самые простые прокладки без ароматизаторов
Почему появляются выделения во время беременности?
Выделения во время беременности — явление довольно распространенное, но несмотря на это вызывает множество вопросов и волнений
Обращать внимание следует на цвет выделений, их обильность и консистенцию. Рассмотрим самые частые вопросы беременных относительно данной темы
Нередко возникают выделения во время беременности на ранних сроках, еще тогда, когда самой женщине достоверно неизвестно, что она находится в положении, и когда даже врачи не в состоянии точно сказать — произошло зачатие и развивается ли эмбрион. Обычно на таких ранних сроках появляются светлые (прозрачные) выделения во время беременности, причем в довольно больших количествах. Данная ситуация абсолютно нормальна, и объясняется действием гормонов.
Другое дело, когда вдруг обнаруживаются творожистые, густые, белые выделения во время беременности. Их причиной, скорее всего, является кандидоз (молочница) — очень распространенное заболевание среди представительниц прекрасного пола, особенно — беременных. Если вы заметили у себя нечто похожее — ни в коем случае не ищите самостоятельно лечение. Во-первых, далеко не каждое лекарство может быть использовано будущей матерью (особенно в первом триместре), а во-вторых, для уточнения диагноза нужно будет сдать мазок на анализ, так как данные симптомы характерны и для иных инфекций, лечение которых имеет свои нюансы. Кстати, при инфекциях не редкость зеленые выделения во время беременности с неприятным запахом. Такие бывают, к примеру, при хламидиозе. Заболевание довольно опасное для плода, а потому его лечением нужно заниматься еще до зачатия. В противном же случае, если вовремя болезнь не была обнаружена и тем более, если заражение произошло уже после зачатия — нужно срочно начинать комплексное лечение.
Не менее опасными могут быть коричневые выделения во время беременности, ведь коричневый цвет они приобретают из-за содержания в них крови. А это самый тревожный признак… Если беременность уже подтверждена, а отделяемое из влагалища наблюдалось не единожды, плюс ко всему есть и другие недомогания в виде болей или повышения температуры, не помешает сделать УЗИ матки. Таким образом можно исключить внематочную локализацию плодного яйца и обнаружить отслойку плаценты, которая, чаще всего, имеет такие симптомы. «Залечить» отслойку может только сам женский организм, никакие лекарства не помогут. Однако многое зависит и от женщины, она должна помочь своему организму. При небольших отслойках лучшим лечением является тихий, размеренный образ жизни без физических нагрузок, а в некоторых случаях даже постельный режим. При большой площади отслойки плаценты лечение беременной проводится в стационаре при помощи медикаментов, снижающих тонус матки, и витаминов.
Если вы заметили у себя кровянистые выделения во время беременности, следует обязательно сходить на осмотр к врачу. А если они обильны и начались внезапно — вызывать скорую помощь, так как это может быть очень опасным. При скудных выделениях, перед походом к врачу, можно для профилактики выпить пару таблеток Но-шпы — она хорошо снимает тонус матки, который провоцирует выкидыш. Ни при каких обстоятельствах идущая из влагалища кровь у будущей матери не может считаться нормой и не слушайте тех, кто рассказывает байки про месячные при беременности — такого не бывает!
У многих будущих мам идут желтые выделения во время беременности. Если они не густые и без запаха, то их по «опасности» можно приравнять к прозрачным, слизистым, о которых мы рассказывали в начале данной статьи.
Как лечить выделения на ранних сроках беременности
Прозрачные или однородные молочно-белые выделения нуждаются в лечении. В качестве профилактики наружное обмывание половых органов теплой водой с мылом или отварами трав (цветки ромашки, акации, шалфея).
Если характер выделений говорит о наличии заболевания, то нельзя лечиться самостоятельно. Беременным нельзя спринцеваться и проводить любые другие манипуляции внутри влагалища без назначения врача.
В дополнение к лечению, назначенному гинекологом, необходимо соблюдать следующие рекомендации:
- Соблюдать правила личной гигиены. Утром и вечером рекомендовано обмывание половых органов теплой водой с использованием мягкого интим геля, в состав которого входит молочная кислота. Для профилактики занесения во влагалище кишечной палочки, после каждого опорожнения кишечника необходимо обмывать половые органы, направляя поток теплой воды от лобка к анусу.
- Носить белье из натуральных материалов. Тесное синтетическое нижнее белье также может стать причиной усиления выделений и размножения бактерий.
- Не стоит пользоваться ароматизированными прокладками. Они могут вызвать раздражение и усиление выделений. Используйте гигиенические средства без запаха и меняйте их каждые 2-3 часа, иначе они могут стать местом размножения инфекции.
- Ограничить сладкую пищу и острые блюда, содержащие много уксуса и специй. Эти продукты влияют на состояние половых органов и могут спровоцировать развитие молочницы. Из меню беременных желательно исключить кетчуп, майонез, горчицу, соевый соус, копчености выпечку из пшеничной муки, сладости.
Выделения из половых путей на ранних сроках беременности могут быть вариантом нормы, но об их появлении стоит сообщить своему гинекологу. Беременным не стоит самостоятельно диагностировать или проводить лечение – это может быть опасным для плода.
Диагностика и лечение
Обнаружить Candida albicans в половых путях довольно просто, нужно лишь прийти на приём к своему гинекологу и сделать общий мазок на флору. Посев будет готов уже на следующий день. Обнаружение большого количества мицелия грибов в отделяемом влагалища, а также соответствующие симптомы указывают на необходимость лечения беременной женщины.


Бывают случаи носительства, когда в мазках постоянно обнаруживаются грибы, но клинических проявлений и жалоб нет. В таком случае решение о назначении лечения принимает врач, исходя из анамнеза, наличия предыдущих гинекологических инфекций, соматических заболеваний. Зачастую, кроме кандиды, в мазках можно найти и другие патологические микроорганизмы: гарднереллы, кокки, гонококки, трихомонады. Смешанная инфекция требует назначения уже другой схемы лечения.
Если инфекция подтверждена микроскопически и на основании клинических признаков, можно подбирать терапию. Сейчас фармацевтический рынок переполнен препаратами для лечения вагинального кандидоза. Не стоит забывать, что беременные женщины – это особый контингент пациентов, требующий тщательного подбора лекарственных средств.
Большинство таблеток для перорального приёма (Флуконазол, Дифлюкан, Флюкостат) запрещены беременным в связи с негативным влиянием на плод
Также необходима осторожность в лечении женщин в первом триместре, когда высока вероятность выкидышей, тонуса матки
В основном гинекологи используют местные препараты для эрадикации Candida (свечи). Вагинальные средства безопасны, не всасываются в кровь и не проникают через плаценту, хорошо переносятся, побочные эффекты возникают редко. Многие из них эффективно справляются с молочницей.
Препараты для местного применения
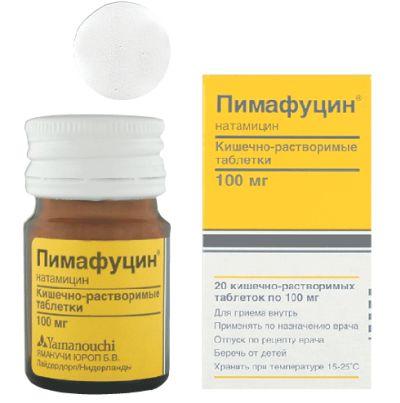
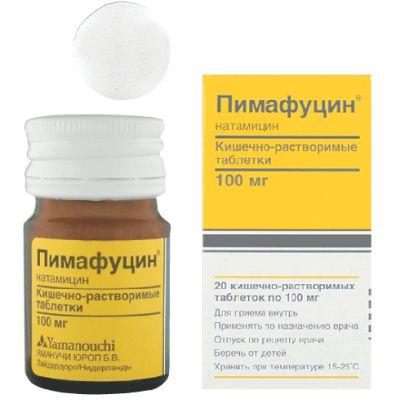
- Пимафуцин. Выпускается в форме свечей, крема и таблеток для приёма внутрь. В состав каждой свечи входит 100 мг натамицина (антибиотик против грибов из группы макролидов). Действующее вещество отлично переносится, практически не имеет побочных эффектов, не всасывается в кровь при приёме внутрь (действует только в просвете кишечника). Устойчивость дрожжеподобных грибов к натамицину не развивается. Пимафуцин разрешён к применению у кормящих, беременных женщин. Для лечения кандидозного вульвовагинита используют свечи (по 1 на ночь), таблетки для устранения очага инфекции в кишечнике (по 1 таблетке 3-4 раза в сутки), крем для полового партнёра. Курс терапии рассчитан на 5-10 дней.Пимафуцин уже на второй день значительно уменьшает белые творожистые выделения при беременности.
- Нео-Пенотран. Свечи содержат в своём составе метронидазол (противопротозойное средство) и миконазол. Препарат можно назначать во втором и третьем триместрах беременности по одной свече перед сном 7-14 дней. Продолжительность лечения определяет лечащий доктор. Иногда может появиться незначительное раздражение, дискомфорт, жжение после введения свечей. Этот побочный эффект временный и не требует отмены препарата.
- Тержинан. Состав вагинальных свечей: нистатин, тернидазол, неомицин, преднизолон. Комплексный препарат практически не всасывается с поверхности слизистой, поэтомуможет назначаться у беременных, если это действительно необходимо. Курс лечения до 14-21 дня.
- Клотримазол. Таблетки для введения во влагалище также можно использовать для терапии молочницы (кроме первого триместра). Желательно совмещать лечение со спринцеванием растворами антисептиков (хлоргексидин, малавит) для лучшего эффекта.
- Виферон
Ошибки врачей и пациенток при кандидозе во время беременности
Необдуманные действия, безграмотность и халатность приводят к появлению творожистых выделений и других проблем снова и снова.
Женщина, при беременности совершает такие ошибки:
- Не следит за гигиеной. Грязные руки, несвежее белье, неухоженные половые органы, а также беспорядочная сексуальная жизнь, разнообразие приводят к появлению инфекционных патологий. Например, чередование видов совокупления в одном акте переносит бактерии изо рта и ануса во влагалище;
- Занимается самолечением. Бесконтрольное использование противомикробных препаратов не только становится причиной творожистых белей, но и вырабатывает иммунитет к лекарствам у патогенной флоры;
- Чрезмерная чистота, когда ежедневно применяются спринцевания, антисептические аптечные растворы хлоргексидина и мирамистина способны уничтожить собственную флору, освободив место для инфекции.
Врачи не правы в таких обстоятельствах:
- Диагноз и лечение при творожистых влагалищных выделениях на глазок, без анализов;
- Не проводят исследования на другие инфекции при беременности, которые часто протекают скрытно;
- Не предупреждают женщину о запрете на секс и о необходимости лечения партнера;
- Не контролируют окончательный результат терапии, из-за чего остается хроническая молочница;
- Не объясняют, как правильно использовать препарат.
Розовые выделения вместо месячных
Если вместо менструации отмечаются скудные бледно-розовые или слегка кровянистые выделения, то это повод обратиться к врачу, ведь это не всегда признак беременности, но также сигнал нарушений в органах репродуктивной системы.
https://youtube.com/watch?v=IG11IH5lhxg
Нарушение цикла
Нередко светло-розовые или необычные для месячных выделения отмечаются в конце цикла при следующих обстоятельствах:
- длительность цикла более 35 и менее 21 дня;
- продолжительность менструации постоянно меняется на 5 дней и больше;
- уже отсутствовали ежемесячные кровотечения в какой-то месяц;
- месячные очень скудные и заканчиваются через два дня;
- менструальные кровотечения длятся более недели;
- нестабильный подростковый период.

Возникновение признака нередко выступает последствием применения:
- оральных контрацептивов;
- гормональных пластырей;
- внутриматочной спирали;
- препаратов с гормонами.
Мажущие выделения вместо месячных при отрицательном тесте на беременность допускаются на протяжении первых трех месяцев после начала применения одного из вышеперечисленных средств. Но данный признак лучше обсудить с врачом. Возможно, что препарат или контрацептив просто не подходит, и его нужно заменить.
Беременность
Сукровичные выделения допустимы на раннем сроке беременности, но они не должны быть обильными или сопровождаться болями. Если их количество увеличивается, появляются сгустки крови, а в районе таза и живота возникают неприятные ощущения, то нельзя исключать:
- внематочную беременность;
- патологию шейки матки;
- угрозу выкидыша;
- самопроизвольный аборт.
Доктор назначит УЗИ для установления точной причины сложившейся ситуации и выбора лечения.
Если ваш тест отрицательный и гормональные препараты не используются, то стоит искать другие причины розоватой вагинальной секреции. В большинстве случаев проблема кроется в следующих нарушениях:
- Проблемы в работе щитовидной железы напрямую влияют на гормональный фон женского организма. Возникает сбой, на фоне которого наблюдается наличие красного секрета или светло-розовых следов на прокладке вместо месячных. Восстановить цикл помогут препараты, которые восполнят нехватку гормонов Т4, ТТГ, Т3, ТПО. Следует уточнить у врача на какой день цикла сдавать ТТГ и Т4 свободный.
- Попадание вредоносного агента (инфекции) в половую систему вызывает воспалительный процесс. В итоге женщина отмечает на ежедневной прокладке довольно водянистые белые выделения, которые из-за присутствия крови кажутся розовыми. Из дополнительных симптомов стоит отметить зуд, жжение, слабость, боли в животе и неприятный запах вагинальной секреции.
- При хронической форме молочницы (кандиды) распространяются, проникая в верхний слой половой системы, вызывая воспаление и сбои в работе репродуктивных органов. Рыхлая поверхность слизистой повреждается, из-за чего в белых творожистых выделениях может присутствовать кровь.
Причины белей
У здоровых женщин молочно-белые выделения из влагалища являются допустимой нормой. Обычно они появляются через несколько дней после овуляции и сохраняются до следующего менструального кровотечения. Причиной повышения секреторной активности шейки матки становится прогестерон.
Естественное изменение влагалищной слизи происходит во время беременности. Сразу после зачатия повышается уровень прогестерона. В увеличенном количестве гормон сохраняется на протяжении всего гестационного срока. Поэтому беременные женщины часто наблюдают бели. Если дополнительных жалоб нет, а анализы дают хороший результат, то данное состояние считается вариантом нормы.
Спровоцировать выделения могут другие причины:
- воспалительные процессы во влагалище;
- скрытые половые инфекции;
- аутоиммунные заболевания;
- опущение стенок влагалища и внутренних половых органов;
- некоторые заболевания крови;
- пренебрежение интимной гигиеной;
- аллергическая реакция на влагалищные средства, лубриканты, латекс;
- использование внутриматочного контрацептива;
- применение пессария с целью лечения патологий.
Усиленная секреторная активность шейки матки часто возникает при фоновых заболеваниях. Определить самостоятельно, что вызвало появление белей, не получится. Если выделения сопровождаются дополнительными жалобами, необходимо обратиться к гинекологу и обследоваться.

Причины белей можно определить с помощью диагностики
Цвет выделений при беременности
Такой параметр, как цвет выделений у беременных, имеет важное значение для первичной диагностики. По характеру, консистенции и окраске врачи могут предположить вероятную причину, фактор, спровоцировавший появление патологических влагалищных выделений
Однако для правильной постановки диагноза требуются диагностические мероприятия. Посевы, мазки из уретры и влагалища помогают идентифицировать тип возбудителя и назначить соответствующую терапию.
Белые выделения при беременности
Необильные, слегка белые выделения на ранних сроках беременности являются вариантом нормы. При этом женщина не должна наблюдать дополнительных признаков нарушения. Зуд, дискомфорт, жжение во влагалище говорят о присутствии патогенного микроорганизма в мочеполовой системе. Самым распространенным из того, что провоцирует белые выделения при беременности, является грибок Кандида.
Этот микроорганизм относится к условно патогенным. Он присутствует во влагалище каждой женщины в незначительной концентрации, входит в состав микрофлоры. Однако при наступлении благоприятных для грибка условий (снижение местного иммунитета, изменение рН влагалища) происходит сильное его размножение и формирование колонии. Появляются обильные белые выделения, которые по мере увеличения объема сгущаются и образуют комки, напоминающие творог. Это объясняет второе, народное название болезни – молочница.
Коричневые выделения при беременности
Коричневый оттенок влагалищным выделениям придает свернувшаяся кровь, поэтому у врачей к данной симптоматике отдельное внимание. Так, коричневые выделения у беременных на начальных стадиях гестации могут указывать на угрозу прерывания беременности
В таком случае на фоне влагалищных выделений женщина жалуется на боли тянущего или острого характера в нижней части живота. Со временем происходит увеличение объема выделений, которые могут переходить в кровотечение. Ситуация требует срочной медицинской помощи.
Выделения коричневого цвета у женщин в положении на очень малых сроках, 1-2-й неделе беременности могут быть результатом имплантации. В это время происходит внедрение плодного яйца в стенку матки. Повреждение небольших кровеносных сосудов приводит к появлению кровяных и коричневых вкраплений в выделениях. Большинство женщин не придают этому внимания, так как их ничего не беспокоит. Однако стоит внимательно относиться к коричневым выделениям, ввиду того, что это возможные признаки следующих патологий:
- внематочная беременность;
- маточное кровотечение;
- нарушение работы плаценты.

Желтые выделения при беременности
Когда появляются желтые выделения у беременных, какие причины их провоцируют, с чем они связаны – большинству женщин неизвестно. Насыщенные желтые, иногда с зеленоватым оттенком влагалищные выделения указывают на присутствие инфекции в половой системе. Возбудителями в таких случаях являются бактерии. Сильное и быстрое их размножение и рост может сопровождаться появлением неприятного, гнилостного запаха из влагалища. Беременные женщины замечают появление болей в нижней части живота, пояснице; мочеиспускание сопровождается острой, резкой болью.
Появляется отечность наружных половых органов, жжение и зуд. На фоне общей интоксикации организма продуктами жизнедеятельности патогенных микроорганизмов поднимается температура тела, ухудшается общее самочувствие. Подобная клиническая картина наблюдается при следующих типах патологии:
- сальпингит;
- оофорит;
- вульвит;
- эрозия шейки матки;
- гонорея;
- сифилис;
- хламидиоз.
Розовые выделения при беременности
Розоватый оттенок выделениям из влагалища может придавать кровь. Кровянистые выделения при беременности в большинстве случаев являются признаком осложнения, развитием патологии. Среди первых – самопроизвольный аборт. Женщина испытывает болезненные потягивания в нижней части живота, которые со временем усиливаются, а объем выделений увеличивается. Среди других возможных причин появления розовых выделений при беременности:
- предлежание плаценты;
- отслойка плаценты.
Зеленые выделения у беременной
Зеленые выделения при ранней беременности – признак инфекции в репродуктивной системе. К месту ее проникновения устремляется большое количество лейкоцитов, которые пытаются нейтрализовать вредные микроорганизмы. После их гибели образуется гной, примеси которого и присутствуют в выделениях из полости влагалища. Чтобы точно узнать, какой микроорганизм вызвал болезнь, проводится комплекс лабораторных исследований. Среди патологий, сопровождающихся зелеными, гнойными выделениями:
- эндоцервицит;
- эндометрит;
- сальпингит;
- оофорит;
- вагинит.
Другие причины кровянистых белей
Кровянистые выделения во 2-ом триместре – явный признак патологических изменений. При этом не только проблемы с плацентой могут стать причиной такого явления. В списке провоцирующих факторов находятся:
- Травмы, повреждения, затрагивающие органы мочеполовой системы.
- Формирование полипов.
- Эрозивные образования и миома.
- Тяжелые воспаления.
- Злокачественное поражение маточной шейки.
- Внематочная беременность.
При коричневом оттенке выделений можно предположить формирование гематомы. Особенно опасно появление кровяных сгустков, заметив их, женщине необходимо немедленно обратиться к своему лечащему гинекологу.
Любой фактор из перечня способен вызвать кровавые влагалищные выделения. При этом первоначальная причина проблемы имеет огромное значение – при определенных обстоятельствах беременность удается сохранить, а иногда лечение подразумевает ее прерывание.
Наиболее опасной патологией, вызывающей кровотечения во время второго триместра, является рак маточной шейки. На стадии метастазирования атипичные клетки могут проникнуть в другие системы, органы. С полипами все не столь страшно, поскольку в процессе вынашивания плода они развиваются нечасто, а появляясь, проявляют себя только кровянистыми выделениями. Обычно их обнаруживают при помощи УЗИ либо при проведении выскабливания матки.
Появление крови из влагалища не во всех случаях провоцирует патология. Подобное явление может наблюдаться после ультразвуковых исследований, после проверки состояния женщины на кресле с использованием зеркала, в результате половых контактов. Причина заключатся в раздражении слизистого влагалищного слоя и оболочки маточной шейки.
Мы рассмотрели различные патологические выделения, которые могут появиться в течение второго триместра. Однако следует понимать, что и при их отсутствии существует много причин, способных нарушить нормальное развитие плода. Возможно, причина заключена в нарушении функциональности гормональной системы. Чтобы избежать осложнений, при появлении любых подозрительных признаков следует обращаться в клинику, проходить все запланированные обследования.