Почему у младенцев возникает неонатальный пустулы
Содержание:
Комаровский о проблеме акне новорожденных
Детский врач, кандидат медицинских наук, а также разработчик многих методик, автор телепередач и книг о здоровье детей Олег Евгеньевич Комаровский считает, что распознать угревые высыпания у новорожденного под силу любому внимательному родителю. Пример фото акне новорожденных на лице можно посмотреть в интернет статьях доктора Комаровского, посвященных этой теме.
Акне у грудничков по Комаровскому бывает трёх видов:
- папулы (уплотнения красного цвета);
- камедоны (белая подкожная сыпь);
- гнойнички (красноватые бугорки с белой гнойной макушкой).
При обнаружении кожных высыпаний у ребенка, доктор Комаровский рекомендует обратить внимание на попу ребенка. Эта часть тела младенца всегда скрыта под подгузники и не контактирует с аллергенами
Если высыпаний на попе нет, следовательно, можно исключить пищевую аллергию. Если же сыпь присутствует, значит, скорее всего, у ребенка аллергия. В любом случае при обнаружении у ребенка кожных высыпаний, Комаровский рекомендует обратиться к педиатру.
Также читайте: Причины высыпаний на лице у младенцев

Убедившись в том, что вы имеете дело именно с угревыми высыпаниями новорожденных Олег Евгеньевич даёт следующие рекомендации:
Ни в коем случае нельзя выдавливать прыщики. В ранки могут попасть болезнетворные бактерии и начнется воспалительный процесс. В процессе заживления ранок на лице ребенка могут остаться рубцы, от которых очень тяжело избавиться.
Если ребенок находится на грудном вскармливании, маме нужно тщательно следить за своим питанием и меньше волноваться
Во время стресса в грудное молоко попадает особый гормон – кортизол, который способствует появлению высыпаний на коже.
Особое внимание нужно уделять косметическим средствам, которые используются в уходе за малышом. Каждое из таких средств обязательно должно быть «с первых дней жизни»
Нельзя использовать мази и крема на основе антибиотиков, прижигать прыщики йодом или зелёнкой. При обильном высыпании можно воспользоваться цинковой пастой, которая прекрасно подсушит прыщики.
Ребенок с проблемной кожей должен чаще находиться на улице. В тёплое время года принимать воздушные и солнечные ванны. Во время купания малыша можно добавить в воду череду или отвар ромашки, они обладают антисептическими свойствами.
Если угревые высыпания не проходят долгое время или становятся интенсивнее нужно обязательно показать младенца врачу. Причиной таких высыпаний может быть инфекция.
Причины появления
После рождения остаточный гормональный фон мамы продолжает влиять на работу организма малыша, в частности заставляя его сальные железы продуцировать больше подкожного жира, чем требуется для защиты кожных покровов от воздействия окружающей среды.
Эти избытки подкожного сала вызывают закупорку протоков сальных желез, которые слишком узки и в силу этого физически не могут вывести весь жир наружу. Так, на лице, шее, реже на груди и голове малыша появляются белые, желтоватые или сероватые высыпания — прыщики.
Гиперсекреция кожного сала. Если сальные железы начинают активно вырабатывать секрет, это может поспособствовать образованию цветения. Несоблюдение гигиены. Если мама плохо ухаживает за крохой, редко купает его, то кожное сало скапливается на коже в больших количествах, что ускоряет процесс развития сыпи. Также существует предположение, что цветение может возникнуть вследствие несоблюдения кормящей матерью специальной диеты.
Симптомы
Обычно первые проявления «цветения» младенцев начинаются на второй или третьей неделе жизни. А продолжаться это явление может до трех месяцев, но обычно проходит быстрее. При переизбытке гормона эстрогена в организме мамы иногда малыш может уже появиться на свет с мелкими прыщиками.
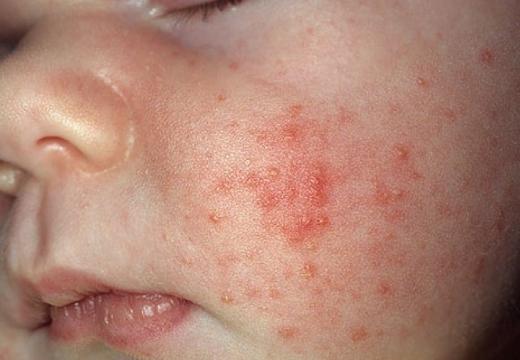
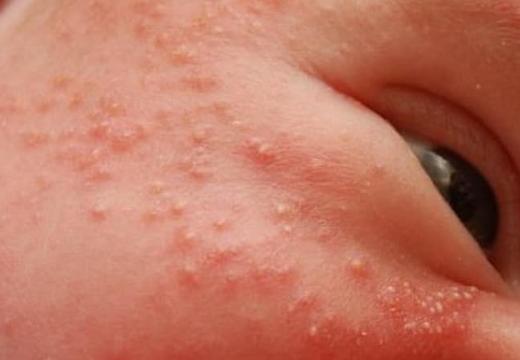
Проявляется у ребенка сыпь на 5-7 день после рождения. Первыми образовываются 2-3 пятна, количество которых со временем увеличивается. Внешне похоже на угревую красноватую сыпь, в одних местах она проходит, но появляется в других. Чаще высыпания локализуются на щеках, лбу, спине шее, подбородке.
Редко гормональная сыпь появляется на грудной клетке, волосистой части головы ребенка. Характер прыщиков разный: пятна красного цвета с белой головкой посередине; рассеянная (угревая) мелкая сыпь; бледные прыщики с чуть заметной макушкой, на ощупь ощущают просто как шероховатости.
Мазь Бепантен при акне новорожденных или как справиться с проблемой?
Гормональная сыпь у младенцев не опасна и не требует особого медикаментозного лечения. Достаточно соблюдать простые правила гигиены и ухода за малышом.

Одним из наиболее популярных средств детской косметологии является мазь Бепантен. Этот препарат не имеет противопоказаний и может использоваться с первых дней жизни. Бепантен обладает противомикробным и противовоспалительным эффектом и оказывает заживляющее воздействие на кожный покров. Наносить крем можно на любые участки тела, включая лицо.
Обратите внимание: Самые эффективные таблетки от акне
Бепантен оказывает на кожу младенца следующие действия:
- антибактериальное – убивает микробы и бактерии;
- заживляющее – заживляет внутренние слои эпидермиса;
- увлажняющее – увлажняет и питает нежную детскую кожу;
- предотвращающее – предотвращает образование шрамов и ямок на месте прыщика.
Бепантен безобидный препарат, но применять его стоит только после назначения врача. Он подсушивает прыщики, но вылечить их он не поможет. Не стоит увлекаться применением детской косметикой в столь раннем возрасте. Куда важнее соблюдать правила элементарной гигиены. Нужно просто дважды в день умывать личико ребенка кипячёной водой и почаще менять полотенце.
Как отличить от других болезней
Симптомы цветения новорожденного отличаются от проявлений инфекционных болезней, аллергии, грибковой инфекции и дерматита. У каждой этой болезни есть характерные признаки, и сыпь будет разной.
Акне или детская инфекция?
Сыпь при детских инфекциях всегда сопровождается другими симптомами системного заболевания, и появляется не там, где локализуется акне новорожденных. При инфекционном заболевании ребенок будет выглядеть больным, может уменьшиться количество мочи, измениться характер кала. Корь, краснуха, ветрянка у ребёнка первого месяца жизни – это из ряда вон выходящая ситуация, опасная для жизни малыша. Детские инфекции в этом возрасте всегда протекают с высокой температурой, 39 и выше. При акне нет температуры, сыпь не имеет чёткой закономерности появления, и практически не беспокоит ребёнка.
Сыпь при кори, краснухе поэтапно спускается от лица по всему телу, появляются новые свежие элементы, а старые покрываются корочками, после который остаются пятнышки. Когда проходит акне новорожденных никаких следов на коже не остаётся.
При скарлатине всё начинается тоже со щек, и потом мелкоточечная сыпь распространяется по всему телу, больше всего концентрируясь в складках кожи. Сыпь при скарлатине не покрывает область носогубного треугольника. На щеках яркий румянец, и такой же яркий малиновый язык.
Симптомов ОРВИ, как это бывает при начале некоторых детских инфекций с характерной сыпью, тоже нет. Никаких изменений в общем состоянии малыша не наблюдается, ребёнок ест и спит, как и до появления высыпаний, выделения не изменяются.
Как отличить акне новорожденных от аллергии
При аллергии сыпь чешется, болит, и это может усиливаться к вечеру и ночью. В месте покраснений температура кожи будет выше, чем на других участках. Если высыпания на лице беспокоят ребёнка, то он будет плакать, плохо спать, мотать головой. При аллергической сыпи кожа под высыпаниями будет воспалённой, покрасневшей и теплее чем здоровая, могут быть отёки век и губ. Есть чёткая связь с изменением в питании ребёнка или мамы, а при контактном дерматите можно найти причину в окружающих малыша предметах.
Если родители знают до сколько месяцев длится цветение новорожденных, они смогут вовремя заметить неладное. Если сыпь держится 6-8 недель – возможно это не акне, и нужно пересмотреть диету мамы, или проверить средства по уходу за кожей малыша. Как и появление акне или другой сыпи после двух-трёх месяцев жизни будет связано уже с другими причинами, и самостоятельно такая сыпь может не пройти.
Также не исключено, что при существовании на коже лица акне, у малыша может начаться и аллергия. И появление новых элементов сыпи будет замечено не сразу
Важно следить за поведением ребёнка, и при изменении состояния как можно раньше обращаться к врачу
Акне или инфекционный дерматит?
Если сыпь вызвана бактериями – она будет развиваться по законам бактериального воспаления. Сначала кожа покраснеет, на ней появятся высыпания. После чего начнётся мокнутие, появятся гнойники, ранки, корочки. Чаще всего воспаление на коже вызвано стафилококками и стрептококками. При этом общее состояние ребёнка также меняется, может подняться температура.
Гнойнички на лице, вызванные стрептококками и стафилококками, могут быть и одиночными. Часто причина их появления – контакт кожи ребёнка с кожей взрослого. Первые два-три месяца жизни желательно чтобы близкий контакт у малыша был только с близкими родственниками, так как их бактериальная флора естественна для него
Когда иммунные функции кожи устоятся, эта предосторожность будет уже не так важна
Грибковое воспаление тоже может быть похоже на сыпь при гормональном кризе. Чаще всего возбудителем будет грибок рода кандида. Бесконтрольное размножение грибка на коже может вызвать также раздражение, что добавляет в картину сыпи еще и мелкие красные прыщики. Грибок кандида на коже вызывает шелушение, отслоение верхнего слоя эпидермиса мелкими точечными очагами, или пластами. При этом ребёнка беспокоит зуд. Чаще всего кандидоз развивается в складках кожи, и будет локализоваться скорее не на щеках, а на шее, за ушами, в волосистой части головы. Но вероятнее всего от грибков пострадает и слизистая рта.
Цветение на голове у новорожденных также может быть вызвано грибком. Но это не сыпь, а скопление большого количества чешуек кожи. Это состояние тоже не опасно. Если сыпь появилась только на голове, а на лице её нет – необходима консультация детского дерматолога.
Что такое гормональная сыпь у новорожденных
С данным заболеванием сталкиваются многие родители. Они могут услышать разные названия этой патологии, которые являются синонимами, к примеру:
- гормональные высыпания у новорожденных;
- неонатальный пустулез новорожденных;
- милия у новорожденных;
- трехнедельная сыпь;
- цветение кожи;
- акне или угри младенца.
Подобные высыпания появляются у ¾ всех младенцев, природа сыпи при любом названии всегда остается одинаковой. Врачи говорят, что это способ избавления малыша от материнских гормонов, которые в большом количестве поступали к немы при беременности и все еще попадают в тело младенца через молоко мамы, если женщина кормит грудью. Это один из механизмов адаптации ребенка к окружающей его непривычной среде. Длится период около 1,5 месяца, называется – гормональный или половой криз.
Пик этого состояния приходится на конец 1-й недели после рождения ребенка. Проявляется криз у обоих полов, внешние признаки могут быть разными:
- могут нагрубать (набухать) молочных желез;
- у девочек проявляются менструальноподобные кровянистые выделения, вульвовагинит;
- отечность половых органов (мошонки у мальчиков).

Виды сыпи
Неонатальный пустулез, или сыпь у новорожденных , является физиологической естественной реакцией организма ребенка на новый гормональный фон, который формируется у него вне утробы матери. Такой гормональный сбой в виде возникновения сыпи на кожных покровах малыша не является заболеванием и может иметь инфекционное, бактериальное или вирусное происхождение.
Кроме этого, развитие такого рода гормонального процесса не является заразным. Высыпания, образующиеся у младенца в первый месяц его жизни, могут иметь следующую природу своего происхождения и подразделяться на такие виды:
- иммунологические. Характерной чертой возникновения иммунологических кожных высыпаний является то, что такое явление образуется как аллергическая реакция на всевозможные раздражители. В роли таких раздражителей может выступать контакт с каким-либо аллергеном, холод или жара, неправильная гигиена малыша и контакт кожных покровов с мочой и калом. В состав иммунологических высыпаний входят такие заболевания, как крапивница, атопический дерматит, пеленочный дерматит и потница;
- физиологические, или акне. Такого рода высыпания возникают на фоне каких-либо гормональных изменений организма;
- инфекционные. Причиной развития такой сыпи кроются в поражении кожных покровов каким-либо инфекционных микроорганизмом.
Для того, чтобы определить, к какому виду относится сыпь на лице грудного ребенка, родителям необходимо обратиться к доктору, который, исходя из внешних проявлений, места локализации, внешнего вида, а также признаков интоксикации организма малыша, сможет установить истинную природу происхождения кожных новообразований.
Родителям необходимо знать то, что при возникновении любой сыпи у ребенка множественного или единичного характера родители должны в любом случае обратиться за консультацией к специалисту, даже если окажется, что сыпь не представляет опасности для здоровья малыша и сама в скором времени исчезнет без какого-либо лечения.
Чего делать нельзя?
- мазать кожные высыпания гормональными мазями;
- смазывать проявления сыпи спиртовыми растворами – зеленкой, йодом и другими;
- обрабатывать кожу в местах сыпи жирными маслами и мазями;
- протирать места угревой сыпи настоями трав;
- присыпать пустулы детской присыпкой или тальком;
- лечить ребенка антибиотиками;
- применять лекарства-адсорбенты;
- давать младенцу антигистаминные препараты.
Любые из перечисленных веществ могут нарушить естественное гормональное развитие новорожденного. И, вместо желаемой пользы, принести серьезный вред. В норме через три или четыре недели гормональная сыпь проходит у новорожденных сама по себе, не оставляя никаких следов.
В крайне редких случаях, когда физиологический процесс установления нормального гормонального фона у младенца затягивается и, как следствие, длительно держится угревая сыпь, консультирующий малыша врач пропишет ему специальный лечебный крем.
Лучшее, что вы можете сделать – дать сыпи пройти самостоятельно и внимательно следить за состоянием здоровья ребенка. Обратиться к врачу нужно в следующих случаях:
- Высыпания не проходят через 3 месяца
- Сыпь начинает беспокоить ребенка, он ее чешет
- Появились другие симптомы: температура, краснота, отеки.
Причины появления гормональной сыпи у новорожденного
Пустулез неонатального периода иногда называют детским акне, что не совсем соответствует действительности. Последнее характерно для детей старшего возраста и связанное с колонизацией кожи бактериями. Высыпания при пустулезе неонатального раннего периода имеют иной механизм появления.
Главной причиной появления заболевания является дисбаланс гормонов. Основным их источником является мать ребенка: во время беременности количество половых гормонов в организме женщины увеличивается. При этом главными считаются эстрогены. Они необходимы для нормального развития матки и кровоснабжения плода. После рождения у ребенка содержание данных гормонов высокое. В течение нескольких недель их концентрация уменьшается. Это приводит к развитию гормонального криза новорожденных и пустулезу. Чаще возникает у доношенных детей.
Развитие пустулеза в неонатальном периоде часто происходит у тех, чьи матери имели проблемы с зачатием или вынашиванием. В этих случаях проводят медикаментозную коррекцию уровня гормонов, что может проявиться в будущем заболеванием у младенца.
Такие мамы входят в группу повышенного риска. Гормональный дисбаланс может наблюдаться на фоне сопутствующей патологии со стороны половых органов и надпочечников.
Эстрогены оказывают угнетающее действие на секрецию сальных желез в неонатальном периоде, а андрогены – стимулирующее. При снижении содержания первых в крови, вторые оказывают большее влияние на сальные железы и образование пустулеза.
Это приводит к повышению образования кожного жира и его выделение. Вследствие происходит закупорка выводных протоков салом и эпителием. После адаптации эндокринной системы к новым условиям после неонатального развития происходит нормализация работы данных желез и явления пустулеза проходят.
Патогенез
- у младенцев обоих полов набухают молочные железы, возможны небольшие выделения, похожие на молозиво;
- у мальчишек набухает мошонка;
- у девочек — половые губы, возможны кровянистые выделения;
- кожные высыпания.
В медицине подобные прыщи называются неонатальный пустулез. В народе же гормональную сыпь именуют по-разному: цветение новорожденных, милии (милиум), белые угри, трехнедельная сыпь, просяные прыщики и т. п.
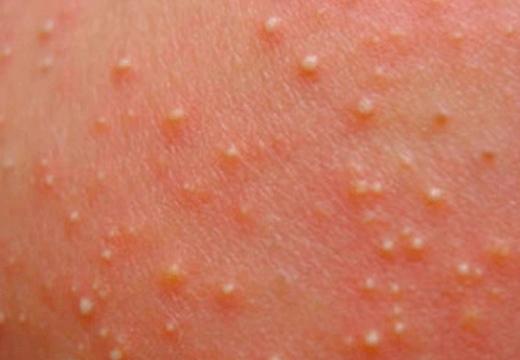
Латинское слово «милиум» буквально означает «просяное зерно». Подобное сравнение как нельзя кстати, поскольку в точности передает характер высыпаний. Сыпь может быть как красной, так и белой, единичной или множественной, но одно остается неизменным: внутри прыщика всегда есть белая головка, напоминающая просяное зернышко.
Белесые сыпи, как было уже сказано, имеют гормональную природу. Организм малыша еще не способен саморегулировать процессы жизнедеятельности в полной мере. Так, под действием женских гормонов сальные железы младенца работают слишком активно, вырабатывая много жира, а вот выводить его наружу железы не успевают. В результате происходит их закупорка и высыпания.
Под цветением новорожденных подразумевают физиологическое состояние, основным проявлением которого является наличие высыпаний на лице. Название данного проявления имеет множество синонимов: трехнедельная сыпь, цветение, акне. Но какое бы название не применялось, признаки явления одинаковы: У ребеночка на лице появляются высыпания в виде мелких прыщиков, имеющих желтоватую точку в середине.
Также очень часто лицо малютки покрывается слоем кожного сала и становится блестящим. Стоит отметить, что цветение новорожденных не является патологией и не угрожает состоянию детского здоровья.
Причины возникновения
Акне чаще всего возникают у детей в возрасте 3-6 мес., но могут появиться и значительно раньше. Многие родители полагают, что появление прыщиков на коже ребенка связано с неправильным гигиеническим уходом.
Конечно, данная причина также имеет место, однако, она не является основной. Появление акне у ребенка связано, прежде всего, с гормональной перестройкой организма.

В частности, организм малыша, привыкая к новым условиям, начинает вырабатывать повышенное количество гормона андрогена, что негативно сказывается на работе сальных желез.
Железы вырабатывают повышенное количество кожного сала, что нередко приводит к закупориванию пор и их воспалению. В результате этого и появляются акне.
Другой причиной возникновения проблемы считается повышенное содержание в организме ребенка гормонов, доставшихся ему от матери.
Немаловажное значение имеет и наследственный фактор. Считается, что риск развития акне в младенческом возрасте возрастает у тех детей, чьи родители страдали от юношеской угревой сыпи
Симптомы гормональной сыпи
Проявляется у ребенка сыпь на 507 день после рождения. Первыми образовываются 2-3 пятна, количество которых со временем увеличивается. Внешне похоже на угревую красноватую сыпь, в одних местах она проходит, но появляется в других. Чаще высыпания локализуются на щеках, лбу, спине шее, подбородке. Редко гормональная сыпь появляется на грудной клетке, волосистой части головы ребенка. Характер прыщиков разный:
- пятна красного цвета с белой головкой посередине;
- рассеянная (угревая) мелкая сыпь;
- бледные прыщики с чуть заметной макушкой, на ощупь ощущают просто как шероховатости.
Как отличить от других видов сыпи
Такие симптомы могут быть спутаны с другими заболевания. Похожие проявления иногда принимают за потницу, диатез или пищевую аллергию. Врачи разработали простой способ, как отличить цветение от аллергии у новорожденного. Понять, что перед вами гормональная сыпь, можно по следующим признакам:
- прыщики красного цвета, редко бледного;
- в середине всегда есть белая пустула (головка);
- локализуются на носу, щеках, лбу, редко под волосами ребенка;
- при соблюдении гигиенических процедур нагнетание, воспаление происходить не будет.
Симптомы пустулеза и как его отличить от других заболеваний
Типичным симптомом для пустулеза неонатального младенческого периода являются угри или комедоны, которые имеют характерную локализацию. Они расположены в области подбородка и щек.
Как правило, во время высыпаний малыш ведет себя спокойно: не кричит, нормально питается, хорошо спит и набирает вес.
Пустулы слегка возвышаются над кожей, гиперемированы, имеют в центре белую или черную точку. Проявляется сыпь неравномерно, не сопровождается повышением температуры.
Часто пустулез в неонатальном развитии путают с другими заболеваниями: токсической эритемой новорожденных, потницей, аллергией. Для точного диагноза необходимо провести дифференциальную диагностику.
Нуждаетесь в совете опытного врача? Получите консультацию врача в онлайн-режиме. Задайте свой вопрос прямо сейчас.
Задать бесплатный вопрос
Токсическая эритродермия проявляется в двух-трехдневном возрасте периода неонатального развития. Ей может предшествовать диффузная форма болезни. Проявляется гиперемированными пятнами на груди и животе, в меньшей степени на лице и конечностях. Следы единичные или множественные. На фоне могут появляться папулы. Спустя несколько суток высыпания проходят самостоятельно. Этиология пустул неясна.
Потница проявляется везикулами и папулами красного, розового цвета. Их появление связано с блокированием выводных протоков потовых желез при нахождении в теплых и влажных условиях. Проходят после устранения провоцирующих факторов.
На пустулез неонатального периода указывает локализация, характер сыпи, отсутствие субъективных симптомов и лабораторных показателей, свидетельствующих об аллергии или воспалении.
В случае с токсической эритродермией имеются изменения в анализах крови. Потница появляется на местах скопления пота.
Проявления пустул и аллергической реакции в неонатальном периоде будут сопровождаться выраженной гиперемией, зудом и жжением. Это отобразится на поведении ребенка. Грудничок будет беспокойным, плакать, кричать, плохо сосать грудь или отказываться от еды. В анализе крови появятся изменения, указывающие на аллергию.
Что такое гормональная сыпь у новорожденных?
Гормональная сыпь у новорожденных
Не стоит пугаться такого громкого названия, все у вашего малыша в порядке. Гормональная сыпь у грудничка имеет еще множество интересных названий, иногда такую сыпь называют просяные прыщи, прыщи-акне, грудничковые угри или милии. В науке гормональной сыпь имеет одно имя – неонатальный пустулез новорожденных.
Выглядит она в виде красных мелких прыщей с белой точкой по центру. В большинстве случаев такие грудничковые прыщи распространяются в области волос, лица, щек и шеи, изредка высыпания могут появиться на спине и руках, но чаще всего сыпь поражает только кожу лица. Также при грудничковой сыпи старые высыпания могут сменяться новыми, причем появляясь поочередно в разных местах.
С медицинской точки зрения — гормональная сыпь у грудничка появляется на фоне становления нормального гормонального фона детского организма, путем вытеснения излишнего количества женских гормонов, полученных ранее во время беременности мамы и до сих пор получаемых при кормлении грудным молоком.
Нужно ли лечить гормональную сыпь у грудничков?
Нет. Как и потница, эта гормональная сыпь не лечится, а постепенно проходит сама. Главное соблюдать режим гигиены, постоянно обмывать малыша чистой водичкой, кипяченной или родниковой
Также важно соблюдать стерильную чистоту в комнате, постоянно проветривать помещение, мыть полы, вытирать пыль и каждый день менять одежку новорожденного
Бывают случаи, когда медики или родители судорожно начинают лечить ребенка, мазать, прижигать, присыпать, да вовсе не от того, тогда процесс может затянуться, а в худших случаях даже вызвать аллергическую реакцию.