Причины и лечение вальгусных стоп у ребенка
Содержание:
Степени патологии
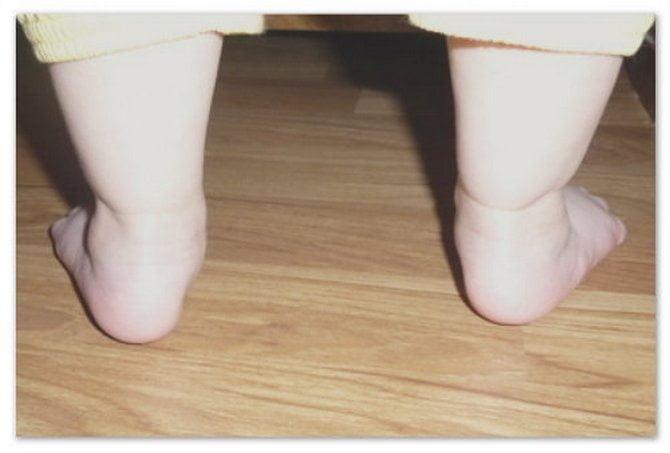
Степень вальгусной деформации имеет основное значение при определении тактики лечения. Она устанавливается уже при первом осмотре ребенка детским ортопедом на основании отклонения пятки наружу, уплощения сводов стопы, выпячивания внутренней части лодыжки с одновременным сглаживанием наружной.
| Степень вальгусной деформации стопы | Отличительные признаки патологии |
| Легкая | Для незначительной деформации характерно отведение переднего отдела стопы на 8-10 градусов, а заднего — до 10 градусов. Пятка наклонена под углом до 15 градусов, а высота продольного свода равна 15-20 мм. Угол высоты свода не превышает 140 градусов |
| Средняя | При осмотре ребенка выявляется отведение переднего свода на 15 градусов и менее. Задний отдел находится в вальгусном положении, высота свода не превышает 10 мм, пятка наклонена под углом до 10 градусов. Угол высоты свода – около 150 градусов |
| Тяжелая | Патология этой степени тяжести проявляется отведением переднего и заднего отделов на 20 градусов и более. Угол наклона пятки находится в пределах 0-5 градусов, такие же показатели и у высоты свода. Угол высоты свода 160-180 градусов |
Лечение болезни
Маленькому пациенту назначить лечение может только врач. Среди способов избавления от болезни различают гипсовые фиксирующие повязки, лангеты и шины. Стоит отметить, что у детей лечение плоско-вальгусной деформации стопы происходит комплексно, что включает:
- массаж;
- ванны для ножек;
- обертывание воском;
- грязевые и озокеритовые аппликации;
- магнитную терапию;
- электрофорез;
- иглоукалывание;
- электрическую стимуляцию мышц стопы и голени;
- лечебное плавание;
- лечебную физкультуру.
Целебный массаж
Лечение данного заболевания происходит с применением многих способов, но среди них особое место занимает именно массаж, на который особое внимание акцентирует и доктор Комаровский. Именно массаж способен регулировать тонус мышц ступни и голени, снимать излишнее напряжение, делать мышцы более выносливыми и прочными, улучшать кровоснабжение
С целью избавить кроху от плоско-вальгусной деформации стопы проводится массаж спинки, поясничной области, ягодичного отдела, мышц и суставов ног, ступней.
Тем не менее, данное лечение не зацикливается на вышеизложенном, поскольку внимания требуют также и другие проблемные зоны.
Доктор Комаровский советует перед тем, как начать массаж детей, укладывать их на животик таким образом, чтобы их стопы свисали с края пеленального или массажного столика, а под голени подкладывается небольшая подушечка в форме валика. Массаж спинки начинается с поглаживаний вдоль линии позвоночника. Затем, легкие растирания, а вот массаж ножек необходимо проводить в следующей последовательности:
- поглаживание каждой ножки целиком;
- поглаживание бедер от ямочки кверху и снаружи;
- разминание мышц всей задней части;
- растирание кожных покровов;
- чередование похлопываний ладошками с разомкнутыми и сомкнутыми пальцами;
- завершающее поглаживание.
Немаловажное место занимает массаж у детей и голеней. Не стоит бояться сделать что-нибудь не так
В сети существует достаточное количество как фото, так и видео, где в мельчайших подробностях указана технология выполнения той или иной части движений.
Легкая гимнастика
С малых лет необходимо мотивировать малыша к тому, что ему необходима легкая гимнастика, которую желательно проводить в утренние часы. Любые придуманные или подсмотренные упражнения необходимо нацеливать на комплексное исполнение. В этом также состоит определенное лечение плоско-вальгусной деформации стопы. В любом случае гимнастика должна быть полезной и легкой в исполнении.
Рефлекторные ванночки
Определенное лечение состоит в прыжках и ходьбе по небольшим рефлекторным коврикам. Это необходимо для укрепления стопы малыша без создания чрезмерных нагрузок на неокрепшие суставы. Данным вопросом должен заниматься исключительно детский ортопед. Также лечение будет состоять из обязательного посещения всех физиотерапевтических процедур.
Правильная обувь
Лечение плоско-вальгусной деформации включает ношение правильной или ортопедической обуви. Данная обувь располагает радом особенностей, которые заключается в наличии:
- боковых жестких фиксаторов пяточки и стопы;
- индивидуально подобранных функциональных стелек;
- супинаторов;
- небольшого широкого каблучка.
Стоит отметить, что носить ортопедическую обувь можно только определенное время, отрезок которого устанавливает лечащий врач. Постоянно нося данную обувь, можно спровоцировать атрофирование мышц ног.
Многие детские ортопеды придерживаются мнения, что в домашних условиях малышу обувь не нужна. Необходимо понимать, что под словом обувь специалисты подразумевают домашние тапочки. В частности, обувь необходима для улицы, а дома дополнительно происходит некий эффект закаливания детского организма. Тем не менее, необходимо следить, чтобы поверхность, по которой шагает малыш, была ровной, но не гладкой. Допускается хождение в тоненьких носочках.
Методы диагностирования патологии
Выявить заболевание можно по характерным проявлениям. Чтобы подтвердить диагноз, нужно применить соответствующие меры.
Читать так же: Как вправить тазобедренный сустав
Обычно комплекс мероприятий по диагностике недуга предполагает применение таких инструментальных способов:
- применение МРТ или КТ,
- использование рентгенографии,
- подометрия.
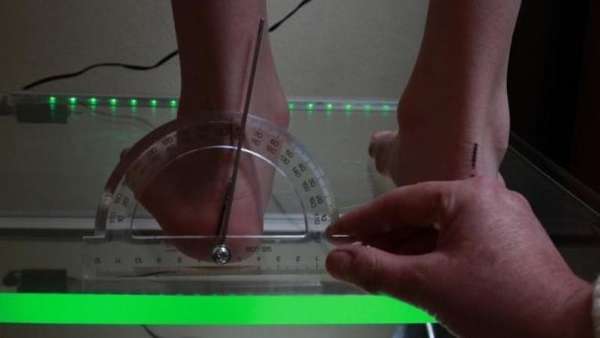
Если говорить о подометрии, то при этом способе измеряются и оцениваются самые разные значения анализа, распространяющиеся на опорную способность и двигательную функцию. Учитывая степень нагрузки на отдельные части, делается вывод о стадии патологического процесса и изменении прочих морфологических факторов. Методика выполняется посредством компьютерной программы.
В некоторых случаях поставить диагноз плосковальгусной стопы удается с применением методики УЗИ. Чтобы провести дифференциальную диагностику, пациент осматривается дополнительно врачом неврологом. И лишь в процессе получения всех данных назначается курс лечения.
Методики терапии
Лечение вальгусного плоскостопия берет свое начало с консервативных методик. Первым делом используется массаж. С помощью правильной техники удается усилить мышечный тонус, укрепить мускулатуру стоп, придать ей правильную и естественную позицию.
Совместно со стандартными элементами, такими как, поглаживание, растирание, могут применяться определенные методики мануальной терапии. Хороших результатов удается достичь с помощью вытяжения.
Физиотерапия
Посредством физического влияния удается усилить кровоток мышц и мягких тканей, запустить их обменные процессы.
Самые популярные и действенные методики физиотерапии:
- УВЧ,
- парафинотерапия,
- лечение грязями и водой.
Читать так же: Как лечить вальгусную деформацию коленных суставов
Помимо всего прочего может широко применяться электрическая стимуляция мускулатуры стоп. Такие методики оказывают щадящее действие, прекрасно дополняют друг друга сочетание некоторых методик вместе.
ЛФК
Избавиться от недуга и вернуть былую форму стопам можно с помощью специально разработанных лечебных физических упражнений. С помощью них удается укрепить мускулатуру.

Обычно гимнастика проводится в игровой форме и предполагает выполнение таких упражнений:
- катание стопами предметов округлой конфигурации,
- хождение носочками внешними краями стоп,
- поднятие по наклонным поверхностям,
- прокручивание педалей на велосипеде.
Отличных результатов удается достичь посредством водных упражнений в бассейне. С помощью плавания тренируются абсолютно все мышцы человеческого тела.
Лечение недуга должно обязательно проводиться с применением методик ЛФК. Правильное положение стопы удается сформировать только при равномерном распределении нагрузки и в процессе двигательной активности.
Ортопедическая терапия
Нельзя назвать полноценной терапию патологии без ортопедической коррекции.
Лечение осуществляется с использованием таких средств:
- Ношение специальной обуви.
- Использование специальных стелек.
- Применение повязок.
Если у пациента легкая стадия деформации, тогда вполне достаточно будет приобрести специальную обувь со стелькой. При искривлении средней и тяжелой тяжести рекомендуется использовать множество методик лечения, не обойтись и без ЛФК.
Читать так же: Артропатия коленного сустава
Специальные фиксаторы помогают зафиксировать ногу в одном положении. Они используются длительно, минимум полгода.
Хирургическая коррекция
В каком случае делают операцию при плоско вальгусном плоскостопии? Обычно радикальную меру используют в тяжелых случаях, когда никакие консервативные способы уже не помогают.
Ее вариации такие:
- Вправление кости.
- Воздействие на стопу.
- Пластическая операция на сухожилиях и мышцах.
- Применение спиц.
После вмешательства требуется фиксация с учетом разновидности патологии. Для этого используется специальная повязка, носить которую необходимо от одного месяца до пяти. Дети возрастом после 10 лет пользуются специальными аппаратами. В будущем может понадобиться восстановительная терапия под контролем врача.
Массаж
Техника массажа подбирается специалистом. Если у ребенка обнаружен гипертонус мышц, то массаж будет направлен на снятие такой зажатости. Если причина вальгусной деформации другая, то процедура будет носить, наоборот, общеукрепляющий характер, чтобы улучшить силу и функции связочного аппарата.
Массаж выполняется не только в области стопы, но также затрагивает мышцы спины и нижних конечностей. Процедура начинается с разогревающих движений, затем выполняются лечебные манипуляции, а заканчивается все легкой гимнастикой или короткими играми, чтобы ребенок не испытывал негатив от лечения.
Техника выполнения:
Ребенок ложится на живот, под голеностопный сустав подкладывают валик, чтобы снять напряжение мышц.
Массируют мышцы спины поглаживающими и растирающими движениями.
Специалист переходит на область поясницы и крестца, а затем поглаживает и растирает ягодичные мышцы.
После ягодиц разминают область бедра и ямку под коленом.
Растирают голень, воздействуют на все группы мышц в этой области
Допускаются легкие удары, вибрационные движения, поглаживания.
Наибольшее внимание уделяется стопам. Их массируют вдоль и поперек, воздействуя на внутренние и внешние области, а также разминая каждый пальчик.
Ребенка переворачивают на спину, под ахиллово сухожилие подкладывают валик
Растирающими движениями поднимаются от голеностопа до верхней поверхности бедра. Выполняют также вращательные движения стопами, захватывают мелкие игрушки, катают мяч.
Массаж должен обязательно доставлять удовольствие, иначе пациент начнет напрягаться и зажимать мышцы, что помешает положительному результату.
Этиология и патогенез развития вальгусной деформации стопы
Различают врожденную и приобретенную деформации стопы. При «истинной» врожденной деформации причина кроется в изменении формы и взаиморасположения костей дистальных отделов нижних конечностей в период внутриутробного развития. Заболевание, обусловленное генетическим дефектом или патологиями беременности, в данном случае обычно выявляется в первые же месяцы после рождения. Наиболее тяжелыми являются такие варианты данной патологии, как т. н. «вертикальный таран» и «стопа-качалка», требующие хирургической коррекции. Приобретенная вальгусная деформация стопы развивается вследствие несовершенства (недоразвития) связок и сухожилий ног, а также низкого мышечного тонуса (гипотонии). Причинами часто становятся некоторые заболевания опорно-двигательного аппарата, а в отдельных случаях – ношение неудобной или мягкой и недостаточно фиксирующей стопу обуви. Как правило, отклонения в развитии становятся заметны в возрасте 10-12 месяцев, т. е. когда ребенок впервые начинает пытаться ходить самостоятельно. Эта ортопедическая патология в большей степени свойственна детям с ослабленным организмом, что в свою очередь, может быть обусловлено недополучением необходимых питательных веществ (гипотрофией) в период эмбриогенеза, недоношенностью и частыми заболеваниями ОРВИ в раннем возрасте
Важно:почти в 80% случаев причиной патологии развития стоп является дисплазия (нарушение строения) соединительной ткани! Среди причин ее появления называют плохую экологию и некачественные продукты питания. Нарушения со стороны костной ткани, а также мышц и связок всегда сопровождают такое заболевание, как рахит
Вальгусная деформация часто имеет место при чрезмерной нагрузке на связочный аппарат стопы на фоне избыточной массы тела (ожирения) у ребенка. Исследователи придают большое значение генетической (семейной) предрасположенности, эндокринным заболеваниям (гипотиреоз, диабет) и нарушениям остеогенеза. Причиной вторичных статико-динамических патологических изменений в ногах также могут являться:
- ДЦП;
- полиомиелит;
- полинейропатии;
- мышечнаядистрофия.
Вальгусная деформация у детей возможна после длительного ношения гипсовой повязки, а также после травматических растяжений связок. Нередко патология развивается на фоне дисплазии или врожденного вывиха бедра. Наконец, стопа имеет свойство деформироваться, если взрослые стараются слишком рано научить ходить ребёнка. На фоне недостаточного мышечного тонуса (гипотонии) свод уплощается под собственным весом малыша. Растяжение и ослабление мышечно-связочного аппарата голени и пальцев ног делает невозможным удержание стопы в нормальном (физиологическом) положении.
Особенности лечения у детей

Ребенок с таким диагнозом должен быть ограничен во времяпровождении у компьютера либо телевизора. Гиподинамия не приемлема при плоскостопии. По мнению доктора Комаровского, основной причиной возникновения вальгусной стопы у ребенка выступает отсутствие подвижности.
Особое внимание важно обратить на то, как ребенок питается. Нужно ограничить потребление сладостей, мучного и газировки. С помощью закаливания удается укрепить здоровье и предупредить появление недуга
С помощью закаливания удается укрепить здоровье и предупредить появление недуга.
Во всем остальном, как лечить вальгусное плоскостопие у ребенка, подскажет вам врач. Обычно терапия мало чем отличается от принципов лечения у взрослых. Если консервативные методики не дают никаких результатов, тогда прибегают к операции. В детстве недуг удачно поддается лечению. Обычно к операции прибегают крайне редко.
Помните, что залог выздоровления — это ношение правильной обуви.
Детям важно покупать новую обувь, а если диагностирована деформация средней или тяжелой степени, тогда обувь производится индивидуально под заказ. В дополнение к покупке должны обязательно идти стельки
Диагностика
Чтобы диагностировать вальгусную деформацию стоп, травматолог-ортопед проводит осмотр ребенка и назначает ему специальное обследование:
- подометрию (метод оценивает распределение нагрузки на определенные отделы стоп);
- компьютерную плантографию (позволяет рассчитать морфологические параметры стоп);
- рентгенографию (дает возможность изучить изменения положения стоп относительно друг друга).
В отдельных случаях требуется дополнительное проведение УЗИ суставов. Чтобы исключить связь вальгусной деформации с заболеваниями центральной/периферической нервной системы, ребенка направляют к детскому неврологу.
Как лечить вальгусную деформацию стоп у детей
Лечение вальгусной деформации стоп у детей направлено на нормализацию формы стоп, восстановление их функций, укрепление связочного и мышечного аппарата. При врожденной форме заболевания детский ортопед может назначить ношение гипсовой повязки.
- Ножные ванны. Улучшают тонус мышц, связок. Для приготовления ванны необходимо растворить 1/3 стакана морской соли в 10 литрах теплой воды. Ребенка сажать в раствор по пояс на 20 минут. Сеансы проводить через день. Один курс включает 15 процедур. Повторять лечение каждые 4 месяца.
- Массаж. Массаж при вальгусной деформации стопы у детей — один из самых главных пунктов лечения. Его должен делать квалифицированный специалист.
- Грязевые и озотокеритовые аппликации.
- Парафинотерапию. Парафиновое обертывание делается только на стопу или в виде сапожка. Нагрев улучшает кровообращение, гибкость связок.
- Иглорефлексотерапию.
- Электрическую стимуляцию мышц стопы и голени. Способствует укреплению мышц.
- Диадинамотерапию, электрофорез, магнитотерапию.
- ЛФК. ЛФК при вальгусной деформации стопы проводится ежедневно. Правильно подобранные упражнения позволяют улучшить гибкость связок, силу мышц, увеличить подвижность суставов, нормализовать тканевый обмен, кровообращение.
Для исправления вальгусной деформации стоп дети должны носить специальную обувь с жесткой боковой фиксацией пяток и стоп, супинатором, использовать индивидуальные функциональные стельки. Что касается спорта, то с вальгусной аномалией можно ездить на велосипеде, плавать.
К хирургическому лечению болезни прибегают в крайних случаях (7%), если все проведенные консервативные лечебные мероприятия оказываются неэффективными.
- Артродезирующие операции. Обеспечивают неподвижное сочленение между пяточной и таранной костью, за счет чего мышцы внутреннего свода усиливаются.
- Метод Доббса. Осуществляется мануальная коррекция стоп ребенка, после чего накладывается гипс. Сеансы проводятся раз в неделю. После каждого из них стопа меняет свое положение. Гипс врач накладывает на всю стопу (начиная от средней трети бедра). При этом колено согнуто под углом девяноста градусов. На последнем сеансе врач фиксирует таранно-ладьевидный сустав в нужном положении, вводя спицу Киршнера через кожу. Затем одевает гипс на два месяца.
- Дети, прошедшие лечение вальгусной деформации стоп по методу Доббса, должны всегда носить специальную ортопедическую обувь, поддерживающую своды стоп.
- Малоинвазивные операции, изменяющие угол между отдельными костями стопы, за счет чего увеличивается натяжение связочного аппарата.
Диагностика вальгусной деформации у детей
Диагноз «вальгусная деформация стопы» ставится детским ортопедом после анализа данных внешнего осмотра, и проведения рентгенографии в трех проекциях. Дополнительно применяются такие методы исследования, как компьютернаяподометрия и плантография. Важнейшими признаками плоско-вальгусной деформации стопы является Х-образное нарушение строения и заметное «сглаживание» свода
Обратите внимание:визуально определить наличие уплощения продольного свода затруднительно, поскольку до 3-летнего возраста средняя часть стопы имеет «жировую подушечку» на подошвенной части. Чтобы увидеть форму свода, попросите ребенка встать на цыпочки
На рентгеновских снимках отчетливо видно, что положение стоп друг относительно друга имеет отклонение от нормы. Посредством плантографии на компьютере можно рассчитать морфологические параметры дистальных отделов нижних конечностей. Подометрия позволяет установить, насколько равномерно нагрузка распределяется на разные отделы ступни. Эта современная методика дарит возможность выявить нарушения еще до развития первых клинических признаков. В качестве дополнительной аппаратной методики исследования применятся также УЗИ суставов. Для составления плана максимально адекватного лечения необходимо точно установить этиологию, в частности – исключить наличие поражений ЦНС и периферических нервов. При этом проводится дополнительная консультация со специалистом в области детской неврологии.